 Ovviamente entrambe le sostanze sono assolutamente da evitare, perché provocano danni estremamente seri all’organismo, tuttavia, se proprio dovessimo fare una “gara” tra quale tra sigarette e marijuana faccia meno male, la risposta sarebbe relativamente semplice. O forse no?
Ovviamente entrambe le sostanze sono assolutamente da evitare, perché provocano danni estremamente seri all’organismo, tuttavia, se proprio dovessimo fare una “gara” tra quale tra sigarette e marijuana faccia meno male, la risposta sarebbe relativamente semplice. O forse no?
Gli effetti ed i danni procurati dal fumo di sigaretta (e quindi dalla tossicodipendenza da nicotina), sono ormai a tutti ben noti; puoi trovare tutti i nostri articoli riguardando il fumo di sigaretta e lo smettere di fumare, a questo link.
Meno noti invece sono gli effetti di una tossicodipendenza cronica da THC (delta-9-tetraidrocannabinolo) cioè il principio attivo della marijuana, quindi cerchiamo di comprendere a fondo cosa significa per l’organismo “farsi una canna”.
Cos’è la marijuana?
La marijuana è una miscela di foglie, semi, gambi e fiori di cannabis sativa ed è la droga illegale più utilizzata in Europa e negli Stati Uniti. Dalla resina della stessa pianta si ricava l’hashish. Come prima accennato il principio attivo nella marijuana e nell’hashish è il THC: quando viene fumato passa rapidamente dai polmoni al resto del corpo, cervello compreso, attraverso il flusso sanguigno.
Come agisce la marijuana sul cervello?
Il THC, una volta che viene immesso nel torrente circolatorio, si lega a neuroni specifici dotati dei recettori dei cannabinoidi, che regolano il movimento, la coordinazione motoria, la memoria e altre funzioni cognitive complesse.
Come la maggior parte delle droghe, quando entra in circolo produce euforia e benessere perché stimola il rilascio di dopamina. Colori e suoni sembrano più intensi, il tempo sembra passare più lentamente e, a volte, il tutto si accompagna con fame e sete. Passata la fase dell’euforia possono manifestarsi ansia, paura, diffidenza nei confronti degli altri e panico. Il THC si lega inoltre ad alcuni recettori del cervelletto che regolano la coordinazione motoria, l’equilibrio, la postura e il movimento quindi altri sintomi possono essere legati all’alterazione legati a questi meccanismi.
Leggi anche:
- Effetti della cocaina sul comportamento sessuale e l’orgasmo
- Marijuana, cocaina, LSD e altre droghe: come cambiano il tuo sperma?
- Cocaina: effetti a breve e lungo termine e loro durata
- Meccanismo d’azione della cocaina: il reuptake della dopamina
- Cocaina: trattamenti psicoterapici per contrastare la dipendenza
- Cocaina: trattamenti farmacologici per contrastare l’astinenza
- Differenza tra cocaina e crack
- Uso cronico di cocaina: i danni al naso e ai denti
- Cocaina: i sintomi in caso di uso, abuso ed overdose
- Astinenza da cocaina: i principali sintomi del craving
Effetti sulla guida di veicoli
Mettersi alla guida fumando una sigaretta o uno spinello: una profonda differenza! Uno studio condotto nel 2001 su 907 neozelandesi tra i 18 e 21 anni, pubblicato dal Centro Europeo per il Monitoraggio delle Droghe, ha rilevato una significativa correlazione statistica tra l’uso di cannabis e il rischio di incidenti stradali: chi si è fatto più di 50 canne in un anno, praticamente una a weekend, ha provocato il 60% di incidenti in più rispetto ai non utilizzatori.
Effetti sulla memoria
L’uso abituale di hashish o marijuana accelera la perdita di neuroni nell’ippocampo, l’area del cervello responsabile della memoria a breve termine, velocizzando ciò che accade nel normale processo di invecchiamento (è comune, negli anziani, ricordare fatti molto lontani nel tempo ma non ciò che hanno mangiato il giorno prima, per esempio). Esperimenti condotti sui ratti hanno evidenziato come la somministrazione quotidiana di THC per 8 mesi abbia prodotto una perdita di cellule nervose equivalente a quella di animali con il doppio della loro età. Anche in questo caso il THC batte la nicotina in fatto di pericolosità.
Cancerogenesi
Gli effetti di un joint (lo spinello) durano dalle 2 alle 3 ore: subito dopo l’inalazione del fumo il cuore accelera dai 70/80 battiti normali fino a 100/130 e più, gli occhi si arrossano per la dilatazione dei vasi sanguigni e le vie bronchiali si rilassano. Oltre agli effetti neurologici, fumare marijuana provoca al fisico più danni del consumo di tabacco: ai classici sintomi correlati all’inalazione di fumo che si verificano con le “semplici” sigarette (irritazione della gola, tosse, predisposizione a malattie respiratorie e infezioni polmonari) aumenta la percentuale di rischio di cancro ai polmoni e del tratto respiratorio, perché il fumo di marijuana contiene dal 50 al 70% in più di idrocarburi cancerogeni rispetto a quello di tabacco.
La marijuana fa più male del tabacco?
A conti fatti, e ricordando che ovviamente conta anche la quantità di sigarette o spinelli fumati, direi proprio che, quando vi dicono che “fumare canne fa meno male che fumare sigarette”, non gli dovete davvero credere! O forse no? Uno studio pubblicato sulla rivista Scientific Reports da Dirk Lachenmeier e Jurgen Rehm, della Klinische Psychologie & Pshychoterapie alla Techische Universitat Dresden, dice tutto il contrario. Gli scienziati hanno confrontato gli effetti della salute di sette stupefacenti (alcool, tabacco, cocaina, ecstasy, metamfetamina, eroina e marijuana), scoprendo che, per l’appunto, la marijuana è la più innocua della lista. Addirittura 114 volte meno pericolosa, in termini di mortalità, rispetto all’alcool. Nel dubbio… evitate entrambe le sostanze!
I migliori prodotti per il fumatore che vuole smettere di fumare
Qui di seguito trovate una lista di prodotti di varie marche, pensati per il fumatore che vuole smettere di fumare o che ha smesso da poco. Noi NON sponsorizziamo né siamo legati ad alcuna azienda produttrice: per ogni tipologia di prodotto, il nostro Staff seleziona solo il prodotto migliore, a prescindere dalla marca. Ogni prodotto viene inoltre periodicamente aggiornato ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile, oltre ad essere stato selezionato e testato ripetutamente dal nostro Staff di esperti:
- Integratore di stevia in gocce per smettere di fumare: http://amzn.to/2BXaqsB
- Libro “È facile smettere di fumare se sai come farlo”: http://amzn.to/2yMgBMZ
- Capsule per alleviare la sindrome d’astinenza: http://amzn.to/2jaLsxs
- Integratore vegetale per smettere di fumare: http://amzn.to/2k5mb90
- Gomme alla nicotina: http://amzn.to/2CMGH5R
- Gomme senza nicotina sostitutive del tabacco: http://amzn.to/2AKPGTW
- Sigarette finte per mantenere la gestualità: http://amzn.to/2yLNFom
- Integratore di glucomannano per dimagrire: http://amzn.to/2k5Yiy0
- Termogenico brucia-grassi: http://amzn.to/2AYWvFh
- Liquido neutro base per sigaretta elettronica: http://amzn.to/2AGIrfz
- Sigaretta elettronica di alta qualità: http://amzn.to/2CK2jQs
- Collutorio zero alcol: http://amzn.to/2ANPxD6
- Tappi nasali: http://amzn.to/2jBlBCY
- Cerotti nasali: http://amzn.to/2Bf2Bkg
- Gomma da masticare per alito fresco: http://amzn.to/2BoB4x3
- Compresse di clorofilla masticabile contro l’alito cattivo: http://amzn.to/2ALSh3J
- Collutorio alla menta per rinfrescare l’alito e combattere l’alito cattivo: http://amzn.to/2AOdeLC
- Spray per rinfrescare l’alito: http://amzn.to/2ANxDAt
- Carbone attivo in polvere per sbiancare i denti e rimuovere macchie: http://amzn.to/2j5986v
- Spray purificante per eliminare la puzza di fumo: http://amzn.to/2CJq4bl
Leggi anche:
- Le 20 droghe più potenti e pericolose al mondo
- Flakka: la droga che ha l’effetto di trasformarti in zombie [VIDEO]
- Dopammina: cos’è ed a che serve?
- Quanto rimane la cocaina in urine, capelli e sangue?
- Quanto rimane la marijuana (THC) in urine e sangue
- Quanto rimangono eroina ed oppiacei in urine, sangue e capelli
- Quanto rimangono le anfetamine in urine, sangue e capelli
- Quanto rimane la PCP in urine, sangue e capelli
- Neurotrasmettitori: cosa sono ed a che servono
- Fumi le sigarette “light” perché fanno meno male? Grande errore
- Uccide più l’alcol o il fumo?
- Obesità e fumo insieme: danni esponenziali per la nostra salute
- Sistema dopamminergico: i circuti nervosi della dopammina
- Giunzione neuromuscolare (placca motrice) cos’è ed a che serve?
- Sinapsi chimica ed elettrica: cosa sono ed a che servono?
- Quali sono le funzioni della Dopammina?
- Dopammina: biosintesi, rilascio nello spazio sinaptico e degradazione
- La masturbazione compulsiva non è un vizio: è una tossicodipendenza
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Sistema nervoso autonomo simpatico e parasimpatico: anatomia e funzioni
- Cervello maschile e femminile: quali sono le differenze?
- Masturbazione compulsiva e dipendenza da pornografia causano impotenza anche nei giovani: colpa dell’effetto Coolidge
- Cervelletto: anatomia esterna ed interna
- Cervelletto: le lesioni cerebellari più comuni
- Cefalea coitale ed orgasmica: il mal di testa durante il sesso e l’orgasmo
- Le funzioni del cervelletto: apprendimento e correzione dei movimenti del corpo
- Emicrania con aura: cause, sintomi, diagnosi e trattamenti
- Emicrania senza aura: cause, sintomi, diagnosi e trattamenti
- Differenza tra emicrania con aura ed emicrania senza aura
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

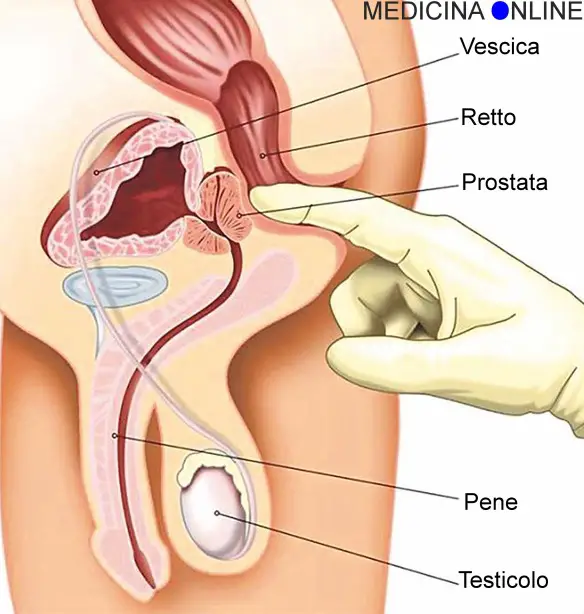 C’è un’idea abbastanza diffusa (perché istintiva): più controllo la mia salute, più sarò al sicuro da malattie. Quest’idea, semplice e banale, si è diffusa dovunque, soprattutto negli strati della popolazione più attenti alla propria salute ed ovviamente, dove c’è una richiesta, si crea subito un’offerta. I servizi di controllo delle malattie sono aumentati, ambulatori e centri privati, esami del sangue e di altro tipo che controllano tutti gli organi, test che si possono fare anche a casa. Sembra così evidente che mettere in discussione una cosa del genere crea imbarazzo.
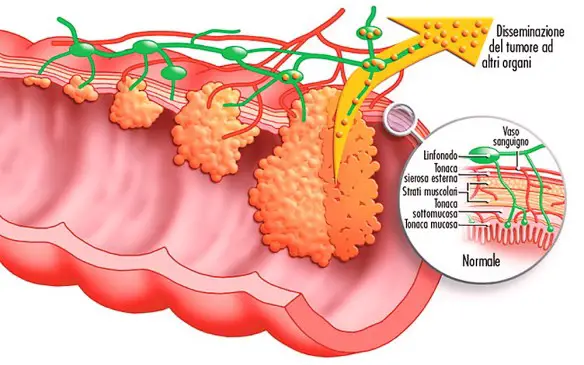
C’è un’idea abbastanza diffusa (perché istintiva): più controllo la mia salute, più sarò al sicuro da malattie. Quest’idea, semplice e banale, si è diffusa dovunque, soprattutto negli strati della popolazione più attenti alla propria salute ed ovviamente, dove c’è una richiesta, si crea subito un’offerta. I servizi di controllo delle malattie sono aumentati, ambulatori e centri privati, esami del sangue e di altro tipo che controllano tutti gli organi, test che si possono fare anche a casa. Sembra così evidente che mettere in discussione una cosa del genere crea imbarazzo. I sintomi del tumore del colon sono comuni a molte altre patologie intestinali e possono comprendere:
I sintomi del tumore del colon sono comuni a molte altre patologie intestinali e possono comprendere: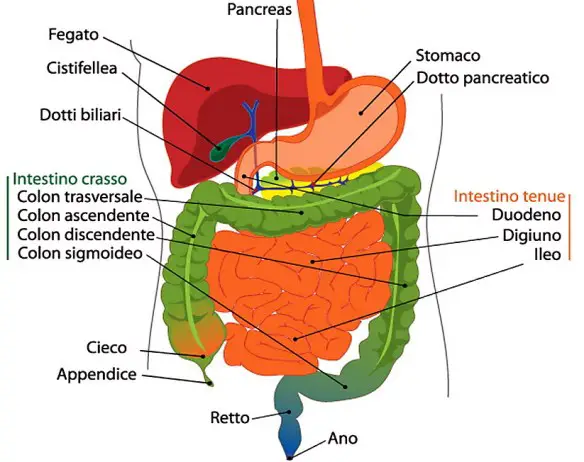

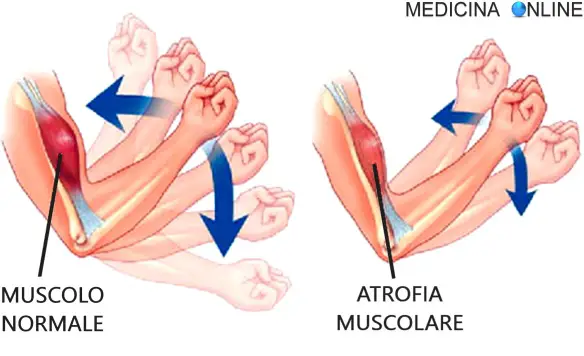 Con “debolezza ad un braccio” o “debolezza alle braccia” ci si riferisce alla astenia (cioè alla perdita di forza muscolare) che può interessare uno o ambedue gli arti superiori (le braccia). La mancanza di forza può verificarsi da sola o può accompagnare una debolezza che interessa altre parti del corpo e può insorgere in concomitanza con altri sintomi e segni (dolore al braccio incluso). In presenza di debolezza al braccio, il soggetto può avere difficoltà a muovere il braccio interessato o a svolgere le attività quotidiane. In alcuni casi, la terapia fisica può contribuire a migliorare la forza del braccio. Nel caso la debolezza sia accompagnata da dolore, gli antidolorifici possono essere di aiuto nella risoluzione di ambedue i sintomi. Il trattamento comunque dipende dalla causa sottostante della debolezza e non esiste una unica terapia che risolva tutti i casi.
Con “debolezza ad un braccio” o “debolezza alle braccia” ci si riferisce alla astenia (cioè alla perdita di forza muscolare) che può interessare uno o ambedue gli arti superiori (le braccia). La mancanza di forza può verificarsi da sola o può accompagnare una debolezza che interessa altre parti del corpo e può insorgere in concomitanza con altri sintomi e segni (dolore al braccio incluso). In presenza di debolezza al braccio, il soggetto può avere difficoltà a muovere il braccio interessato o a svolgere le attività quotidiane. In alcuni casi, la terapia fisica può contribuire a migliorare la forza del braccio. Nel caso la debolezza sia accompagnata da dolore, gli antidolorifici possono essere di aiuto nella risoluzione di ambedue i sintomi. Il trattamento comunque dipende dalla causa sottostante della debolezza e non esiste una unica terapia che risolva tutti i casi. A 18 anni sembrava che la sua esistenza fosse spezzata inesorabilmente: il cancro al collo dell’utero che le avevano appena diagnosticato le lasciava poche speranze di vita e le toglieva per sempre ogni possibilità di avere figli. Quel referto medico suonava come una condanna a morte che spazzava via in un colpo solo tutti i suoi sogni di adolescente. Tre anni dopo Jessica Jenkins, una parrucchiera 21enne di Rhymney, nel Galles, si ritrova guarita dal tumore e con un bimbo di tre chili tra le braccia, partorito il 2 dicembre da sua madre Julie Bradford, 45 anni, che ha portato avanti la gravidanza al posto della figlia: la ragazza, infatti, prima di cominciare le cure si era fatta prelevare 21 ovuli per avere degli embrioni da congelare e utilizzare in futuro in caso se ne fosse presentata l’occasione. Julie, già madre di tre figli, si ritrova ora a essere contemporaneamente madre e nonna del piccolo Jack.
A 18 anni sembrava che la sua esistenza fosse spezzata inesorabilmente: il cancro al collo dell’utero che le avevano appena diagnosticato le lasciava poche speranze di vita e le toglieva per sempre ogni possibilità di avere figli. Quel referto medico suonava come una condanna a morte che spazzava via in un colpo solo tutti i suoi sogni di adolescente. Tre anni dopo Jessica Jenkins, una parrucchiera 21enne di Rhymney, nel Galles, si ritrova guarita dal tumore e con un bimbo di tre chili tra le braccia, partorito il 2 dicembre da sua madre Julie Bradford, 45 anni, che ha portato avanti la gravidanza al posto della figlia: la ragazza, infatti, prima di cominciare le cure si era fatta prelevare 21 ovuli per avere degli embrioni da congelare e utilizzare in futuro in caso se ne fosse presentata l’occasione. Julie, già madre di tre figli, si ritrova ora a essere contemporaneamente madre e nonna del piccolo Jack. Il tumore polmonare è una delle patologie che causa più decessi nel mondo: 1,6 milioni di morti anno (con una previsione di raddoppio nel 2035), è al primo posto fra le cause di morte per cancro negli uomini e al terzo posto fra le donne. Il fumo di sigaretta è il fattore di rischio principale ed è la causa di almeno l’80 per cento dei casi, tuttavia quasi un tumore al polmone su cinque si sviluppa in chi non ha mai fumato in vita sua. Un mistero che secondo Harald zur Hausen, premio Nobel per la Medicina nel 2008 per aver scoperto il legame fra il Papilloma Virus Umano o HPV (acronimo di “Human Papilloma Virus” ) ed il tumore della cervice uterina, potrebbe essere almeno in parte spiegato da infezioni virali, batteriche o fungine che potrebbero favorire il cancro, indipendentemente dalle sigarette.
Il tumore polmonare è una delle patologie che causa più decessi nel mondo: 1,6 milioni di morti anno (con una previsione di raddoppio nel 2035), è al primo posto fra le cause di morte per cancro negli uomini e al terzo posto fra le donne. Il fumo di sigaretta è il fattore di rischio principale ed è la causa di almeno l’80 per cento dei casi, tuttavia quasi un tumore al polmone su cinque si sviluppa in chi non ha mai fumato in vita sua. Un mistero che secondo Harald zur Hausen, premio Nobel per la Medicina nel 2008 per aver scoperto il legame fra il Papilloma Virus Umano o HPV (acronimo di “Human Papilloma Virus” ) ed il tumore della cervice uterina, potrebbe essere almeno in parte spiegato da infezioni virali, batteriche o fungine che potrebbero favorire il cancro, indipendentemente dalle sigarette.