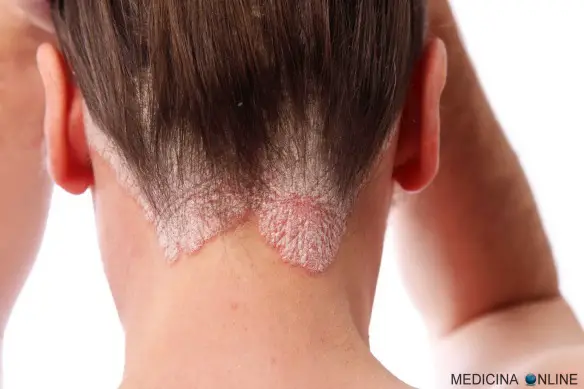
 La dermatite seborroica (chiamata anche eczema seborroico) è una dermatite che colpisce principalmente zone come il cuoio capelluto, la faccia, il torace e il condotto uditivo. In particolare, le zone ricche di ghiandole sebacee della pelle hanno una maggiore probabilità di essere colpite. Può essere confusa con la rosacea.
La dermatite seborroica (chiamata anche eczema seborroico) è una dermatite che colpisce principalmente zone come il cuoio capelluto, la faccia, il torace e il condotto uditivo. In particolare, le zone ricche di ghiandole sebacee della pelle hanno una maggiore probabilità di essere colpite. Può essere confusa con la rosacea.
Quanto è diffusa?
La dermatite seborroica interessa il 5% dell’intera popolazione mondiale. Il 90% dei casi è riscontrato nella civiltà occidentale, il 6% nel continente africano e il restante 4% nel resto del mondo. I picchi sono registrati durante l’età infantile, adolescenziale (nella maggior parte delle volte) e nella mezza età. Se la malattia inizia durante la fascia infantile c’è il rischio che rimanga permanente a vita, se invece inizia durante la fascia adolescenziale normalmente si risolve col passare degli anni.
Leggi anche:
- Differenza tra alopecia areata e androgenetica
- Differenza tra alopecia e dermatite seborroica
- Differenza tra alopecia, calvizia, calvizie e telogen effluvium
Cause della dermatite seborroica
La causa di questa patologia non risulta essere ancora chiara: funghi del genere Malassezia, in particolare Malassezia furfur (precedentemente conosciuto come Pityrosporum ovale) e Malassezia globosa, sono presenti in notevole quantità nelle zone colpite.
Tuttavia una precisa relazione con questo fungo non è stata ancora provata. Nelle zone affette si riscontra un incremento della moltiplicazione cellulare, la produzione di sebo non aumenta ma esso cambia di composizione, così da irritare il cuoio capelluto. Inoltre i capelli potrebbero diventare secchi, crespi, arruffati, non uniformi, e soprattutto molto oleosi. Si presenta anche sul viso (attorno al naso e alla bocca, e sulle sopracciglia) e sul glande (sotto forma di pasta bianca, cioè pelle morta mista a secrezioni liquide, da non confondere col normale smegma). La causa più accreditata tra i ricercatori è una elevata sensibilità del soggetto alla Malassezia furfur. Fattori sospettati di contribuire all’insorgere di tale patologia sono:
- anomalie del sistema immunitario;
- condizioni ormonali;
- malattie neurologiche (es. malattia di Parkinson, ictus);
- stress;
- privazione di sonno;
- carenze vitaminiche: mancanza di biotina (vitamina B8), mancanza di piridossina (vitamina B6).
Segni e sintomi di dermatite seborroica
I sintomi di dermatite seborroica compaiono gradualmente. In genere i primi segni sono la desquamazione della cute e del cuoio capelluto. I sintomi si verificano più comunemente in qualsiasi punto della cute del viso, dietro le orecchie e nelle zone caratterizzate da pieghe della pelle. L’arrossamento e la desquamazione possono verificarsi anche sulla pelle vicino alle ciglia, sulla fronte, ai lati del naso, sul torace e sulla zona superiore del dorso. Frequentemente si evidenziano squame giallastre e untuose, associate a eritema del volto e follicolite del cuoio capelluto. Possono essere presenti piccole croste e talvolta prurito. Quest’ultimo sintomo non sempre è presente ma in alcuni casi può risultare anche intenso. Nei casi più gravi, croste e lesioni squamose giallastre e rossastre compaiono lungo l’attaccatura dei capelli, dietro le orecchie, nel canale uditivo, sulle sopracciglia, sul ponte del naso, intorno al naso, sul petto e sulla parte superiore della schiena. Comunemente, i pazienti presentano un leggero arrossamento della pelle, lesioni cutanee squamose e, in alcuni casi, la perdita dei capelli. Altri sintomi includono la presenza di chiazze o croste spesse sul cuoio capelluto, pelle grassa, arrossata, coperta di squame biancastre o giallastre, prurito, dolore e scaglie giallastre e biancastre che possono attaccarsi al fusto del capello.
La dermatite seborroica può verificarsi in bambini molto piccoli, in genere con meno di tre mesi d’età, provocando la comparsa di una crosta giallastra, spessa ed oleosa, intorno l’attaccatura dei capelli e sul cuoio capelluto. Contrariamente a quanto avviene nell’adulto nei bambini il prurito, per quanto possibile, non domina il quadro clinico. Spesso, una dermatite da pannolino di difficile risoluzione si accompagna all’eruzione del cuoio capelluto. Di solito quando questa condizione si verifica nei neonati tende a risolversi in pochi giorni e senza alcun trattamento specifico. Negli adulti i sintomi della dermatite seborroica possono perdurare poche settimane oppure molti anni. La gran parte dei pazienti conosce periodi di benessere che si alternano con periodi di riesacerbazione. Questi ultimi talvolta costringono il paziente a presentarsi ad un dipartimento d’emergenza per essere trattato. Questa condizione viene riferita ad uno specialista quando i tentativi di trattamento standard si sono rivelati infruttuosi.
Dermatite seborroica: foto
Leggi anche:
- Mineralogramma: analisi spettrofotometrica dei minerali nei capelli
- Quanti capelli abbiamo in testa?
- A che velocità crescono i capelli?
- Il capello: come è fatto, perché sta in testa, quanto velocemente cresce e come vive
Trattamento
Un’adeguata igiene del cuoio capelluto è fondamentale nel trattamento della dermatite seborroica unita ad una dieta corretta, che comprenda adeguate porzioni di frutta e verdura, per assicurare il corretto apporto di vitamine e sali minerali essenziale per la salute del cuoio capelluto. Il trattamento precoce delle riacutizzazioni è considerato utile ed incoraggiato da parte degli specialisti. In tutti quei soggetti con dermatite coinvolgente il cuoio capelluto e tendenza a “frugare” e “scompigliarsi” o “appiattire” i capelli sono consigliate e risultano particolarmente utili tecniche di modifica del comportamento che possono comportare una marcata riduzione delle escoriazioni cutanee. La terapia raccomandata dai dermatologi è comunque a base di creme e/o shampoo al ketoconazolo o emulsioni corticosteroidee. Lo zinco piritione, il solfuro di selenio e l’octopirox sono alla base di altri shampoo che possono dare un aiuto nel trattamento di questa patologia. Per quanto riguarda il trattamento a base di corticosteroidi non va dimenticato che pomate e lozioni a base di mometasone furoato oppure clobetasolo propionato o ancora fluocinonide sono estremamente efficaci se applicati una o due volte al giorno sulla cute interessata, anche sul volto. Sfortunatamente l’applicazione topica di pomate e lozioni a base di corticosteroidi può accelerare la comparsa di recidive, e può favorire una importante riacutizzazione della condizione a causa di un “effetto di rimbalzo”. Per questo motivo il trattamento steroideo non è incoraggiato se non in casi selezionati e per un uso rigorosamente a breve termine (massimo due settimane). Il coinvolgimento della cute in genere risponde a ketoconazolo, a naftifine oppure a creme, lozioni ed emulsioni basate su ciclopirox olamina. L’interessamento del cuoio capelluto risponde bene a shampoo contenenti ketoconazolo e ciclopirox olamina, singolarmente oppure associati. Gli antistaminici vengono utilizzati principalmente in quei soggetti in cui prevale il prurito e per alleviare l’infiammazione.
Recentemente, la fototerapia si è dimostrata utile nel trattamento della dermatite seborroica. Possono essere utili seboregolatori topici e assumere boswelliaserrata che ha forti proprietà antinfiammatorie. Anche l’olio di semi di ribes nigrum ha proprietà antinfiammatorie ed è simile al cortisone. La caduta dei capelli nella dermatite seborroica è dovuta alla situazione di stress ossidativo presente a livello del bulbo pilifero. La caduta a cui si fa riferimento non è l’alopecia androgenetica, ma un effluvio causato da stress di diversa natura.
Shampoo consigliato
Uno shampoo molto utile contro la dermatite seborroica, consigliato dal nostro Staff medico, è il seguente: https://amzn.to/3qCkbbl
Leggi anche:
- Dermatite seborroica cause, immagini, cure, rimedi naturali, shampoo consigliato
- Alopecia androgenetica maschile e femminile: età, sintomi e cura
- Differenza tra alopecia maschile e femminile
- Alopecia: qual è l’età di insorgenza nell’uomo e nella donna
- Alopecia e calvizie: rimedi naturali contro la perdita di capelli
- Finasteride per ipertrofia prostatica ed alopecia androgenetica
- Finasteride: effetti collaterali e controindicazioni
- Finasteride e disfunzione erettile: la Sindrome post finasteride
- Finasteride si può usare nell’alopecia della donna?
- Propecia (Finasteride): collaterali e foglietto illustrativo
- Alopecia e calvizie: differenza tra effluvio e defluvio in telogen e anagen
- Perché cadono i capelli? Quanti capelli al giorno è normale perdere? E’ vero che i calvi hanno più testosterone?
- I tuoi capelli rivelano la tua salute: ecco come leggere i segnali che ti inviano
- Come porti capelli rivela molto della tua personalità
- Perché i capelli diventano bianchi precocemente? Sono ancora giovane… Ecco i rimedi
- Capelli cresciuti in laboratorio grazie alle cellule staminali: diremo addio a calvizie e alopecia?
- Ringiovanisci la pelle e combatti l’alopecia con la tecnica del “plasma ricco di piastrine”
- La dieta per prevenire e curare i capelli bianchi
- A cosa è dovuto il colore dei capelli?
- Differenza tra pelo e capello
- A che servono i capelli ed i peli?
- Perché viene la pelle d’oca?
- I tuoi capelli hanno sicuramente la tricoptilosi e tu non sai neanche cos’è, scopri di cosa si tratta!
- Perché cadono i capelli? Quanti capelli al giorno è normale perdere? E’ vero che i calvi hanno più testosterone?
- Perché viene la forfora? Cure mediche, rimedi casalinghi e prevenzione
- Le regole d’oro per la bellezza di ogni tipo di capello
- Capelli secchi: da cosa sono causati, cosa fare per evitarli e come si curano
- Perché i capelli diventano bianchi? Sono ancora giovane… Ecco i rimedi
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!







 In questo precedente articolo:
In questo precedente articolo:  Quando ci si avvicina all’estate su giornali, televisioni e radio si leggono e sentono i soliti falsi miti sull’abbronzatura, specie sui fantastici vantaggi che l’esposizione alla radiazione solare porta alla nostra salute. Ma è davvero tutto… sole quello che luccica? La realtà, senza tanti complimenti, è una soltanto: il sole fa male alla pelle. Prendere il sole determina certamente alcuni vantaggi alla salute ma la verità è che i benefici dell’esposizione ai raggi solari sono decisamente inferiori al rischio di sviluppare tumori e alla certezza di fare invecchiare precocemente la pelle. La parola d’ordine è sempre la stessa: moderazione: prendere il sole usando protezione solare elevata, diminuendo i tempi di esposizione specie le prime volte ed evitando le ore più calde.
Quando ci si avvicina all’estate su giornali, televisioni e radio si leggono e sentono i soliti falsi miti sull’abbronzatura, specie sui fantastici vantaggi che l’esposizione alla radiazione solare porta alla nostra salute. Ma è davvero tutto… sole quello che luccica? La realtà, senza tanti complimenti, è una soltanto: il sole fa male alla pelle. Prendere il sole determina certamente alcuni vantaggi alla salute ma la verità è che i benefici dell’esposizione ai raggi solari sono decisamente inferiori al rischio di sviluppare tumori e alla certezza di fare invecchiare precocemente la pelle. La parola d’ordine è sempre la stessa: moderazione: prendere il sole usando protezione solare elevata, diminuendo i tempi di esposizione specie le prime volte ed evitando le ore più calde.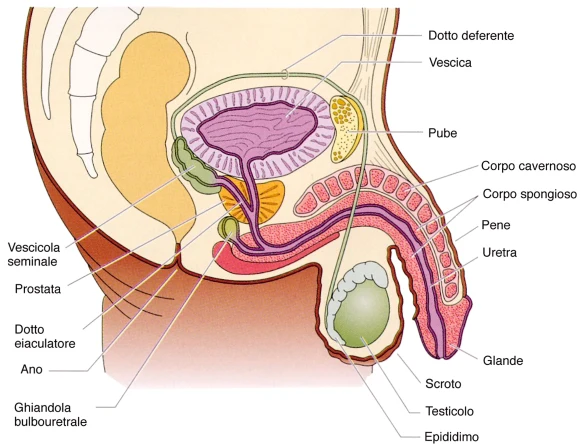 Un nostro lettore ci chiede: “La mia pelle è chiara ma alcune parti del mio corpo, in particolare il pene e lo scroto, hanno la pelle più scura rispetto al resto. E’ Normale? Per quale motivo ciò avviene? Grazie per la risposta”
Un nostro lettore ci chiede: “La mia pelle è chiara ma alcune parti del mio corpo, in particolare il pene e lo scroto, hanno la pelle più scura rispetto al resto. E’ Normale? Per quale motivo ciò avviene? Grazie per la risposta”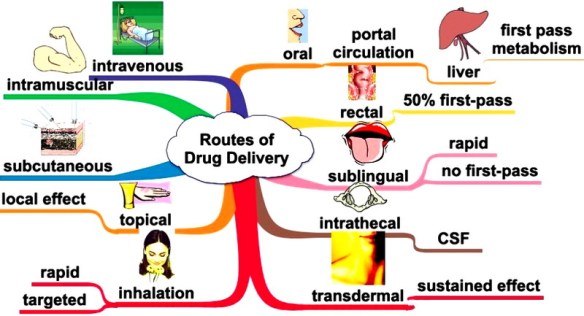 La somministrazione di un farmaco (in inglese “route of administration”) è quel processo che porta uno xenobiotico, cioè una sostanza estranea all’organismo, a raggiungere il suo bersaglio all’interno dell’organismo, cioè il sito d’azione a cui esso è destinato.
La somministrazione di un farmaco (in inglese “route of administration”) è quel processo che porta uno xenobiotico, cioè una sostanza estranea all’organismo, a raggiungere il suo bersaglio all’interno dell’organismo, cioè il sito d’azione a cui esso è destinato. Tutti noi, durante la giornata, ci grattiamo il cuoio capelluto ed i capelli varie volte, senza neanche rendercene conto. Ciò non deve destare preoccupazioni, tuttavia bisogna tener presente che a volte, un prurito cronico al cuoio capelluto, può indicare una reazione infiammatoria della cute sottostante i capelli. Il prurito al cuoio capelluto è un problema molto diffuso, che può essere o non essere associato ad una eruzione cutanea visibile o ad una lacerazione della cute. La gravità, la frequenza e la durata di questa condizione dipendono dalla causa sottostante. Alcune cause di prurito al cuoio capelluto, come la forfora (dermatite seborroica), possono essere relativamente lievi. Tuttavia, il prurito al cuoio capelluto può essere dovuto anche a condizioni più gravi, come infezioni, infiammazioni, infestazione da parassiti, disturbi autoimmuni e allergie.
Tutti noi, durante la giornata, ci grattiamo il cuoio capelluto ed i capelli varie volte, senza neanche rendercene conto. Ciò non deve destare preoccupazioni, tuttavia bisogna tener presente che a volte, un prurito cronico al cuoio capelluto, può indicare una reazione infiammatoria della cute sottostante i capelli. Il prurito al cuoio capelluto è un problema molto diffuso, che può essere o non essere associato ad una eruzione cutanea visibile o ad una lacerazione della cute. La gravità, la frequenza e la durata di questa condizione dipendono dalla causa sottostante. Alcune cause di prurito al cuoio capelluto, come la forfora (dermatite seborroica), possono essere relativamente lievi. Tuttavia, il prurito al cuoio capelluto può essere dovuto anche a condizioni più gravi, come infezioni, infiammazioni, infestazione da parassiti, disturbi autoimmuni e allergie.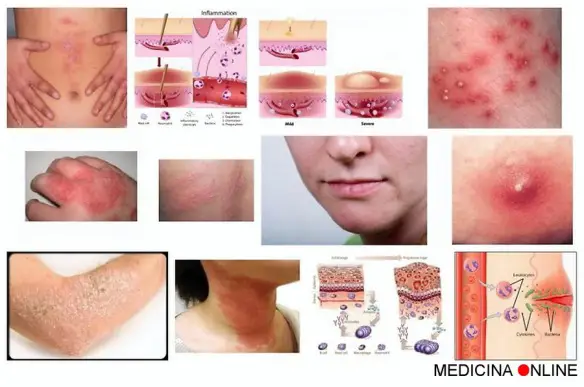 La nostra pelle è davvero straordinaria: è una linea di difesa contro le aggressioni esterne, ha importantissime funzioni relative alla sensibilità, regola la temperatura dell’organismo, ha capacità di assorbire varie sostanze… Addirittura la pelle viene definita “il terzo rene del corpo” in riferimento alla sua capacità di eliminare le tossine e le sostanze di rifiuto prodotte dal metabolismo. A volte però la pelle in risposta a uno stimolo nocivo può irritarsi, specialmente durante i mesi più caldi quando il sudore è abbondante. L’irritazione cutanea da sudore si manifesta soprattutto in primavera/estate e colpisce petto, incavo del braccio, incavo del ginocchio e ascelle.
La nostra pelle è davvero straordinaria: è una linea di difesa contro le aggressioni esterne, ha importantissime funzioni relative alla sensibilità, regola la temperatura dell’organismo, ha capacità di assorbire varie sostanze… Addirittura la pelle viene definita “il terzo rene del corpo” in riferimento alla sua capacità di eliminare le tossine e le sostanze di rifiuto prodotte dal metabolismo. A volte però la pelle in risposta a uno stimolo nocivo può irritarsi, specialmente durante i mesi più caldi quando il sudore è abbondante. L’irritazione cutanea da sudore si manifesta soprattutto in primavera/estate e colpisce petto, incavo del braccio, incavo del ginocchio e ascelle.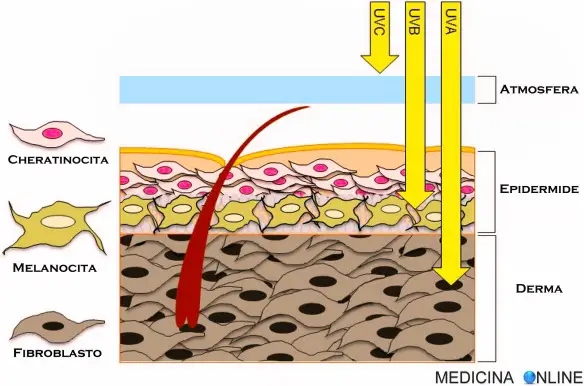
 basocellulare, (spesso definiti “tumori cutanei non melanoma” ) non mortali in quanto non creano metastasi. Anche nei e verruche sono esempi di tumori cutanei, benigni e non mortali. Il melanoma maligno della pelle, pur essendo meno frequente dei precedenti, può essere letale. Un’esposizione prolungata al sole, specie per i soggetti maggiormente fotosensibili aumenta il rischio di sviluppare questo tipo di patologia. In particolare è bene valutare anche il tempo di esposizione totale durante il corso dell’anno e della vita (specie durante l’infanzia) poiché, come abbiamo detto, il rischio di cancro alla pelle aumenta con l’aumentare del tempo e dell’intensità di esposizione. A prova di ciò c’è il fatto che i tumori della pelle si sviluppano soprattutto a livello delle parti del corpo più esposte al sole come viso, orecchie, collo, braccia, spalle e dorso.
basocellulare, (spesso definiti “tumori cutanei non melanoma” ) non mortali in quanto non creano metastasi. Anche nei e verruche sono esempi di tumori cutanei, benigni e non mortali. Il melanoma maligno della pelle, pur essendo meno frequente dei precedenti, può essere letale. Un’esposizione prolungata al sole, specie per i soggetti maggiormente fotosensibili aumenta il rischio di sviluppare questo tipo di patologia. In particolare è bene valutare anche il tempo di esposizione totale durante il corso dell’anno e della vita (specie durante l’infanzia) poiché, come abbiamo detto, il rischio di cancro alla pelle aumenta con l’aumentare del tempo e dell’intensità di esposizione. A prova di ciò c’è il fatto che i tumori della pelle si sviluppano soprattutto a livello delle parti del corpo più esposte al sole come viso, orecchie, collo, braccia, spalle e dorso.