 Dibase è un farmaco contenente Vitamina, usato nell’integrazione di tale vitamina.
Dibase è un farmaco contenente Vitamina, usato nell’integrazione di tale vitamina.
Indicazioni: Prevenzione e trattamento della carenza di vitamina D.
Forma farmaceutica e contenuto
- Gocce orali, soluzione: flacone in vetro ambrato, chiuso con una capsula a prova di bambino in polipropilene. La confezione contiene 1 flacone da 10 ml ed 1 contagocce.
- Soluzione orale: contenitore in vetro ambrato, chiuso con una capsula in polipropilene. Confezioni da 1, da 2 o da 4 contenitori monodose da 2,5 ml.
- Soluzione iniettabile : fiale in vetro ambrato. Confezioni da 6 fiale da 100.000 U.I./ml e da 2 fiale da 300.000 U.I./ml
Controindicazioni
- Ipersensibilità al colecalciferolo o a uno qualsiasi degli eccipienti.
- Ipercalcemia, ipercalciuria.
- Calcolosi renale (nefrolitiasi, nefrocalcinosi).
- Insufficienza renale.
Precauzioni
- Nei pazienti anziani già in trattamento con glicosidi cardiaci o diuretici è importante monitorare la calcemia e la calciuria. In caso di ipercalcemia o di insufficenza renale, ridurre la dose o interrompere il trattamento.
- Il prodotto deve essere prescritto con cautela a pazienti affetti da sarcoidosi, a causa del possibile incremento del metabolismo della vitamina D nella sua forma attiva. In questi pazienti occorre monitorare il livello del calcio nel siero e nelle urine.
- Pazienti affetti da insufficienza renale presentano un alterato metabolismo della vitamina D; perciò, se devono essere trattati con colecalciferolo, è necessario monitorare gli effetti sull’omeostasi di calcio e fosfato.
Leggi anche:
- Vitamina D: sintomi che indicano la sua carenza e cibi che la contengono
- Osteoporosi: cos’è la Mineralometria Ossea Computerizzata (MOC), a cosa serve, come si interpretano i risultati?
- Osteoporosi: cause, diagnosi e cure
- Che differenza c’è tra la risonanza magnetica, la TAC, la PET, la radiografia, l’ecografia e l’endoscopia?
- Glicemia alta o bassa: valori normali, che patologie indica e come si controlla nei diabetici
- Azotemia (Urea) alta o bassa: valori, cause, sintomi e cosa fare
- Insulina alta: cause, diabete, prediabete, valori normali e cure
- Differenze tra il diabete di tipo 1 e 2 (insulino dipendente e resistente)
- Emoglobina glicata alta, valori normali, IFCC e diabete
- Clearance della creatinina: alta o bassa, valori, calcolo e sintomi
Interazioni
Informare il medico o il farmacista se si è recentemente assunto qualsiasi altro medicinale, anche quelli senza prescrizione medica.
- L’uso concomitante di anticonvulsivanti o barbiturici può ridurre l’effetto della vitamina D3 per inattivazione metabolica. In caso di trattamento con diuretici tiazidici, che riducono l’eliminazione urinaria del calcio, è raccomandato il controllo delle concentrazioni sieriche di calcio.
- L’uso concomitante di glucocorticosteroidi può ridurre l’effetto della vitamina D3.
- In caso di trattamento con farmaci contenenti la digitale, la somministrazione orale di calcio combinato con la vitamina D aumenta il rischio di tossicità della digitale (aritmia). È pertanto richiesto lo stretto controllo del Medico e, se necessario, il monitoraggio elettrocardiografico e delle concentrazioni sieriche di calcio.
- Un concomitante uso di antiacidi contenenti alluminio può iterferire con l’efficacia del farmaco, diminuendo l’assorbimento della vitamina D, mentre preparati contenenti magnesio possono esporre al rischio di ipermagnesiemia.
- Studi sugli animali hanno suggerito un possibile potenziamento dell’azione del warfarin quando somministrato con calciferolo. Sebbene non vi siano simili evidenze con l’impiego di colecalciferolo è opportuno usare cautela quando i due farmaci vengono usati contemporaneamente.
- La colestiramina, il colestipolo e l’orlistat riducono l’assorbimento della vitamina D, mentre l’alcoolismo cronico diminuisce le riserve di Vitamina D nel fegato
Avvertenze
- Considerare la dose totale di vitamina D quando si assumono altri prodotti che contengono già vitamina D, cibi addizionati con vitamina D o in caso di utilizzo di latte arricchito con vitamina D.
- L’assunzione prolungata di alti dosaggi di vitamina D deve essere effettuata sotto stretto controllo medico.
Chiedere consiglio al medico nei seguenti casi, in cui può essere necessario un aumento dei dosaggi rispetto a quelli standard:
- soggetti in trattamento con anticonvulsivanti o barbiturici (vedere “Interazioni”);
- soggetti in trattamento con terapie corticosteroidee (vedere “Interazioni”);
- soggetti in trattamento con ipolipidemizzanti quali colestipolo, colestiramina e orlistat (vedere “Interazioni”);
- soggetti in trattamento con antiacidi contenenti alluminio (vedere “Interazioni”);
soggetti obesi;
- patologie digestive (malassorbimento intestinale, mucoviscidosi o fibrosi cistica);
insufficienza epatica.
Gravidanza e allattamento
Chiedere consiglio al medico o al farmacista prima di prendere qualsiasi medicinale. Nei primi 6 mesi di gravidanza la vitamina D deve essere assunta con cautela per il rischio di effetti teratogeni. Quando necessario, la vitamina D può essere prescritta durante l’allattamento. Tale supplementazione non sostituisce la somministrazione di vitamina D nel neonato.
Effetti sulla capacità di guidare veicoli e sull’uso di macchinari
Non sono disponibili dati sugli effetti del prodotto sulla capacità di guidare. Tuttavia, un effetto su tale capacità è improbabile.
Posologia
DIBASE può essere somministrato a cadenza giornaliera, settimanale, mensile o annuale. In caso di terapia per via orale, si raccomanda di assumere DIBASE durante i pasti. La terapia per via intramuscolare è indicata solo in caso di sindromi da malassorbimento.
Prevenzione della carenza di vitamina D:
La somministrazione preventiva di DIBASE è consigliata in tutte le condizioni caratterizzate da maggior rischio di carenza o da aumentato fabbisogno. È generalmente riconosciuto che la prevenzione della carenza di vitamina D deve essere effettuata in maniera sistematica nel neonato (in particolare nel prematuro), nel lattante, nella donna in gravidanza (ultimo trimestre) e nella donna che allatta alla fine dell’inverno e in primavera, nel soggetto anziano, eventualmente nel bambino e nell’adolescente se l’esposizione solare è insufficiente.
Trattamento della carenza di vitamina D:
A titolo indicativo si fornisce il seguente schema posologico, da adattare a giudizio del medico sulla base della natura e gravità dello stato carenziale.
Leggi anche:
DIBASE 10.000 U.I./ml gocce orali, soluzione
Le posologie giornaliere sotto indicate possono essere assunte anche una volta alla settimana moltiplicando per sette la dose giornaliera indicata.
Neonati, Bambini e Adolescenti (< 18 anni)
Prevenzione: 2-4 gocce al giorno (pari a 500-1000 U.I. di vitamina D3).
Trattamento: 8-16 gocce al giorno (pari a 2.000-4.000 U.I. di vitamina D3) per 4-5 mesi.
Donne in gravidanza
3-4 gocce al giorno (pari a 750-1.000 U.I. di vitamina D3) nell’ultimo trimestre.
Adulti e Anziani
Prevenzione: 3-4 gocce al giorno (pari a 750-1.000 U.I. di vitamina D3). In soggetti ad alto rischio di carenza può essere necessario aumentare il dosaggio fino a 8 gocce al giorno (pari a 2.000 U.I. di vitamina D3).
Trattamento: 20-40 gocce al giorno (pari a 5.000-10.000 U.I. di vitamina D3) per 1-2 mesi.
Istruzioni per l’uso
La confezione contiene un flacone ed un contagocce. Il flacone è dotato di una capsula a prova di bambino. Il contagocce è dotato di una custodia. Per l’impiego seguire le istruzioni sotto riportate:
- aprire il flacone rimuovendo la capsula nel modo seguente: premere e contemporaneamente svitare
- svitare la custodia in plastica che avvolge la punta del contagocce
inserire il contagocce nel flacone per prelevare il contenuto.
- Dosare in un cucchiaino il numero di gocce prescritte dal medico e assumere;
chiudere il flacone
- Riavvitare la custodia sulla punta del contagocce;
riporre il flacone ed il contagocce nella confezione.
DIBASE 25.000 U.I./2,5 ml soluzione orale
Neonati, Bambini e Adolescenti (< 18 anni)
Prevenzione: 1 contenitore monodose (pari a 25.000 U.I. di vitamina D3) ogni 1-2 mesi .
Trattamento: 1 contenitore monodose (pari a 25.000 U.I. di vitamina D3) una volta a settimana per 16-24 settimane.
Donne in gravidanza
1 contenitore monodose (pari a 25.000 U.I. di vitamina D3) una volta al mese nell’ultimo trimestre.
Adulti e Anziani
Prevenzione: 1 contenitore monodose (pari a 25.000 U.I. di vitamina D3) una volta al mese. In soggetti ad alto rischio di carenza può essere necessario aumentare il dosaggio a 2 contenitori monodose (pari a 50.000 U.I. di vitamina D3) una volta al mese.
Trattamento: 2 contenitori monodose (pari a 50.000 U.I. di vitamina D3) una volta alla settimana per 8-12 settimane.
DIBASE 50.000 U.I./2,5 ml soluzione orale
Neonati, Bambini e Adolescenti (< 18 anni)
Prevenzione: 1 contenitore monodose (pari a 50.000 U.I. di vitamina D3) ogni 2-4 mesi
Trattamento: 1 contenitore monodose (pari a 50.000 U.I. di vitamina D3) una volta a settimana per 8-12 settimane.
Donne in gravidanza
2 contenitori monodose (pari a 100.000 U.I. di vitamina D3) all’inizio dell’ultimo trimestre.
Adulti e Anziani
Prevenzione: 1 contenitore monodose (pari a 50.000 U.I. di vitamina D3) ogni 2 mesi. In soggetti ad alto rischio di carenza può essere necessario aumentare il dosaggio a 1 contenitore monodose (pari a 50.000 U.I. di vitamina D3) una volta al mese.
Trattamento: 1 contenitore monodose (pari a 50.000 U.I. di vitamina D3) una volta alla settimana per 8-12 settimane
DIBASE 100.000 U.I./ml soluzione iniettabile
Neonati fino a 24 mesi
Prevenzione: Si consiglia di somministrare le dosi con DIBASE 10.000 U.I. /ml gocce orali, soluzione oppure con DIBASE 25.000 U.I./2,5 ml soluzione orale o con DIBASE 50.000 U.I. /2,5 ml soluzione orale.
Trattamento: 1 fiala (pari a 100.000 U.I. di vitamina D3) una volta al mese per 4-6 mesi.
Bambini e Adolescenti (2-18 anni)
Prevenzione: 1 fiala (pari a 100.000 U.I. di vitamina D3) ogni 4-8 mesi.
Trattamento: 1 fiala (pari a 100.000 U.I. di vitamina D3) una volta al mese per 4-6 mesi.
Donne in gravidanza
1 fiala (pari a 100.000 U.I. di vitamina D3) all’inizio dell’ultimo trimestre.
Adulti e Anziani
Prevenzione: 1 fiala (pari a 100.000 U.I. di vitamina D3) ogni 4 mesi. In soggetti ad alto rischio di carenza può essere necessario aumentare il dosaggio a 1 fiala (pari a 100.000 U.I. di vitamina D3) ogni 2 mesi.
Trattamento: 2 fiale (pari a 200.000 U.I. di vitamina D3) una volta al mese per 3 mesi.
Istruzioni per l’uso
Le dosi possono essere somministrate per via orale o intramuscolare. Le fiale sono dotate di anello di prerottura e devono essere aperte nel modo seguente: tenere con una mano la parte inferiore della fiala; porre l’altra mano sulla parte superiore posizionando il pollice al di sopra dell’anello bianco ed esercitare una pressione.
Leggi anche:
DIBASE 300.000 U.I./ml soluzione iniettabile
Neonati fino a 24 mesi
Si consiglia di somministrare le dosi con DIBASE 10.000 U.I. /ml gocce orali, soluzione oppure con DIBASE 25.000 U.I./2,5 ml soluzione orale o con DIBASE 50.000 U.I. /2,5 ml soluzione orale.
Bambini e Adolescenti (2-18 anni)
Prevenzione: 1 fiala (pari a 300.000 U.I. di vitamina D3) una volta all’anno.
Trattamento: 1 fiala (pari a 300.000 U.I. di vitamina D3) da ripetere dopo 3 mesi.
Adulti e Anziani
Prevenzione: 1 fiala (pari a 300.000 U.I. di vitamina D3) una volta all’anno. In soggetti ad alto rischio di carenza può essere necessario aumentare il dosaggio a 1 fiala (pari a 300.000 U.I. di vitamina D3) ogni 6 mesi.
Trattamento: 1 fiala (pari a 300.000 U.I. di vitamina D3) da ripetere dopo 6 settimane.
Istruzioni per l’uso
Le dosi possono essere somministrate per via orale o intramuscolare. Le fiale sono dotate di anello di prerottura e devono essere aperte nel modo seguente: tenere con una mano la parte inferiore della fiala; porre l’altra mano sulla parte superiore posizionando il pollice al di sopra dell’anello bianco ed esercitare una pressione.
Sovradosaggio
Interrompere l’assunzione di DIBASE quando la calcemia supera i 10,6 mg /dl (2,65 mmol/l) o se la calciuria supera 300 mg/24 h negli adulti o 4-6 mg/kg/die nei bambini. Il sovradosaggio si manifesta come ipercalciuria e ipercalcemia, i cui sintomi sono i seguenti: nausea, vomito, sete, polidipsia, poliuria, costipazione e disidratazione. Sovradosaggi cronici possono portare a calcificazione vascolare e degli organi, come risultato dell’ipercalcemia Il sovradosaggio durante i primi 6 mesi di gravidanza può avere effetti tossici nel feto: esiste una correlazione tra eccesso di assunzione o estrema sensibilità materna alla vitamina D durante la gravidanza e ritardo dello sviluppo fisico e mentale del bambino, stenosi aortica sopravalvolare e retinopatia. L’ipercalcemia materna può anche portare alla soppressione della funzione paratiroidea nei neonati con conseguente ipocalcemia, tetania e convulsioni.
Trattamento in caso di sovradosaggio
Interrompere la somministrazione di DIBASE e procedere alla reidratazione. In caso di ingestione/assunzione accidentale di una dose eccessiva di DIBASE avvertire immediatamente il medico o rivolgersi al più vicino ospedale. Per qualsiasi dubbio sull’uso di DIBASE, rivolgersi al medico.
Effetti collaterali di Dibase
Come tutti i medicinali, DIBASE può causare effetti indesiderati sebbene non tutte le persone li manifestino. Se la posologia è conforme alle effettive esigenze individuali, DIBASE è ben tollerato, grazie anche alla capacità dell’organismo di accumulare il colecalciferolo nei tessuti adiposi e muscolari. Gli effetti indesiderati segnalati con l’uso della vitamina D sono i seguenti:
- reazioni di ipersensibilità,
- debolezza,
- anoressia,
- sete,
- sonnolenza,
- stato confusionale,
- cefalea,
- costipazione,
- flatulenza,
- dolore addominale,
- nausea, vomito,
- diarrea,
- gusto metallico,
- secchezza delle fauci,
- rash,
- prurito,
- nefrocalcinosi,
- poliuria,
- polidipsia,
- insufficienza
- renale,
- ipercalciuria,
- ipercalcemia.
Scadenza e Conservazione
Vedere la data di scadenza riportata sulla confezione. Il periodo di validità si intende per il prodotto in confezionamento integro, correttamente conservato. La data di scadenza si riferisce all’ultimo giorno del mese. ATTENZIONE: Non usare DIBASE dopo la data di scadenza indicata sulla confezione.Conservare a temperatura non superiore ai 30°C. Non congelare. Conservare nella confezione originale per tenere il medicinale al riparo dalla luce.
Leggi anche:
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Differenza tra Eutirox e Ibsa nella cura dell’ipotiroidismo
- Ipertensione: quali farmaci usare per abbassare la pressione arteriosa?
- Coumadin: quando si usa, dosaggio ed effetti collaterali (foglio illustrativo)
- Stitichezza o stipsi acuta e cronica: terapie farmacologiche
- Reflusso gastroesofageo: terapia farmacologica e chirurgica
- Guida facile per fare una iniezione intramuscolare corretta ed indolore
- Tachipirina, paracetamolo, Efferalgan: posologia, controindicazioni ed effetti collaterali
- Voltaren Emulgel (diclofenac): come usarlo, gravidanza ed effetti collaterali
- Arvenum: terapia di emorroidi e fragilità capillari
- Enterogermina per gonfiore, diarrea e dolori addominali: foglietto illustrativo
- Moment (ibuprofene): posologia, effetti collaterali, gravidanza, prezzo
- Rinazina spray nasale in bambini e adulti: posologia e prezzo
- Differenza tra farmaco originale, generico ed equivalente
- Glicerolo Carlo Erba soluzione rettale e supposte: posologia ed effetti collaterali
- Triatec (ramipril): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Lasix (furosemide): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Norvasc (amlodipina): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Augmentin (amoxicillina): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Omeprazen (omeprazolo): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Torvast (atorvastatina): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- In quali parti del corpo e dove si esegue una iniezione intramuscolare?
- Com’è fatta una siringa e come si usa correttamente?
- Differenza tra dolore acuto, cronico, persistente ed episodico con esempi
- Differenza tra dolore somatico e psicosomatico
- Dolore: come si misura? La scala visiva e numerica verbale
- Dolore: quando chiamare il medico e cosa riferirgli
- Dolore: esistono esami specifici per rilevarlo?
- Quali sono i dolori più diffusi?
- Perché sentiamo dolore? Il meccanismo di trasmissione del dolore
- Differenza dolore al seno da gravidanza e da ciclo mestruale
- Differenza tra acetilcolina e noradrenalina
- Noradrenalina: cos’è ed a cosa serve?
- Differenza tra dopamina e dobutamina
- Differenza tra Gabapentin e Pregabalin
- Farmaco Lyrica (Pregabalin): indicazioni ed effetti collaterali
- Lyrica (Pregabalin): è un farmaco che fa ingrassare?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:
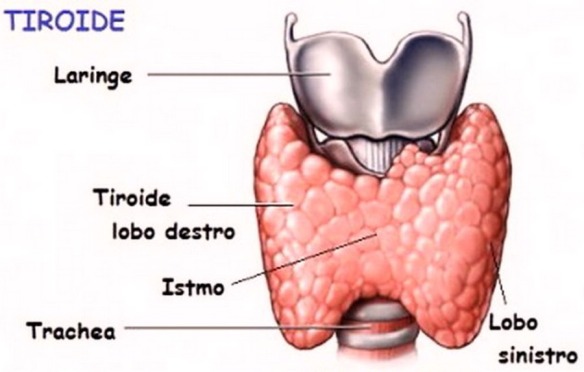 Sono una donna di 37 anni, a ottobre scorso ho scoperto di avere un nodulo alla tiroide. Ho fatto l’ecografia, visite endocrinologiche, le analisi sangue, e l’agoaspirato. Analisi tsh 2,85, ft3 3,70, ft4 13,0, tireoglobulina 0,30, calcitonina 0,98, AbTg neg, AbTPO neg. La diagnosi è nodulo benigno Tir 2. A gennaio scorso ho iniziato la terapia soppressiva con eutirox con il tentativo di fare ridurre o quantomeno bloccare la crescita del nodulo (circa 1,6 cm). I valori ormonali dopo circa cinque settimane di assunzione di Eutirox 75 al giorno erano: TSH 0,03; FT3 5,20; FT4 11,8. L’endocrinologo alla visita di controllo mi ha ridotto la terapia, eutirox 75 per sei giorni a settimana. La settimana scorsa ho rifatto le analisi (in ospedale), dopo due mesi dalla riduzione del dosaggio. TSH 0,38 (Rif. 0,35-4,94) FT3 2,56 (Rif. 1,71-3,71) FT4 1,09 (Rif. 0,71-1,48) AAT 1,0 (Rif. 0-34) TPO 0,0 (Rif. 0-12). Non ho ancora fatto vedere le analisi al mio endocrinologo, mi consiglia di continuare con questo dosaggio di tiroxina?
Sono una donna di 37 anni, a ottobre scorso ho scoperto di avere un nodulo alla tiroide. Ho fatto l’ecografia, visite endocrinologiche, le analisi sangue, e l’agoaspirato. Analisi tsh 2,85, ft3 3,70, ft4 13,0, tireoglobulina 0,30, calcitonina 0,98, AbTg neg, AbTPO neg. La diagnosi è nodulo benigno Tir 2. A gennaio scorso ho iniziato la terapia soppressiva con eutirox con il tentativo di fare ridurre o quantomeno bloccare la crescita del nodulo (circa 1,6 cm). I valori ormonali dopo circa cinque settimane di assunzione di Eutirox 75 al giorno erano: TSH 0,03; FT3 5,20; FT4 11,8. L’endocrinologo alla visita di controllo mi ha ridotto la terapia, eutirox 75 per sei giorni a settimana. La settimana scorsa ho rifatto le analisi (in ospedale), dopo due mesi dalla riduzione del dosaggio. TSH 0,38 (Rif. 0,35-4,94) FT3 2,56 (Rif. 1,71-3,71) FT4 1,09 (Rif. 0,71-1,48) AAT 1,0 (Rif. 0-34) TPO 0,0 (Rif. 0-12). Non ho ancora fatto vedere le analisi al mio endocrinologo, mi consiglia di continuare con questo dosaggio di tiroxina?
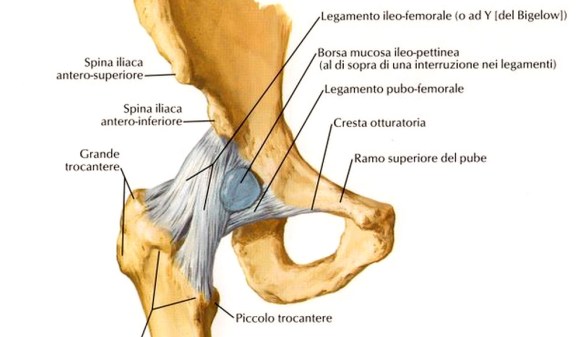 L’artrosi dell’anca è una condizione che porta a una degenerazione della cartilagine dell’articolazione coxo-femorale, il punto in cui femore si articola con l’acetabolo, la cavità dell’anca destinata ad accogliere la testa del femore. Questo processo degenerativo può avere diverse cause e comporta dolore e difficoltà nei movimenti con conseguenze invalidanti.
L’artrosi dell’anca è una condizione che porta a una degenerazione della cartilagine dell’articolazione coxo-femorale, il punto in cui femore si articola con l’acetabolo, la cavità dell’anca destinata ad accogliere la testa del femore. Questo processo degenerativo può avere diverse cause e comporta dolore e difficoltà nei movimenti con conseguenze invalidanti. Lo psicologo è un professionista sanitario che studia la mente ed il comportamento umano, osservandolo da varie angolazioni ed agendo in molti ambiti differenti per favorire il benessere e la salute del paziente. Lo psicologo, per diventare tale, deve completare il percorso di studi universitario di cinque anni, svolgere il tirocinio e superare l’esame di stato. Quando si cerca uno psicologo, per evitare truffatori, è importante rivolgersi SOLO a professionisti iscritti all’
Lo psicologo è un professionista sanitario che studia la mente ed il comportamento umano, osservandolo da varie angolazioni ed agendo in molti ambiti differenti per favorire il benessere e la salute del paziente. Lo psicologo, per diventare tale, deve completare il percorso di studi universitario di cinque anni, svolgere il tirocinio e superare l’esame di stato. Quando si cerca uno psicologo, per evitare truffatori, è importante rivolgersi SOLO a professionisti iscritti all’ Dibase è un farmaco contenente Vitamina, usato nell’integrazione di tale vitamina.
Dibase è un farmaco contenente Vitamina, usato nell’integrazione di tale vitamina. Prima di iniziare la lettura, per meglio comprendere l’argomento, leggi anche:
Prima di iniziare la lettura, per meglio comprendere l’argomento, leggi anche:  La pelle screpolata è una pelle che si presenta, ruvida, spenta e con piccole lesioni superficiali causate da un’eccessiva secchezza. La cute normale ha, infatti, un aspetto morbido ed elastico dovuto al contenuto di acqua che non evapora grazie alla presenza di oli che trattengono l’umidità negli strati più profondi. Quando, per cause varie, si altera il film lipidico, la pelle perde la sua elasticità, diventa secca e squamata e l’accumulo delle cellule morte provoca le screpolature soprattutto nelle zone in cui questa è più sensibile come la pelle del viso, quella delle zone vicine agli organi genitali ed anche quella delle giunture, gomiti e ginocchia.
La pelle screpolata è una pelle che si presenta, ruvida, spenta e con piccole lesioni superficiali causate da un’eccessiva secchezza. La cute normale ha, infatti, un aspetto morbido ed elastico dovuto al contenuto di acqua che non evapora grazie alla presenza di oli che trattengono l’umidità negli strati più profondi. Quando, per cause varie, si altera il film lipidico, la pelle perde la sua elasticità, diventa secca e squamata e l’accumulo delle cellule morte provoca le screpolature soprattutto nelle zone in cui questa è più sensibile come la pelle del viso, quella delle zone vicine agli organi genitali ed anche quella delle giunture, gomiti e ginocchia. Una terapia si definisce “palliativa” (in inglese “palliative care“) quando non va direttamente a curare la causa della patologia, bensì si occupa di alleviare i sintomi che essa procura al paziente, dando la possibilità a quest’ultimo di godere della migliore qualità di vita possibile, specie in caso di malattia terminale, cioè una malattia che non può essere curata e che condurrà il paziente a morte in un tempo variabile.
Una terapia si definisce “palliativa” (in inglese “palliative care“) quando non va direttamente a curare la causa della patologia, bensì si occupa di alleviare i sintomi che essa procura al paziente, dando la possibilità a quest’ultimo di godere della migliore qualità di vita possibile, specie in caso di malattia terminale, cioè una malattia che non può essere curata e che condurrà il paziente a morte in un tempo variabile.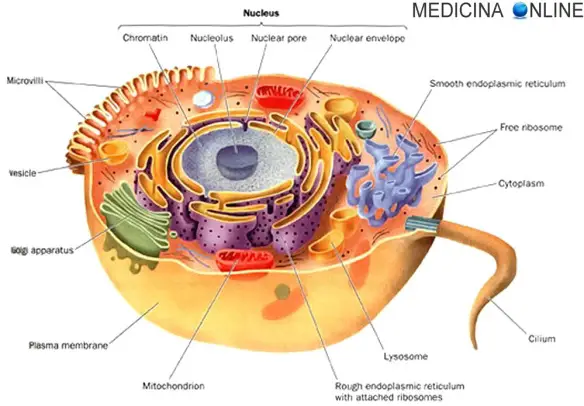 Tessuto normale
Tessuto normale