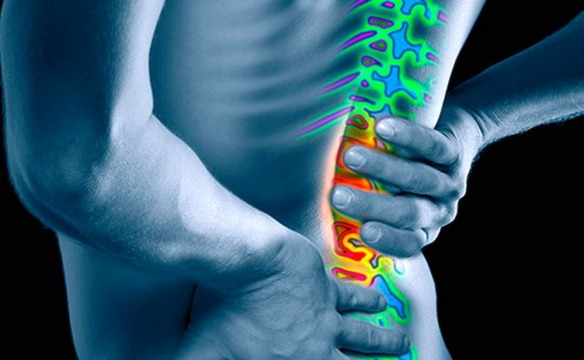
 Esistono diversi modi per classificare il dolore. Uno di questi consiste nel differenziarlo base alla sua durata e alla sua ripetibilità. Prendiamo ad esempio un tipico dolore molto diffuso e conosciuto nella popolazione generale: la lombalgia.
Esistono diversi modi per classificare il dolore. Uno di questi consiste nel differenziarlo base alla sua durata e alla sua ripetibilità. Prendiamo ad esempio un tipico dolore molto diffuso e conosciuto nella popolazione generale: la lombalgia.
La lombagia può essere definita:
- acuta quando dura da meno di sette giorni;
- subacuta nel periodo che va da sette giorni a sette settimane dopo l’insorgenza;
- sub-cronica nel periodo che va da sette settimane a tre mesi dopo l’insorgenza;
- cronica quando dura da più di tre mesi.
Ecco alcune caratteristiche ed esempi di alcuni tipi di dolore:
- Dolore acuto – Il dolore acuto solitamente si presenta all’improvviso ed ha una durata limitata. Spesso è causato da un danno tissutale a carico di ossa, muscoli od organi, e l’insorgenza è spesso accompagnata da ansia o stress emotivo. E’ acuto il dolore nocicettivo, di breve durata, nel quale, di solito, è ben evidente il rapporto di causa/effetto. Questo dolore si esaurisce quando cessa l’applicazione dello stimolo o ripara il danno che l’ha prodotto. Esempi sono il dolore post-operatorio, le coliche viscerali (renale, biliare, eccetera) ed il dolore traumatico. Una caratteristica fondamentale del dolore acuto è quello di rispondere ad adeguate misure antinocicettive: questa caratteristica è condivisa dal dolore persistente ma non dal dolore cronico. Qualunque sia l’origine, il dolore acuto produce frequentemente reazioni di difesa e di protezione che comprendono:
- alterazioni dell’umore (depressione, ansia, paura)
- modifiche del sistema nervoso autonomo (alterazione della frequenza cardiaca e della pressione arteriosa, nausea, vomito, sudorazione)
- atteggiamenti di modifica della postura.
- Dolore cronico – Il dolore cronico ha una durata maggiore rispetto al dolore acuto ed è generalmente alquanto resistente al trattamento medico. Di solito è associato ad una malattia a lungo termine, come l’osteoartrite. In alcuni casi, come per esempio in presenza di fibromialgia, rappresenta uno degli aspetti che caratterizzano la malattia. Il dolore cronico può essere una conseguenza di un danno tessutale, ma molto spesso è attribuibile a un danno nervoso. Circa il 70% delle persone che soffrono di dolore cronico trattato mediante l’assunzione di antidolorifici sperimenta episodi di ciò che viene definito dolore episodico intenso. Le cause più comuni di dolore cronico sono: lombalgia cronica, mal di testa, fibromialgia e neuropatia (malattia che coinvolge i nervi periferici). Il dolore cronico è molto comune e si ritrova in circa l’11% della popolazione adulta.
- Dolore persistente. E’ persistente il dolore dovuto alla permanenza dello stimolo nocicettivo o della disnocicezione. Questo tipo di dolore è stato definito anche come “ongoing acute pain”, a sottolineare che conserva le caratteristiche del dolore acuto e va distinto dal dolore cronico. Un esempio è il dolore da coxartrosi, dove la persistenza della lesione anatomica giustifica il ripresentarsi del dolore ad ogni movimento dell’articolazione dell’anca. Un altro esempio è il dolore associato alle malattie neoplastiche, dove la causa del dolore continua ad essere operante. Anche in questi casi, come nel dolore acuto, si ha di solito una buona risposta agli analgesici ed alle misure antinocicettive come i blocchi anestetici e gli interventi neurolesivi.
- Il dolore episodico intenso si riferisce a episodi di dolore che si verificano quando l’antidolorifico, ad esempio un FANS (antinfiammatorio non steroideo) viene impiegato regolarmente. A volte può essere spontaneo o insorgere dopo un evento apparentemente insignificante, come cadere dal letto. Talvolta può insorgere in concomitanza con la fine dell’effetto antidolorifico del farmaco prima dell’orario previsto per assumere la dose successiva.
Leggi anche:
- Differenza tra dolore somatico e psicosomatico
- Dolore: come si misura? La scala visiva e numerica verbale
- Dolore: quando chiamare il medico e cosa riferirgli
- Dolore: esistono esami specifici per rilevarlo?
- Quali sono i dolori più diffusi?
- Perché sentiamo dolore? Il meccanismo di trasmissione del dolore
- Differenza dolore al seno da gravidanza e da ciclo mestruale
Dolore e psiche
Sia il dolore acuto che il dolore cronico possono essere debilitanti ed entrambi possono influenzare ed essere influenzati dallo stato mentale dell’individuo. Ma la natura del dolore cronico, ovvero il fatto che in alcuni casi sembra essere costante, rende il soggetto che lo sperimenta più suscettibile a conseguenze di stampo psicologico, come depressione e ansia. Al tempo stesso, lo stress psicologico può amplificare il dolore.
Un dolore acuto può diventare cronico?
Certamente è possibile. Un dolore acuto in un corpo con scarse difese oppure trascurato, o ancora, mal curato, può via via diventare dolore cronico (ad esempio un colpo di frusta cervicale che determina dolore acuto, può causare se non curato, un’artrosi cervicale e relativo dolore cronico).
Il comportamento del malato
Per spiegare il procedimento che può trasformare un dolore acuto in dolore cronico, in medicina si è formulato il modello concettuale del dolore, “pain behaviour” (comportamento dovuto al dolore) e il modello clinico della malattia, “illness behaviour” (comportamento da malato). Vediamo un esempio di questi modelli applicati ad uno dei dolori più diffusi in assoluto: il mal di schiena.
Quando il soggetto in fase acuta gestisce il dolore con un atteggiamento positivo, il mal di schiena, anche se è forte, diminuisce in fretta e non restano quasi mai conseguenze negative. Se, invece, il soggetto in fase acuta subisce il dolore, si scoraggia, ha paura che provochi ulteriori danni, si affida solo a terapie passive e assume un atteggiamento da malato, soffre di più, soffre più a lungo, si indebolisce, è soggetto a continue ricadute, rischia di avere una lombalgia cronica e diventare disabile a causa del mal di schiena.
Pertanto, il dolore cronico può essere la conseguenza di un comportamento inadeguato in fase acuta. Di conseguenza, se il comportamento dovuto al dolore (pain behaviour) non è adeguato, può provocare un comportamento da malato (illness behaviour) e un dolore cronico.
Per approfondire, leggi anche:
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Dolore nel lato sinistro e destro del corpo: a cosa corrisponde?
- Meglio Aspirina o Ibuprofene?
- A che serve la Tachipirina (paracetamolo)?
- Che significa “effetto placebo” e perché un placebo funziona?
- Differenze tra Efferalgan e Co-Efferalgan
- Posso assumere Tachipirina in gravidanza e allattamento? Quante compresse?
- Che significa somministrazione di un farmaco PER OS o PO?
- Via di somministrazione orale, per os: vantaggi e svantaggi
- Supposta rettale: vantaggi e svantaggi rispetto ad altre vie di somministrazione
- Cosa succede ad una supposta dopo averla inserita? Come funziona?
- Supposte di glicerina: come usarle in bambini, adulti, gravidanza
- Come mettere facilmente una supposta a neonati, bambini, adulti
- Guida facile per fare una iniezione intramuscolare corretta ed indolore
- Si possono tagliare o spezzare le supposte rettali?
- Vie di somministrazione di un farmaco: tipi, differenze, vantaggi e svantaggi
- Differenza tra malattia acuta e cronica con esempi
- Che significa malattia terminale?
- Quanto tempo mi rimane da vivere?
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Differenza tra sintomo e segno con esempi
- Differenza tra malattia, sindrome e disturbo con esempi
- Che significa malattia cronica? Esempi di malattia cronica
- Che significa malattia autoimmune? Spiegazione ed esempi
- Cosa si prova a morire annegati, dissanguati, decapitati… Morti diverse, sensazioni diverse
- Mark Sloan e il recupero fittizio: il mistero del cervello pochi attimi prima di morire
- Cosa sente chi è in coma?
- Stadiazione e classificazione TNM: cancro curabile o terminale?
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Differenza tra adenocarcinoma e carcinoma con esempi
- Esperienze di pre-morte: uno scherzo del cervello o la prova che esiste il paradiso? Finalmente sappiamo la risposta
- Quando il paziente deceduto “resuscita”: la Sindrome di Lazzaro
- Differenza tra cancro e carcinoma con esempi
- Stomie: cosa sono, a che servono, quanti tipi esistono?
- Differenza tra ipertrofia muscolare sarcolplasmatica e miofibrillare
- Ipertrofia muscolare: cosa significa e come si raggiunge
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Come nasce un cancro? Cosa sono i cancerogeni e come avviene la cancerogenesi?
- Come prevenire i tumori ed il cancro? I 10 cambiamenti consigliati
- Differenza tra ipertrofia ed iperplasia con esempi
- Differenza tra iperplasia e neoplasia
- Differenze tra ileostomia, colostomia e urostomia
- Differenza tra atrofia, distrofia ed aplasia con esempi
- Differenza tra acetilcolina e noradrenalina
- Noradrenalina: cos’è ed a cosa serve?
- Differenza tra dopamina e dobutamina
- Differenza tra Gabapentin e Pregabalin
- Farmaco Lyrica (Pregabalin): indicazioni ed effetti collaterali
- Lyrica (Pregabalin): è un farmaco che fa ingrassare?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

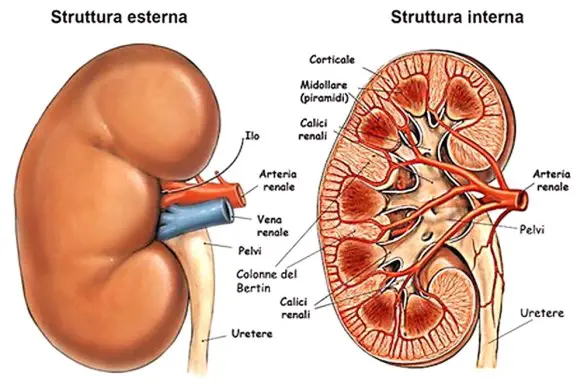 I reni sono due organi di colore rosso scuro che, insieme alle vie urinarie, costituiscono l’apparato urinario, che filtra dal sangue i prodotti di scarto del metabolismo e li espelle tramite l’urina. I reni inoltre gestiscono l’equilibrio idro-salino nel corpo umano. I reni si trovano ai lati della colonna vertebrale e sono tenuti in sede dalla pressione addominale e da uno spesso tessuto connettivo detto fascia renale. Seppur mantengano la loro posizione, si abbassano e si alzano a seconda delle fasi del respiro. Organi escretori per antonomasia, filtrano ogni minuto 1200 ml di sangue ovvero 1700 litri in un giorno. Entrambi i reni hanno una superficie liscia, una faccia anteriore convessa e una posteriore piana e un po’ incurvata, un polo superiore arrotondato e uno inferiore più appuntito, un margine laterale convesso e uno mediale incavato.
I reni sono due organi di colore rosso scuro che, insieme alle vie urinarie, costituiscono l’apparato urinario, che filtra dal sangue i prodotti di scarto del metabolismo e li espelle tramite l’urina. I reni inoltre gestiscono l’equilibrio idro-salino nel corpo umano. I reni si trovano ai lati della colonna vertebrale e sono tenuti in sede dalla pressione addominale e da uno spesso tessuto connettivo detto fascia renale. Seppur mantengano la loro posizione, si abbassano e si alzano a seconda delle fasi del respiro. Organi escretori per antonomasia, filtrano ogni minuto 1200 ml di sangue ovvero 1700 litri in un giorno. Entrambi i reni hanno una superficie liscia, una faccia anteriore convessa e una posteriore piana e un po’ incurvata, un polo superiore arrotondato e uno inferiore più appuntito, un margine laterale convesso e uno mediale incavato. Otaku è un termine della lingua giapponese che dai primi anni ottanta in poi ha iniziato – in senso vagamente dispregiativo – ad indicare una subcultura giapponese di appassionati in modo ossessivo di manga, anime, ed altri prodotti ad essi correlati. In occidente il termine viene di solito usato per indicare genericamente gli appassionati di cartoni animati, di fumetti giapponesi e di tutto quello che proviene dal Giappone. In Occidente otaku è generalmente affine a geek, o è sinonimo di nerd. Il significato occidentale del termine è molto meno dispregiativo rispetto a quello giapponese.
Otaku è un termine della lingua giapponese che dai primi anni ottanta in poi ha iniziato – in senso vagamente dispregiativo – ad indicare una subcultura giapponese di appassionati in modo ossessivo di manga, anime, ed altri prodotti ad essi correlati. In occidente il termine viene di solito usato per indicare genericamente gli appassionati di cartoni animati, di fumetti giapponesi e di tutto quello che proviene dal Giappone. In Occidente otaku è generalmente affine a geek, o è sinonimo di nerd. Il significato occidentale del termine è molto meno dispregiativo rispetto a quello giapponese. L’alito cattivo, chiamato tecnicamente “alitosi”, è una condizione caratterizzata dall’emissione di odori sgradevoli attraverso l’atto respiratorio. Spesso non è segno di patologie importanti, tuttavia è un disturbo molto fastidioso che può interferire negativamente con le relazioni sociali. In alcuni casi il tipo di odore può addirittura dare indicazioni al medico sul tipo di patologia che potreste avere.
L’alito cattivo, chiamato tecnicamente “alitosi”, è una condizione caratterizzata dall’emissione di odori sgradevoli attraverso l’atto respiratorio. Spesso non è segno di patologie importanti, tuttavia è un disturbo molto fastidioso che può interferire negativamente con le relazioni sociali. In alcuni casi il tipo di odore può addirittura dare indicazioni al medico sul tipo di patologia che potreste avere.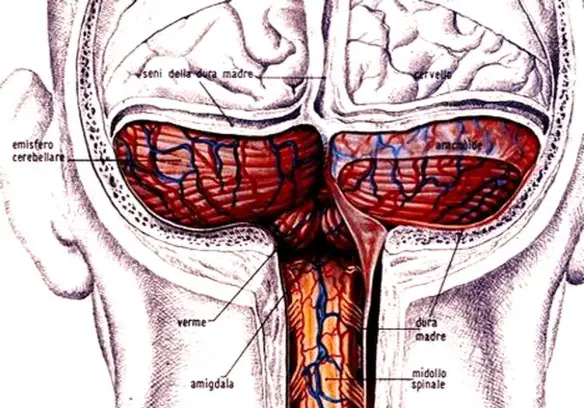 I disturbi cerebellari sono patologie che interessano il cervelletto e sono in genere dovuti a lesioni della corteccia cerebellare, con la conseguente mancanza dell’azione regolatrice delle cellule di Purkinje sui nuclei centrali. Le lesioni al cervelletto sono tutte accumunate da una perdita della coordinazione del movimento o atassia. Molti disturbi cerebellari si evidenziano con un esame clinico detto posturografia. Ecco alcuni dei più comuni disturbi che interessano il cervelletto.
I disturbi cerebellari sono patologie che interessano il cervelletto e sono in genere dovuti a lesioni della corteccia cerebellare, con la conseguente mancanza dell’azione regolatrice delle cellule di Purkinje sui nuclei centrali. Le lesioni al cervelletto sono tutte accumunate da una perdita della coordinazione del movimento o atassia. Molti disturbi cerebellari si evidenziano con un esame clinico detto posturografia. Ecco alcuni dei più comuni disturbi che interessano il cervelletto.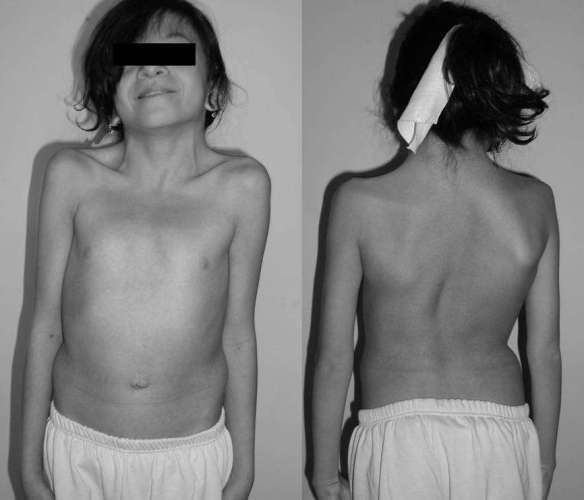 La sindrome di Noonan è una malattia genetica dalle caratteristiche cliniche particolarmente variabili, con un’incidenza stimata di un caso ogni 1000-2500 nati. Le manifestazioni più frequenti includono cardiopatie congenite (nel 70% dei pazienti), bassa statura, un aspetto caratteristico del volto (abbassamento delle palpebre, occhi distanziati, orecchie grandi e ruotate posteriormente), malformazioni del torace, deficit cognitivi variabili, tendenza al sanguinamento e criptorchidismo (mancata discesa dei testicoli nello scroto).
La sindrome di Noonan è una malattia genetica dalle caratteristiche cliniche particolarmente variabili, con un’incidenza stimata di un caso ogni 1000-2500 nati. Le manifestazioni più frequenti includono cardiopatie congenite (nel 70% dei pazienti), bassa statura, un aspetto caratteristico del volto (abbassamento delle palpebre, occhi distanziati, orecchie grandi e ruotate posteriormente), malformazioni del torace, deficit cognitivi variabili, tendenza al sanguinamento e criptorchidismo (mancata discesa dei testicoli nello scroto).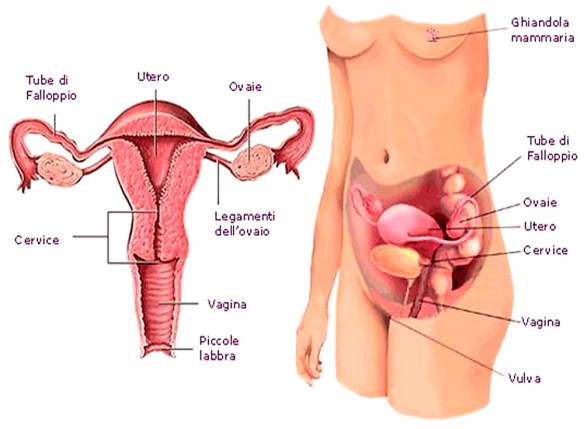 L’apparato genitale femminil è l’insieme degli organi e delle strutture anatomiche che permettono la riproduzione e l’accoppiamento nella donna, studiato dal medico ginecologo. L’apparato genitale femminile è composto da due parti principali:
L’apparato genitale femminil è l’insieme degli organi e delle strutture anatomiche che permettono la riproduzione e l’accoppiamento nella donna, studiato dal medico ginecologo. L’apparato genitale femminile è composto da due parti principali: