 Cosa fare in caso di alitosi? Ecco alcuni consigli, anche se ovviamente la cura di alitosi non può prescindere dalla causa che l’ha determinata: solo curando il fattore eziologico a monte si può evitare l’alitosi in modo efficace.
Cosa fare in caso di alitosi? Ecco alcuni consigli, anche se ovviamente la cura di alitosi non può prescindere dalla causa che l’ha determinata: solo curando il fattore eziologico a monte si può evitare l’alitosi in modo efficace.
Cosa fare in caso di alitosi?
In caso di alitosi, dovresti:
- tenere il cavo orale idratato bevendo molta acqua durante la giornata, perché la saliva e l’acqua riescono a contrastare diversi batteri che si trovano all’interno della bocca;
- cercare di mantenere una buona igiene orale, lavando i denti almeno 3 volte al giorno. Quando ci svegliamo, al mattino, abbiamo spesso l’alito cattivo perché avviene una riduzione della saliva all’interno della bocca, e quindi è molto importante lavare subito i denti con lo spazzolino e il dentifricio ( e magari fare un risciacquo con collutorio per rinfrescare l’alito);
- utilizzare il filo interdentale spesso: se riesci, almeno una volta al giorno;
- acquistare un dentifricio di qualità con fluoro, perché aiuta a combattere la formazione di tartaro e placca, che sono spesso la causa dell’alito pesante. Puoi optare per dei dentifrici alla menta per mantenere il tuo alito sempre profumato;
- masticare il cibo lentamente per migliorare la digestione degli alimenti;
- consumare caramelle o gomme da masticare apposite che coprono il cattivo odore e contribuiscono alla produzione di saliva;
- rivolgerti al tuo dentista di fiducia per un parere e cercare la causa principale dell’alito cattivo e decidere quale cura o prodotto utilizzare per eliminare definitivamente questo problema.
Cosa non fare in caso di alitosi?
In caso di alitosi:
- non devi stare a digiuno: questo può solo aggravare il problema;
- cerca di evitare l’alcol: le bevande alcoliche possono attivare processi che aumentano l’effetto dell’alitosi;
- mangia la giusta quantità di cibo durante la giornata perché un’alimentazione scorretta potrebbe interferire nei processi di digestione e aumentare quindi la probabilità di alito cattivo;
- evita tutti i collutori che sono ricavati dall’olio dei chiodi di garofano. Il motivo? Questa particolare sostanza potrebbe ridurre la salivazione all’interno della nostra bocca e provocare quindi l’alitosi;
- non devi eccedere nell’utilizzo di collutori e di disinfettanti perché potrebbero ridurre il flusso di salivazione nel cavo orale e peggiorare l’alitosi.
I migliori prodotti per l’igiene orale
Qui di seguito trovate una lista di prodotti di varie marche per la cura ed il benessere della bocca e del viso, in grado di migliorare l’igiene orale, combattere l’alito cattivo, pulire la lingua dalla patina ed idratare le labbra:
- Dentifricio al carbone attivo, sbianca le macchie dei denti: https://amzn.to/3GgFO8V
- Spazzolino da denti manuale: http://amzn.to/2Bt0gCm
- Spazzolino da denti elettrico ricaricabile: http://amzn.to/2Bq9AHo
- Spazzolino da bambini: http://amzn.to/2AOsE2B
- Collutorio zero alcol: http://amzn.to/2ANPxD6
- Pulisci lingua in rame: http://amzn.to/2AuCu5r
- Gomma da masticare per alito fresco: http://amzn.to/2BoB4x3
- Collutorio alla menta per rinfrescare l’alito e combattere l’alito cattivo: http://amzn.to/2AOdeLC
- Spray per rinfrescare l’alito: https://amzn.to/3inU5qQ
- Carbone attivo in polvere per sbiancare i denti e rimuovere macchie: https://amzn.to/3ItZCXu
- Kit sbiancante con strisce dentali anti-macchia: https://amzn.to/3XbqOOO
Continua la lettura con: Alitosi: il tipo di odore del tuo alito cattivo rivela la patologia che hai
Leggi anche:
- La lingua dice molto sulla tua salute: ecco come “leggerla”
- Placche in gola e sulle tonsille: cause, rimedi, sono contagiose, quanto durano?
- Placche in gola e sulle tonsille: terapie, farmaci, rimedi e prodotti consigliati
- Placche in gola e sulle tonsille: posso contagiarmi con un bacio?
- Cos’è un tonsillolito (calcolo tonsillare)? Alitosi, sintomi e cure
- Mal di gola forte: rimedi naturali e farmaci per farlo passare
- Tonsille gonfie, infiammate e con placche rimedi in adulti e bambini
- In quali casi la lingua viene amputata?
- Lingua gialla con alito cattivo o mal gola: cause e rimedi
- Lingua bianca e afte nei neonati: cause e cure
- Cattivo odore intimo: cause, cure e rimedi facili
- Cattivo odore dal naso e muco maleodorante: cacosmia e ozena nasale
- Odore delle urine di pesce, zolfo o ammoniaca: cause e cure
- Cattivo odore dei piedi: scarpe, sudore, deodoranti e rimedi
- Cattivo odore ascelle: cause, ormoni, bicarbonato e altri rimedi
- Patina bianca sulla lingua: da cosa può essere causata?
- Lingua verde: cause e terapie
- Lingua nera villosa: cause, diagnosi e terapie
- Il mio alito odora di feci: cause, quando è pericoloso e rimedi
- Quante volte e quando lavare i denti ogni giorno?
- Lavare i denti correttamente: per quanto tempo?
- Quale dentifricio usare per lavarsi i denti?
- Come utilizzare correttamente il filo interdentale?
- Come lavare i denti ai bambini in modo facile e corretto
- Come lavarsi i denti in modo corretto [VIDEO]
- Come lavare i denti senza dentifricio
- Come lavarsi i denti senza spazzolino
- Come lavarsi i denti con l’apparecchio
- Come pulire l’apparecchio per i denti mobile e fisso
- La lingua che parli influenza la tua personalità ed il tuo cervello
- Cos’è la lingua: anatomia e funzioni in sintesi
- Differenze tra allergia alimentare ed intolleranza alimentare
- Salivazione eccessiva dopo i pasti, in gravidanza, nei bambini: quali rimedi?
- Ghiandole salivari ingrossate: sintomi, cause, come si curano
- Ghiandole salivari: anatomia e funzioni in sintesi
- Tumore delle ghiandole salivari: sintomi, diagnosi e terapie
- Dolore alla mandibola: cause e sintomi
- Articolazione temporo mandibolare (ATM): anatomia e funzioni
- Sindrome temporo mandibolare: sintomi, diagnosi e cure
- Differenza tra mascella e mandibola: sono sinonimi?
- Di cosa è fatta la saliva, quanta ne produciamo, a che serve?
- Labbra blu: da cosa sono causate e come si curano in bimbi ed adulti
- Bocca secca ed asciutta da ansia, diabete, malattie del fegato: diagnosi e cure
- Labbra screpolate e gonfie: cause e rimedi in bambini ed adulti
- Herpes labiale: cause, sintomi, rimedi e trattamento farmacologico
- Labbra gonfie (gonfiore labiale): possibili cause, sintomi e rimedi
- Cattivo sapore in bocca acido o amaro: rimedi e quando è pericoloso
- Denti sensibili: sbiancamento, caldo, freddo, collutorio ed altre cause
- Cibi che macchiano i denti: quali evitare ed i consigli per mantenerli bianchi
- Lingua bianca, impastata, spaccata: cause e quando è pericolosa
- Afte, nevralgia, herpes ed altre cause di dolore alla lingua (glossodinia)
- Dolore alla lingua ed alla bocca: cause, complicanze, dieta e terapia
- Alitosi: il tipo di odore del tuo alito cattivo rivela la patologia che hai
- Reflusso gastroesofageo: sintomi, diagnosi e cura
- Le tue unghie dicono molto sulla tua salute: ecco come leggerle
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Parassiti e vermi nelle feci: sintomi e come eliminarli con farmaci e rimedi naturali
- Coprocoltura e antibiogramma: procedura e perché si eseguono
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Feci con sangue, muco, cibo: quando preoccuparsi?
- Quanto peso perdiamo ogni volta che andiamo in bagno?
- I tuoi capelli rivelano la tua salute: ecco come leggere i segnali che ti inviano
- Come porti capelli rivela molto della tua personalità
- Smegma femminile, vulviti e cattivi odori vaginali: cura e prevenzione
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Mi dicevano “sei grassa” così decisi che non avrei mangiato più. Mai più. La testimonianza di una paziente anoressica
- Anoressia: le immagini drammatiche di un corpo che non esiste più
- Si mette a dieta e perde 60 kg. La ragione per cui lo fa vi lascerà senza parole
- Valeria Levitina pesa 25 kg: è la ragazza più anoressica del mondo [VIDEO]
- Una vostra amica è troppo magra? Vi insegno a capire se soffre di anoressia
- Qual è la differenza tra anoressia e bulimia?
- Com’è fatto il cuore, a che serve e come funziona?
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!

 Le doppie punte sono un problema molto diffuso sia nelle persone con capelli medio-lunghi che medio-corti. Le doppie punte sono causate dallo sfaldamento delle cuticole nella pare finale dei capelli dovuto dallo stress subito dalla capigliatura in seguito ad una esposizione prolungata al sole, a lavaggi troppo frequenti, a piastre e stiraggi o a colori e tinte troppo forti.
Le doppie punte sono un problema molto diffuso sia nelle persone con capelli medio-lunghi che medio-corti. Le doppie punte sono causate dallo sfaldamento delle cuticole nella pare finale dei capelli dovuto dallo stress subito dalla capigliatura in seguito ad una esposizione prolungata al sole, a lavaggi troppo frequenti, a piastre e stiraggi o a colori e tinte troppo forti. Ogni anno, puntuali come le vacanze, le meduse compaiono nei nostri mari. E ogni anno si parla di nuovo record di presenze: ultimamente nel Mediterraneo ne sono state avvistate anche alcune specie tropicali, forse attirate dell’innalzamento delle temperature. Ma non illudiamoci: le meduse non sono mai mancate, e la loro presenza è stata spiegata di volta in volta con l’impatto delle attività umane sull’ecosistema marino, sulla pulizia delle acque e con altri motivi più o meno plausibili. Normalmente compaiono verso la fine di aprile, dopo la fioritura del fitoplancton e la comparsa dei crostacei, e restano per tutta l’estate, con diverse specie che si alternano in base alla temperatura dell’acqua e alla presenza di nutrimenti. Non tutte le meduse ‘pungono’, e comunque quelle avvistate finora nel Mediterraneo non sono mortali, ma hanno solo effetti dermo-tossici (sì, ne esistono anche in grado di causare shock anafilattici mortali). Di sicuro c’è solo che conviene starne alla larga: anche le poche specie non urticanti infatti hanno i tentacoli dotati di cnidocisti, i piccoli organi che contengono il veleno, che se pure sono innocui per le mani e la pelle potrebbero comunque provocare infiammazioni dolorose o potenzialmente pericolose a parti più delicate del nostro corpo come occhi o mucose.
Ogni anno, puntuali come le vacanze, le meduse compaiono nei nostri mari. E ogni anno si parla di nuovo record di presenze: ultimamente nel Mediterraneo ne sono state avvistate anche alcune specie tropicali, forse attirate dell’innalzamento delle temperature. Ma non illudiamoci: le meduse non sono mai mancate, e la loro presenza è stata spiegata di volta in volta con l’impatto delle attività umane sull’ecosistema marino, sulla pulizia delle acque e con altri motivi più o meno plausibili. Normalmente compaiono verso la fine di aprile, dopo la fioritura del fitoplancton e la comparsa dei crostacei, e restano per tutta l’estate, con diverse specie che si alternano in base alla temperatura dell’acqua e alla presenza di nutrimenti. Non tutte le meduse ‘pungono’, e comunque quelle avvistate finora nel Mediterraneo non sono mortali, ma hanno solo effetti dermo-tossici (sì, ne esistono anche in grado di causare shock anafilattici mortali). Di sicuro c’è solo che conviene starne alla larga: anche le poche specie non urticanti infatti hanno i tentacoli dotati di cnidocisti, i piccoli organi che contengono il veleno, che se pure sono innocui per le mani e la pelle potrebbero comunque provocare infiammazioni dolorose o potenzialmente pericolose a parti più delicate del nostro corpo come occhi o mucose. È una delle lamentele più frequenti durante gli appuntamenti ginecologici, quando arriva la menopausa. Con la riduzione degli estrogeni e del loro effetto benefico, la pelle e le mucose a livello urinario e vaginale subiscono un notevole peggioramento. La mucosa vaginale si assottiglia e riduce la sua elasticità. Lo spazio di ingresso (introito) si restringe e diventa meno flessibile, più resistente alla penetrazione. Dall’altro lato, la riduzione ormonale provoca anche minore idratazione e circolazione sanguigna nella vagina.
È una delle lamentele più frequenti durante gli appuntamenti ginecologici, quando arriva la menopausa. Con la riduzione degli estrogeni e del loro effetto benefico, la pelle e le mucose a livello urinario e vaginale subiscono un notevole peggioramento. La mucosa vaginale si assottiglia e riduce la sua elasticità. Lo spazio di ingresso (introito) si restringe e diventa meno flessibile, più resistente alla penetrazione. Dall’altro lato, la riduzione ormonale provoca anche minore idratazione e circolazione sanguigna nella vagina.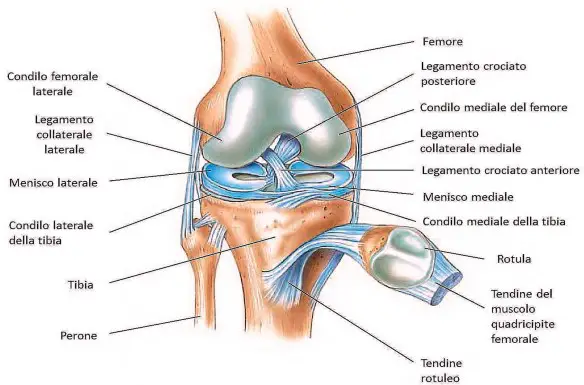 La tendinite del rotuleo è una patologia del ginocchio molto frequente che consiste nell’infiammazione del tendine rotuleo e che colpisce il tendine rotuleo maggiormente nel punto dove inizia, ovvero nella sezione inferiore della rotula. Il tendine rotuleo rientra nell’apparato estensore del ginocchio e quando il muscolo quadricipite si contrae, lo traziona insieme alla tibia e alla rotula, e il ginocchio si estende. Questa patologia è molto frequente fra gli sportivi che praticano il basket, la pallavolo, il calcio, l’atletica leggera ed il sollevamento pesi. Sono tutti sport che necessitano uno sforzo ripetitivo del muscolo quadricipite che sollecita continuamente il tendine rotuleo fino a procurargli una lesione.
La tendinite del rotuleo è una patologia del ginocchio molto frequente che consiste nell’infiammazione del tendine rotuleo e che colpisce il tendine rotuleo maggiormente nel punto dove inizia, ovvero nella sezione inferiore della rotula. Il tendine rotuleo rientra nell’apparato estensore del ginocchio e quando il muscolo quadricipite si contrae, lo traziona insieme alla tibia e alla rotula, e il ginocchio si estende. Questa patologia è molto frequente fra gli sportivi che praticano il basket, la pallavolo, il calcio, l’atletica leggera ed il sollevamento pesi. Sono tutti sport che necessitano uno sforzo ripetitivo del muscolo quadricipite che sollecita continuamente il tendine rotuleo fino a procurargli una lesione.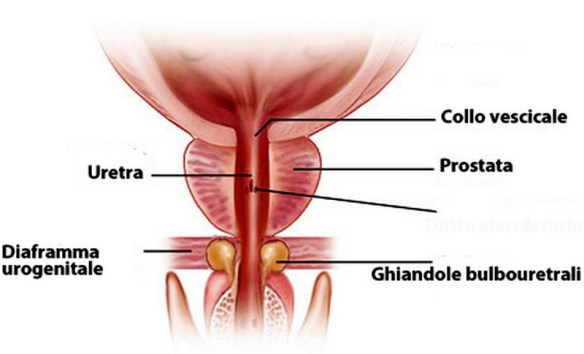 Prima di iniziare a parlare della prostatite, è necessario un piccolo accenno di fisiologia. La prostata è una ghiandola fibromuscolare che appartiene all’apparato urogenitale atta alla produzione del secreto prostatico, un fluido che durante l’eiaculazione, nell’uretra, si mescola con gli spermatozoi prodotti dai testicoli per dare origine al liquido seminale. La prostata dell’uomo può essere palpata mediante esame rettale, essendo collocata circa 5 cm anteriormente al retto e all’ano. Nel soggetto normale è piramidale, simile ad una castagna, ma talvolta assume una forma a mezzaluna o in caso di ipertrofia a ciambella.
Prima di iniziare a parlare della prostatite, è necessario un piccolo accenno di fisiologia. La prostata è una ghiandola fibromuscolare che appartiene all’apparato urogenitale atta alla produzione del secreto prostatico, un fluido che durante l’eiaculazione, nell’uretra, si mescola con gli spermatozoi prodotti dai testicoli per dare origine al liquido seminale. La prostata dell’uomo può essere palpata mediante esame rettale, essendo collocata circa 5 cm anteriormente al retto e all’ano. Nel soggetto normale è piramidale, simile ad una castagna, ma talvolta assume una forma a mezzaluna o in caso di ipertrofia a ciambella. Come le donne, anche gli uomini sperimentano un periodo di scombussolamento quando arrivano ai 40 anni, la cosiddetta crisi di mezza età. Fondamentalmente, consiste nella difficoltà ad accettare il passaggio alla maturità, buttandosi alle spalle gli anni della giovinezza. I sintomi più chiari che segnalano una possibile crisi dovuta all’età negli uomini è la necessità di sentirsi nuovamente giovani. Da ciò deriva il desiderio di sperimentare avventure diverse che si sono dissolte per via degli anni o che al momento giusto non sono state realizzate. Un altro aspetto rilevante è l’ambizione alla “libertà”, spinta dall’esaurimento o dalla quantità di responsabilità che hanno in genere i capofamiglia. È frequente verificare che gli uomini in questa tappa (tra i 40 e i 50 anni) associano la giovinezza a libertà, adrenalina, emozione e divertimento, e iniziano a constatare che la propria vita è lontana da tutto questo. Si apre allora la porta della noia e del disinteresse per la vita che si conduce. A breve termine, queste esperienze risvegliano una quantità di emozioni che fa pensare di essere tornati quelli di prima, porta a uscire con gli amici e a svolgere attività proprie di età inferiori. A lungo termine, tuttavia, può diventare una situazione conflittuale nel matrimonio.
Come le donne, anche gli uomini sperimentano un periodo di scombussolamento quando arrivano ai 40 anni, la cosiddetta crisi di mezza età. Fondamentalmente, consiste nella difficoltà ad accettare il passaggio alla maturità, buttandosi alle spalle gli anni della giovinezza. I sintomi più chiari che segnalano una possibile crisi dovuta all’età negli uomini è la necessità di sentirsi nuovamente giovani. Da ciò deriva il desiderio di sperimentare avventure diverse che si sono dissolte per via degli anni o che al momento giusto non sono state realizzate. Un altro aspetto rilevante è l’ambizione alla “libertà”, spinta dall’esaurimento o dalla quantità di responsabilità che hanno in genere i capofamiglia. È frequente verificare che gli uomini in questa tappa (tra i 40 e i 50 anni) associano la giovinezza a libertà, adrenalina, emozione e divertimento, e iniziano a constatare che la propria vita è lontana da tutto questo. Si apre allora la porta della noia e del disinteresse per la vita che si conduce. A breve termine, queste esperienze risvegliano una quantità di emozioni che fa pensare di essere tornati quelli di prima, porta a uscire con gli amici e a svolgere attività proprie di età inferiori. A lungo termine, tuttavia, può diventare una situazione conflittuale nel matrimonio.
 La narcolessia (narcolepsy) è un disturbo neurologico cronico che si manifesta con
La narcolessia (narcolepsy) è un disturbo neurologico cronico che si manifesta con