 Le ovaie sono due organi delle dimensioni di circa tre centimetri (ma con variazioni rispetto all’età) situati una a destra e una a sinistra all’utero a cui sono Continua a leggere
Le ovaie sono due organi delle dimensioni di circa tre centimetri (ma con variazioni rispetto all’età) situati una a destra e una a sinistra all’utero a cui sono Continua a leggere
Archivi categoria: Ginecologia e salute della donna
Ecografie 3D e 4D: a cosa servono e quali sono le differenze con l’ecografia standard?
Che differenza c’è tra una ecografia standard, una a 3D ed una a 4D? E’ una domanda che mi sento rivolgere spesso dalle future mamme. La risposta è molto più semplice di quanto possa sembrare.
L’ecografia standard visualizza il bimbo in modo bidimensionale, cioè in 2 dimensioni. L’immagine appare “piatta”, senza mostrare la profondità. E’ un indagine fondamentale per studiare il feto e la sua salute.
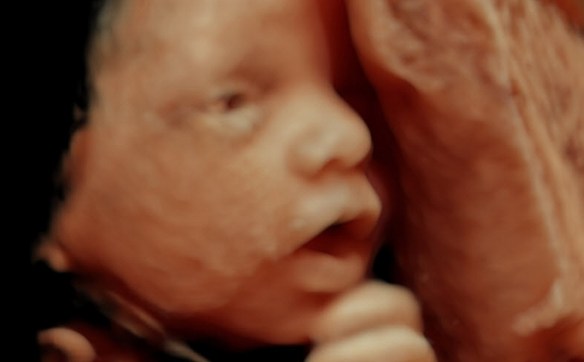
L’ecografia 3D o tridimensionale permette la visualizzazione del feto in 3 dimensioni, mostrando un volume e non solo un piano di sezione come avviene per la tradizionale ecografia bidimensionale. Rispetto all’ecografia bidimensionale, nell’immagine appare quindi anche la profondità (come vedete nella foto in alto).
Questa metodica si basa sulla elaborazione computerizzata delle normali immagini ecografiche a due dimensioni: sfruttando il cosiddetto processo di “rendering” riusciamo ad ottenere l’immagine tridimensionale del feto, in maniera molto fedele alla realtà. L’immagine appare statica come se fosse una fotografia.
L’ecografia 4D visualizza l’immagine tridimensionale come avviene nella 3D, ma in più l’immagine si vedrà in movimento: la quarta dimensione infatti è rappresentata dal tempo. Si vedrà quindi in diretta il feto che muove le mani, che muove la labbra o si succhia il dito. Non più una semplice foto ma un vero e proprio video: una esperienza estremamente coinvolgente per i futuri genitori!
Quali sono le differenze dal punto di vista diagnostico?
Da un punto di vista strettamente diagnostico, in buona parte dei casi, non c’è una grande differenza tra le ecografie tridimensionali (3D e 4D) e quella tradizionale o bidimensionale: attualmente la valutazione del feto viene effettuata sulla base dell’ecografia bidimensionale, mentre la metodica 3D e 4D è solo un complemento all’esame. Ma in alcuni selezionati casi, l’indagine 3D e 4D possono rivelarsi strumenti importanti anche dal punto di vista diagnostico e della comunicazione medico-paziente. Per esempio offre la possibilità di visualizzare alcune malformazioni come la labiopalatoschisi (o labbro leporino) in modo più facilmente comprensibile per i genitori, aiutando così il medico nella spiegazione del difetto alla coppia. Altri casi in cui l’ecografia tridimensionale si è mostrata utile sono ad esempio le malformazioni degli arti, come il piede torto congenito.
Fare la 3D/4D o non farla?
Il mio consiglio è quello di affiancare all’ecografia standard bidimensionale, anche la 3D e la 4D dal momento che, oltre ad aumentare le possibilità di valutare il feto, queste tecniche sono estremamente emozionanti per la futura madre ed il futuro padre. Il rapporto tra la madre e il bambino, secondo alcuni studi, sembra infatti positivamente influenzato. Vedere in bambino in tridimensionale e addirittura muoversi è un emozione forte, che incrementa il legame affettivo e in alcuni casi può indurre la mamma a cambiare stile di vita, a migliorare la propria alimentazione, ad evitare attività dannose come il fumo o l’uso di alcool e droghe. Buona gravidanza a tutte!
Leggi anche:
- Per abortire serve il consenso dei genitori? Aborto per minorenni e interdette
- Aborto: entro quanto è legale?
- Aborto volontario: decide la madre, il padre o entrambi? E se la donna è minorenne?
- Dove abortire? Il medico è costretto a praticare l’aborto? Cos’è l’obiezione di coscienza?
- Raschiamento: è doloroso, quando avere rapporti, perdite e nuova gravidanza
- Aborto spontaneo: quali sono le cause ed i sintomi precoci?
- Aborto spontaneo: cos’è, sintomi iniziali e come riconoscerlo
- Differenza tra aborto spontaneo, completo, incompleto, ritenuto
- Differenza tra aborto spontaneo, parto prematuro e “nato morto”
- Differenza tra aborto interno e spontaneo
- Differenza tra aborto spontaneo, provocato, volontario e terapeutico
- Differenza tra aborto e interruzione di gravidanza
- Differenza tra aborto e morte intrauterina fetale
- Differenza tra aborto e gravidanza biochimica
- Differenza tra aborto e raschiamento
- Consulenza genetica, diagnosi prenatale, amniocentesi, esame dei villi coriali, tri test, screening GUIDA COMPLETA
- Test genetici diagnostici, screening neonatale esteso e test genetici prenatali
- Duo test in gravidanza: settimana, risultati, rischi, procedura, costo
- Tri test in gravidanza: settimana, risultati, rischi, procedura, costo
- Quad test in gravidanza: settimana, risultati, rischi, procedura, costo
- Translucenza nucale in gravidanza: a cosa serve, quando si fa, a chi è consigliata?
- Test combinato (duo test più translucenza nucale) in gravidanza
- Test integrato in gravidanza: a cosa serve, quando si fa, a chi è consigliato?
- Test integrato sierico: a cosa serve, quando si fa, a chi è consigliato?
- Differenze tra duo test, tri test, quad test, translucenza nucale, amniocentesi, villocentesi, test combinato e integrato
- Analisi del cariotipo, cariotipo normale e patologico, amniocentesi, villocentesi
- Amniocentesi precoce e tardiva: settimana, risultati, rischi, procedura, dolore, costo
- Analisi dei villi coriali (villocentesi): settimana, risultati, rischi, procedura, dolore, costo
- Differenze tra amniocentesi e villocentesi (prelievo dei villi coriali) vantaggi, svantaggi
- Prendere il sole in gravidanza fa male al bambino?
- Estate e gravidanza: quale cibi devi preferire se sei in dolce attesa
- Quali creme solari sono più indicate in gravidanza?
- Gravidanza in estate: come ci si difende dal caldo e dall’afa?
- E’ possibile farsi il bagno al mare o in piscina in gravidanza?
- Cloasma gravidico: cos’è e come si previene in estate?
- Troppo sole in gravidanza “surriscalda” il liquido amniotico?
- Gravidanza: come indossare la cintura di sicurezza in auto?
- Gravidanza: è possibile viaggiare e prendere l’aereo o fa male al bimbo?
- Gravidanza e bambino podalico: manipolazione ed esercizi
- Parto cesareo: dopo quanto si possono avere rapporti sessuali?
- Dopo il parto: come recuperare l’intimità di coppia?
- Perché riprendere l’attività sessuale dopo il parto è così difficile?
- Parto naturale: dopo quanto si possono avere rapporti sessuali?
- Come fare gli esercizi di Kegel: la ginnastica pelvica per migliorare il piacere sessuale femminile e aiutare il parto
- A che serve la vitamina B12? L’importanza in gravidanza e allattamento
- Diabete gestazionale: cos’è e quali sono i rischi per il feto e la madre
- Ragazza è sterile per un tumore: sua madre partorisce un figlio per lei
- Depressione post parto: come riconoscere i primi sintomi e superarla
- Aumentare il ferro in modo naturale, specie in gravidanza
- Perdite bianche, gialle marroni in gravidanza: quando preoccuparsi e cosa fare?
- Acido folico (vitamina B9): a cosa serve, in quali alimenti trovarlo e perché è importante prima e durante la gravidanza
- Pubalgia in gravidanza: cause e rimedi del dolore all’osso pubico
- Pubalgia acuta e cronica: sintomi, esercizi e rimedi
- Differenza tra pube ed osso iliaco: anatomia e funzioni
- Differenza tra pube e inguine
- Masturbarsi in gravidanza fa male al bambino?
- Fare sesso in gravidanza fa male bambino?
- Rapporti sessuali in gravidanza: la guida trimestre dopo trimestre
- Gravidanza: cosa percepisce il bambino durante un rapporto sessuale?
- Gravidanza: è vero che il desiderio sessuale aumenta?
- Quali sono le posizioni sessuali consigliate in gravidanza?
- Differenza dei capezzoli e del seno in gravidanza
- Differenza dolore al seno da gravidanza e da ciclo mestruale
- Prevenire le ragadi al capezzolo: cosa fare prima del parto, cosa fare quando si sta allattando
- Prendere il sole: ci si abbronza o no sotto le nuvole?
- Le creme solari sono abbronzanti? Fanno abbronzare di meno?
- Perché viene la diarrea in gravidanza? Fa male al bambino? Cure e rimedi
- Ho pelle e capelli scuri: ho bisogno della protezione solare?
- Sacco amniotico e liquido amniotico: cosa sono ed a che servono durante la gravidanza?
- I dieci motivi per cui le zanzare pungono proprio te
- Sì al bagno dopo mangiato, ecco le vere 8 cause più frequenti di morte in acqua
- Primo sole: è meglio abbronzarsi in fretta o fa male?
- Nei sospetti: riconoscere quelli normali ed i tumori
- Nei normali e displastici: quali sono le caratteristiche?
- Se ho fatto le lampade, posso prendere il sole senza rischi?
- E’ normale arrossarsi e spellarsi dopo aver preso il primo sole?
- L’abbronzatura del viso va via prima?
- Posso usare la crema solare rimasta dall’estate scorsa?
- Cos’è la radiazione solare? Cosa sono i raggi ultravioletti? Che danni possono provocare alla nostra pelle?
- Prendere il sole: perché in montagna ci si abbronza di più?
- Prendere il sole: immersi in acqua ci si abbronza?
- La giornata ideale per avere un’abbronzatura perfetta
- Come “funziona” l’abbronzatura e quali danni provoca il sole?
- Mangiare cioccolato fa bene all’abbronzatura
- Oftalmodinia solare: il dolore agli occhi che dipende dalla luce
- Come nasce un cancro? Cosa sono i cancerogeni e come avviene la cancerogenesi?
- Vi svelo le dieci regole d’oro per una abbronzatura sana e senza rischi
- Prendere il sole fa bene alla salute del cuore: la vitamina D riduce il rischio di coronaropatia
- I consigli per proteggere la nostra pelle dalle scottature (anche a tavola)
- Prendere il sole in gravidanza: le regole da seguire per la sicurezza nostra e del nostro bambino
- I lati positivi del caldo: il sole estivo aumenta il testosterone
- L’esposizione al sole in gravidanza fa bene al bambino e previene la sclerosi multipla
- Il capello: come è fatto, perché sta in testa, quanto velocemente cresce e come vive
- Cos’è la pelle, quanto è spessa ed a cosa serve?
- Vuoi abbronzarti in totale sicurezza? Scopri a quale fototipo appartieni
- Perché viene la pelle d’oca?
- Differenza tra pelo e capello
- A che servono i capelli ed i peli?
- A cosa è dovuto il colore dei capelli?
- Perché i capelli si allungano ed i peli no?
- Quando la donna ha troppi peli dove non dovrebbero essere: irsutismo, cause, trattamenti e differenze con ipertricosi
- Come appare la tua pelle sotto ai raggi ultravioletti? Ecco la tua vera faccia
- Le cose che non devi MAI dire ad una donna incinta, soprattutto se sei una donna
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Come fare gli esercizi di Kegel: la ginnastica pelvica per migliorare il piacere sessuale femminile e aiutare il parto
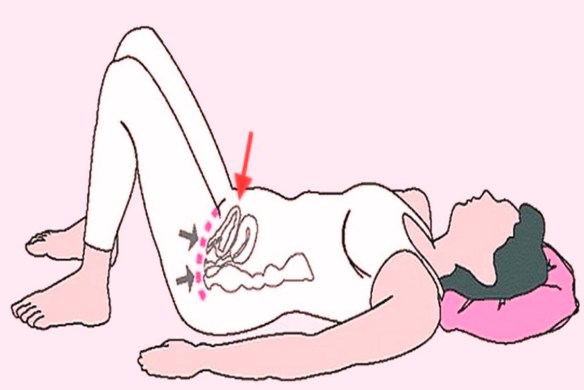 Ci sono alcune parti del nostro corpo che pensiamo di conoscere molto bene, ma molto spesso non è così. Me ne accorgo quando una mia paziente rimane incinta (oppure quando mi parla della sua difficoltà a raggiungere il piacere durante l’atto sessuale) ed io le parlo di una cosa chiamata perineo: in poche sanno esattamente cosa sia.
Ci sono alcune parti del nostro corpo che pensiamo di conoscere molto bene, ma molto spesso non è così. Me ne accorgo quando una mia paziente rimane incinta (oppure quando mi parla della sua difficoltà a raggiungere il piacere durante l’atto sessuale) ed io le parlo di una cosa chiamata perineo: in poche sanno esattamente cosa sia.
Cos’è il perineo?
Il perineo è uno “spazio anatomico”, cioè una zona del nostro corpo. Tecnicamente questa zona risulta delimitata in alto dalla sinfisi pubica (l’articolazione tra le due ossa pubiche), in basso dal coccige (l’ultimo osso in basso della colonna vertebrale) e lateralmente dalle due tuberosità ischiatiche; per semplificare il perineo è lo spazio tra il pube ed il coccige, cioè quello che comprende i nostri genitali. Il perineo posteriore è attraversato dal retto e presenta le stesse disposizioni nei due sessi; invece il perineo anteriore differisce per il fatto che nel maschio ha una sola apertura destinata al passaggio dell’uretra, mentre nella femmina ha due aperture, una per l’uretra e l’altra per la vagina. La struttura del perineo è molto complessa; infatti esso risulta formato, oltre che dalla pelle e dal sottocutaneo, da tre piani muscoloaponeurotici (superficiale, medio e profondo), ciascuno dei quali forma un diaframma più o meno completo.
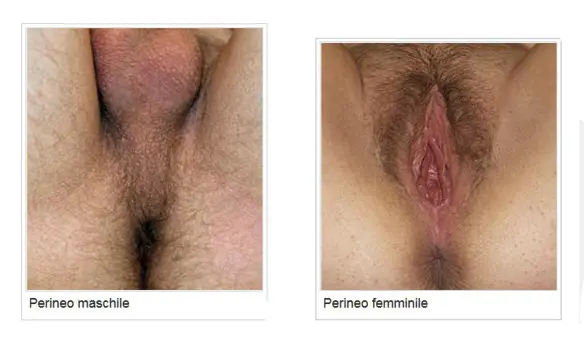
Pavimento pelvico, gravidanza, incontinenza e piacere sessuale
All’interno della zona perineale sono presenti varie strutture muscolari e tendinee che compongono il pavimento pelvico, chiamato così proprio perché rappresenta la base del nostro corpo: così come il pavimento di casa vostra sostiene i vostri mobili, il pavimento pelvico sostiene le parti importanti del vostro corpo come vescica, uretra, ano, intestino e per quanto riguarda la donna anche l’utero. Da qui evidente l’importanza di mantenere allenata questa zona del corpo nel corso della gravidanza per far sì che sia pronta ed elastica al momento del parto, ma anche se non avete in programma di partorire nei prossimi mesi, vi regalo un motivo per allenarvi lo stesso: un pavimento pelvico allenato significa migliorare di molto la gestione delle proprie zone intime durante i rapporti sessuali, non è un caso che spesso esercizi per il perineo vengano consigliati anche agli uomini che accusano problemi di erezione o eiaculazione precoce. Conoscere e controllare questa misteriosa zona del corpo, significa provare – e regalare al proprio partner – un maggior piacere sessuale. Potrà sembravi eccessivo ma vi assicuro che è così: conosco coppie che sono letteralmente rifiorite dopo aver iniziato ad allenare il pavimento pelvico! Un altro buon motivo per allenare il vostro pavimento pelvico è quello di migliorare il controllo della minzione, per prevenire e curare incontinenza e perdite urinarie.
Cosa sono e come si fanno gli esercizi di Kegel?
Per allenare il vostro pavimento pelvico non serve iscriversi in palestra! L’ormai famoso dottor Arnold Kegel ha ideato dei semplicissimi esercizi che chiunque può fare in qualunque momento della giornata e in qualunque posizione per mantenere allenata questa zona del corpo. Si tratta semplicemente di contrarre il pavimento pelvico, ovvero stringere e trattenere i muscoli del perineo per circa 5-10 secondi (se si trova difficoltà si può iniziare trattenendo per un tempo minore) e poi rilasciare per altri 5-10 secondi, ripetendo l’esercizio a serie di 10 ripetizioni per 2/3 volte nel corso della giornata.
Come fare a capire quali sono i muscoli da contrarre?
Prima di iniziare l’allenamento vero e proprio, è importante individuare con esattezza i muscoli interessati. Per capire qual è il punto esatto da contrarre potete fare una semplice prova mentre urinate interrompendo per un attimo la minzione. Bloccando il flusso di urina avete messo in funzione proprio i muscoli del pavimento pelvico!
Esercizi di Kegel: le sei regole
Seguite sempre queste sei regole di base:
1) Continuate a respirare normalmente: spesso le prime volte i “meno esperti” tendono ad andare in apnea;
2) Fate gli esercizi di Kegel solo quando la vostra vescica è svuotata, in questo modo evitate un rischio maggiore di cistite;
3) Siate costanti, gli esercizi vanno fatti ogni giorno per almeno un mese;
4) Se sentite dolori o crampi improvvisi, interrompete subito l’allenamento;
5) Se il giorno dopo il primo allenamento, sentite un lieve indolenzimento della zona, state sereni: è assolutamente normale, però se il dolore persiste parlatene col vostro medico di fiducia;
6) Gli esercizi di Kegel – una volta appreso il meccanismo – sono semplicissimi e possono essere messi in pratica a tutte le età. Inoltre possono essere fatti ovunque (anche quando siete a lavoro con altri colleghi nella stessa stanza, o quando siete seduti sul divano o guidate la macchina) e possono essere eseguiti in pochissimo tempo.
Consigli
Per potenziare il pavimento pelvico, vi consigliamo la danza del ventre, lo yoga, i balli caraibici, lo hula delle polinesiane, le danze tribali africane e quelle sudamericane: tutte queste attività – in particolare la danza del ventre – spingono il corpo a compiere una serie di movimenti ritmici, rapidi e controllati che stimolano i gruppi muscolari del bacino, potenziandoli.
Prodotti per gli esercizi di Kegel
Un ottimo prodotto per eseguire gli esercizi di Kegel, consigliato dal nostro Staff di esperti, è questo: https://amzn.to/3tnFwq9
Leggi anche:
- Anestesia epidurale e parto: vantaggi, procedura e rischi
- Migliora le tue prestazioni sessuali con zafferano, ginseng e banane
- Pubalgia in gravidanza: cause e rimedi del dolore all’osso pubico
- Pubalgia acuta e cronica: sintomi, esercizi e rimedi
- Differenza tra pube ed osso iliaco: anatomia e funzioni
- Differenza tra pube e inguine
- Masturbarsi in gravidanza fa male al bambino?
- Fare sesso in gravidanza fa male bambino?
- Rapporti sessuali in gravidanza: la guida trimestre dopo trimestre
- Gravidanza: cosa percepisce il bambino durante un rapporto sessuale?
- Gravidanza: è vero che il desiderio sessuale aumenta?
- Quali sono le posizioni sessuali consigliate in gravidanza?
- Capire se sono incinta: i primi sintomi di gravidanza
- Come e quando fare il test di gravidanza
- Parto cesareo: dopo quanto si possono avere rapporti sessuali?
- Dopo il parto: come recuperare l’intimità di coppia?
- Perché riprendere l’attività sessuale dopo il parto è così difficile?
- Parto naturale: dopo quanto si possono avere rapporti sessuali?
- Come fare gli esercizi di Kegel: la ginnastica pelvica per migliorare il piacere sessuale femminile e aiutare il parto
- A che serve la vitamina B12? L’importanza in gravidanza e allattamento
- Aumentare il ferro in modo naturale, specie in gravidanza
- Perdite bianche, gialle marroni in gravidanza: quando preoccuparsi e cosa fare?
- Acido folico (vitamina B9): a cosa serve, in quali alimenti trovarlo e perché è importante prima e durante la gravidanza
- Diabete gestazionale: cos’è e quali sono i rischi per il feto e la madre
- Differenza dei capezzoli e del seno in gravidanza
- In quale giorno e settimana del ciclo è più probabile rimanere incinta?
- Restare incinta vergine senza penetrazione è possibile?
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- Ho dimenticato di prendere la pillola contraccettiva, cosa faccio? Rischio di rimanere incinta?
- Cerco la gravidanza: quanto tempo è necessario per rimanere incinta?
- Se un profilattico sporco di sperma penetra in vagina si rimane incinta?
- Se pene o dita sporche di sperma penetrano in vagina si rimane incinta?
- Si può rimanere incinta durante il ciclo?
- E’ possibile rimanere incinta a fine ciclo e subito dopo le mestruazioni?
- E’ possibile rimanere incinta poco prima delle mestruazioni?
- E’ possibile rimanere incinta con la pillola anche senza dimenticarla?
- Se sei incinta e prendi la pillola, viene il ciclo?
- Che possibilità ho di rimanere incinta?
- Fino a che età un uomo può avere figli?
- Perché l’uomo può avere figli per tutta la vita e la donna no?
- E’ possibile essere vergini anche dopo essere state penetrate?
- E’ possibile non essere più vergini anche senza essere state penetrate?
- Perdite bianche, gialle marroni in gravidanza: quando preoccuparsi e cosa fare?
- Differenza tra infertilità e sterilità
- Differenza tra sterilità primaria e secondaria
- Non riesco a rimanere incinta: colpa dell’utero
- Non riesco a rimanere incinta: e se la colpa fosse dell’uomo?
- Differenza tra infertilità e impotenza
- Non riesco a rimanere incinta: colpa di una infezione ginecologica
- Non riesco a rimanere incinta: colpa delle ovaie che non funzionano bene
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
 Spesso si sente parlare di un liquido che viene espulso dal pene, prima che ci sia una vera e propria eiaculazione, e molti pazienti mi chiedono se è vero che questo liquido posso indurre o no una gravidanza, specie quelli che praticano il “coitus interruptus“, cioè la tempestiva estrazione del pene eretto dalla vagina qualche istante prima dell’eiaculazione, nel tentativo di evitare il contatto diretto dello sperma con la vagina e quindi una gravidanza indesiderata. Una donna può rimanere incinta solo con questo liquido? La prima cosa da dire è che tale secrezione prende il nome di…
Spesso si sente parlare di un liquido che viene espulso dal pene, prima che ci sia una vera e propria eiaculazione, e molti pazienti mi chiedono se è vero che questo liquido posso indurre o no una gravidanza, specie quelli che praticano il “coitus interruptus“, cioè la tempestiva estrazione del pene eretto dalla vagina qualche istante prima dell’eiaculazione, nel tentativo di evitare il contatto diretto dello sperma con la vagina e quindi una gravidanza indesiderata. Una donna può rimanere incinta solo con questo liquido? La prima cosa da dire è che tale secrezione prende il nome di…
Liquido pre-eiaculatorio (liquido di Cowper): cos’è?
Ha diversi sinonimi: secrezione eiaculatoria, secretio ex libidine, liquido preorgasmico, liquido prostatico, liquido prespermatico, liquido preseminale. Ai tempi dell’università il nome che il prof. esigeva all’esame era il più corretto “liquido di Cowper“, perché viene prodotto dalle ghiandole omonime. Come appare il liquido pre-eiaculatorio? In condizioni fisiologiche è un liquido trasparente, incolore o lievemente biancastro e viscoso. Viene prodotto – come già prima acennato – dalle ghiandole di Cowper (o ghiandole bulbouretrali) durante la masturbazione, i preliminari e le fasi iniziali di un rapporto sessuale, ma anche durante la penetrazione precedentemente all’orgasmo ed all’eiaculazione dello sperma. In alcuni casi viene espulso durante la notte o semplicemente in caso di estrema eccitazione se l’uomo è esposto ad immagini, video o situazioni erotiche anche in assenza di attività sessuali, soprattutto in caso di prolungata astinenza. Per approfondire, leggi: Ghiandole di Cowper e liquido di Cowper: anatomia e funzioni
Il liquido preseminale viene espulso dal meato uretrale posto sull’apice del pene dell’uomo ben prima dell’eiaculazione vera e propria. La quantità emessa dipende dal singolo individuo, si possono verificare espulsioni di quantità modeste fino ad emissioni copiose.
Se sei qui perché hai paura di essere incinta, potrebbe essere utile leggere questo importante articolo che ti aiuterà a capire se è già in corso una gravidanza: Capire se sono incinta: i primi sintomi di gravidanza
Leggi anche: E’ possibile rimanere incinta con il coito interrotto?
A che serve il liquido pre-eiaculatorio?
La sua funzione è quella di neutralizzare l’acidità dell’urina e quindi in pratica esso prepara un ambiente idoneo al passaggio dell’eiaculato vero e proprio. In poche parole “pulisce e lubrifica” l’uretra, favorendo il successivo passaggio di sperma. Inoltre sembra facilitare l’adesione dello spermatozoo all’ovocita e la sua capacitazione: ovvero facilita le fertilizzazione della cellula uovo e quindi la genesi dell’ embrione.
Leggi anche: Restare incinta vergine senza penetrazione è possibile?
Cosa contiene il liquido pre-eiaculatorio?
Non sono noti studi su larga scala riguardo alla presenza di sperma nel liquido di Cowper. Indagini su campioni ridotti di popolazione rilevano l’assenza di tracce di spermatozoi. Tuttavia la presenza di spermatozoi può essere causata dallo stesso liquido che lubrificando l’uretra trasporta con sé eventuali residui di sperma presenti da un rapporto precedentemente avuto, ed è quindi consigliabile orinare tra la consumazione di un rapporto e l’altro. Questi solitamente sono in numero insufficiente a causare una gravidanza, ma possono verificarsi casi inattesi, che rendono rischioso il metodo anticoncezionale del coito interrotto.
Leggi anche: Dita sporche di sperma toccano la vagina: c’è rischio di gravidanza?
Il liquido pre-eiaculatorio può indurre gravidanza?
Per prima cosa è utile ricordare che il “coito interrotto” è una pratica contraccettiva assolutamente poco sicura e poco consigliabile, anche perché non ci ripara dalle malattie veneree, al contrario di quanto avviene usando un profilattico. Detto ciò il liquido pre-eiaculatorio non contiene spermatozoi (se non quelli, come detto prima, che ristagnano nell’uretra da una eiaculazione precedente), quindi non è teoricamente in grado di indurre gravidanza. Tuttavia altre ricerche indicano che in circa il 40% dei casi si repertano qualche centinaio di migliaia di spermatozoi, spesso mobili, nel liquido pre-eiaculatorio. Chi ha ragione? Probabilmente la differenza sta nella tecnica di raccolta del liquido preeiaculatorio. Uno studio ha rivelato che il liquido pre-eiaculatorio raccolto mediante eccitazione indotta da stimoli visivi NON contiene spermatozoi, mentre il liquido pre-eiaculatorio raccolto mediante eccitazione indotta da masturbazione e movimenti coitali ne contiene qualche centinaio di migliaia. Esisterebbe quindi una differenza fra i liquidi pre-eiaculatori secreti con o senza senza stimolazione tattile del pene: sono presenti spermatozoi solo nel secondo caso. In effetti gli autori della ricerca, prudentemente, concludono raccomandando l’uso del profilattico o di altro anticoncezionale. In via del tutto induttiva la quantità secreta non dovrebbe essere sufficiente ad indurre gravidanza. Quindi se da un lato si può stare sufficientemente tranquilli, dall’altro meglio sempre le cautele!
La sopravvivenza degli spermatozoi in uretra
Ribadiamo ancora, visto che è un concetto importantissimo: gli spermatozoi rimangono vivi in uretra dopo l’eiaculazione anche fino a SEI ore e vengono teoricamente dilavati dall’urina alla prima minzione. In caso di secondo rapporto ravvicinato, tenete sempre in considerazione che un eventuale liquido pre-eiaculatorio, seppur non contenente di per se spermatozoi, può “raccogliere” spermatozoi dell’eiaculazione precedente, rimasti lungo l’uretra. Meglio urinare e lavarsi bene tra un rapporto ed il successivo, meglio ancora usare il preservativo. Per approfondire: Per quanto vivono gli spermatozoi dopo un’eiaculazione in vagina e nell’ambiente?
Può il liquido pre-eiaculatorio trasmettere il virus dell’HIV?
La risposta purtroppo è SI. Vari studi hanno confermato che il liquido pre-eiaculatorio può veicolare il virus dell’HIV, cioè il virus che causa l’AIDS. A tale proposito vi consiglio di leggere anche: HIV e AIDS: come, dove e quando si eseguono i test per la diagnosi?
Per difenderti dal liquido pre-eiaculatorio:
- Profilattico: i consigli per evitare che si deteriori e come comportarsi quando si rompe durante il rapporto
- Profilattico: come si usa e come scegliere quello più adatto alle tue esigenze
- Come indossare un profilattico in modo semplice e sicuro
- Se un profilattico sporco di sperma penetra in vagina si rimane incinta?
Può interessarti anche:
- Cosa sono e quali sono le malattie a trasmissione sessuale?
- Candida vaginale: cause, trasmissione, incubazione, sintomi, cure, rischi
- Candidosi in uomo e donna: cause, trasmissione, sintomi, cure
- Vaginite infettiva e non infettiva: cause, immagini, diagnosi, cura
- Vaginosi batterica: cause, contagio, sintomi, diagnosi, rischi, terapie
- Trichomoniasi vaginale: cause, sintomi, terapia, rischi, contagio, incubazione
- Sifilide: cause, sintomi, durata, immagini, contagio, prevenzione e cura
- Clamidia: cause, sintomi, terapia, rischi, contagio, incubazione
- Malattia infiammatoria pelvica nella donna: cause, sintomi, rischi, terapie
- Differenza tra infertilità e sterilità
- Dispareunia: dolore e fastidio durante i rapporti sessuali, cause, cure
- Vulvodinia: cause, sintomi, diagnosi, rischi e terapie
- Vaginismo: quando la penetrazione è difficile e impedisce il rapporto sessuale
- Differenza tra dispareunia, vulvodinia, vaginismo, vaginosi, vaginite, vestibolodinia e clitorodinia
Leggi anche:
- Si può rimanere incinta durante il ciclo?
- Quando fare il test di gravidanza dopo il rapporto: dopo quanto risulta positivo
- Se pene o dita sporche di sperma penetrano in vagina si rimane incinta?
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- Cattivi odori del pene: cause e consigli per neutralizzarli
- Smegma femminile, vulviti e cattivi odori vaginali: cura e prevenzione
- La ragazza con due vagine che ha dovuto perdere la verginità due volte
- Eiaculazione retrograda: quando lo sperma non esce o è troppo poco
- In quale giorno e settimana del ciclo è più probabile rimanere incinta?
- Da cosa dipende l’odore dello sperma ed a che serve?
- Sperma e sesso orale sono antidepressivi naturali per le donne
- Per abortire serve il consenso dei genitori? Aborto per minorenni e interdette
- Aborto: entro quanto è legale?
- Aborto volontario: decide la madre, il padre o entrambi? E se la donna è minorenne?
- Dove abortire? Il medico è costretto a praticare l’aborto? Cos’è l’obiezione di coscienza?
- E’ possibile rimanere incinta a fine ciclo e subito dopo le mestruazioni?
- E’ possibile rimanere incinta poco prima delle mestruazioni?
- E’ possibile rimanere incinta con la pillola anche senza dimenticarla?
- E’ possibile essere vergini anche dopo essere state penetrate?
- E’ possibile non essere più vergini anche senza essere state penetrate?
- Si muore di AIDS? Qual è l’aspettativa di vita?
- Se sei incinta e prendi la pillola, viene il ciclo?
- Che possibilità ho di rimanere incinta?
- Fino a che età un uomo può avere figli?
- Perché l’uomo può avere figli per tutta la vita e la donna no?
- Sperma verde, giallo, rosso, marrone, nero, blu o color caffè: cause e cure
- Cattivi odori e sapore dello sperma: cause, rimedi e cure
- Differenza tra ovaio microcistico, policistico e cisti ovariche
- Differenza tra ovaio policistico, micropolicistico e microfollicolare
- Differenza tra ovaio policistico e multifollicolare
- Ovaio: anatomia, funzioni e patologie in sintesi
- Vagina: anatomia, funzioni e patologie in sintesi
- Differenza tra vagina e vulva
- L’uomo nato con due peni [FOTO]
- Il punto G femminile: come trovarlo e stimolarlo e quali sono le posizioni sessuali che più lo eccitano
- Quali sono le differenze tra orgasmo vaginale e clitorideo?
- Quanto deve durare un rapporto sessuale prima che si parli di eiaculazione precoce?
- La Sindrome da spogliatoio o Dismorfofobia peniena: quando il pene sembra deforme o più piccolo o più grande di quanto realmente sia. Diagnosi e cure
- Dipendenza dal porno online: ecco perché è così facile cadere nel vortice della masturbazione compulsiva che porta all’impotenza. I pensieri del masturbatore cronico
- Differenza tra HIV e AIDS: sono uguali?
- Differenza tra virus HIV1 e HIV2
- Il sesso orale provoca cancro alla gola
- Presenza di sangue nello sperma: cause e terapie dell’ematospermia
- Fino a che età una donna può avere figli?
- Utero: anatomia, funzioni, patologie e sintomi in sintesi
- Apparato genitale femminile: anatomia, funzioni e patologie in sintesi
- La vagina è uguale in tutte le donne?
- Quanto è profonda una vagina?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Erezione prolungata del clitoride: il priapismo femminile
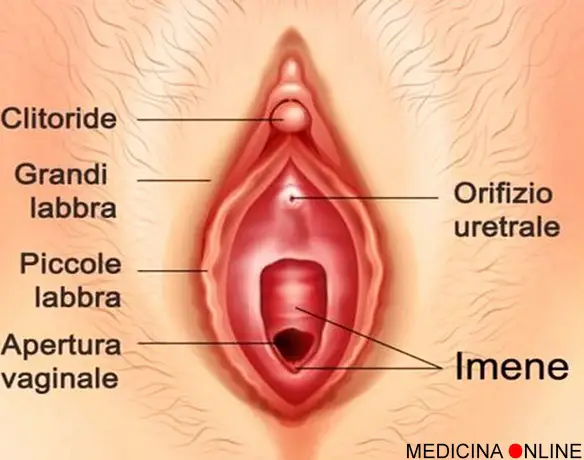 Quando un uomo è colpito da un’erezione persistente e dolorosa si parla di priapismo (ne abbiamo parlato in questo articolo: Priapismo: quando l’erezione dura più di quattro ore), tuttavia la stessa condizione può interessare anche le donne, con il clitoride protagonista al posto del pene.
Quando un uomo è colpito da un’erezione persistente e dolorosa si parla di priapismo (ne abbiamo parlato in questo articolo: Priapismo: quando l’erezione dura più di quattro ore), tuttavia la stessa condizione può interessare anche le donne, con il clitoride protagonista al posto del pene.
Uno studio apparso sul Journal of Sexual Medicine rivela il caso di una ragazza di 29 anni che ha subito un’erezione clitoridea lunga 5 giorni. La donna stava assumendo un farmaco per stimolare la libido, ma ha notato un gonfiore delle labbra e dolore nella zona del clitoride.
La giovane ha sospeso il trattamento, ma le sue condizioni sono peggiorate nei cinque giorni successivi. Alla fine, la donna aveva addirittura difficoltà a rimanere in piedi e a camminare. Visitandola, i medici hanno verificato l’estremo gonfiore del clitoride, di colore viola, che misurava 2 x 0,7 centimetri ed hanno fatto diagnosi di priapismo femminile.
Per approfondire:
- Anche il clitoride può avere una erezione?
- Tumescenza clitorale notturna: l’erezione del clitoride durante la notte
Leggi anche:
- Clitoride: dove si trova e come stimolarlo per provare piacere
- Quanto è lungo il clitoride più grande del mondo?
- Erezione del clitoride: come funziona [IMMAGINI]
- L’uomo costretto ad amputare il pene a causa di un’overdose di Viagra
- Qual è la lunghezza media di clitoride e glande clitorideo?
- Erezione di clitoride [VIDEO] Attenzione: immagini sessualmente esplicite
- Mappa europea della lunghezza del pene: italiani fuori dal podio
- Differenza tra clitoride e punto G
- Il punto G esiste davvero o non esiste? Lo hanno tutte le donne?
- Come si chiama il punto G in inglese, francese, spagnolo e tedesco?
- Vacanze erotiche per donne, l’approccio del gigolò: “Hai mai provato con un nero?”
- Quanto tempo devo lasciare riposare il pene per avere la maggior eiaculazione possibile?
- Dopo quanti giorni di astinenza le scorte di sperma sono le massime possibili?
- Si inserisce un cavo USB nel pene per provare piacere ma finisce al pronto soccorso
- La melatonina diminuisce testosterone, libido e quantità di sperma?
- Aumentare il testosterone: metodi naturali e cose da evitare
- Come avere la più potente erezione della tua vita senza farmaci
- Come avere un’eiaculazione più abbondante e migliorare sapore, odore, colore e densità dello sperma?
- Punto G femminile: trovarlo e stimolarlo [VIDEO] Attenzione: immagini sessualmente esplicite
- Mappa mondiale della lunghezza del pene: gli italiani quale posizione occupano?
- Esercizi per allungamento del pene (massaggio Jelqing): funzionano? Tecnica e rischi
- Le dimensioni del pene contano o no? Le confessioni senza censura delle mie pazienti ed i loro consigli per avere un pene più bello
- Micropene: quanto misura, complicazioni, c’è una cura?
- I lati positivi del caldo: il sole estivo aumenta il testosterone
- Le lacrime femminili riducono l’eccitazione sessuale maschile
- Alcol, testosterone e sessualità: bere rende impotenti
- Disturbo da desiderio sessuale ipoattivo: quando la libido scompare
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Squirting: cos’è il liquido emesso da una donna durante l’orgasmo?
 Dopo aver raggiunto l’orgasmo oltre che la sensazione di benessere psicofisico, la donna si sente “bagnata” perché il suo corpo ha emesso un liquido trasparente e inodore. Che cos’è questo liquido che viene emesso? Tutti sappiamo che la donna si eccita “bagnandosi” e il liquido che lubrifica la vagina serve innanzitutto per permettere la penetrazione maschile senza sentire dolore. Ci sono molte curiosità rispetto all’eiaculazione femminile, scopriamole oggi.
Dopo aver raggiunto l’orgasmo oltre che la sensazione di benessere psicofisico, la donna si sente “bagnata” perché il suo corpo ha emesso un liquido trasparente e inodore. Che cos’è questo liquido che viene emesso? Tutti sappiamo che la donna si eccita “bagnandosi” e il liquido che lubrifica la vagina serve innanzitutto per permettere la penetrazione maschile senza sentire dolore. Ci sono molte curiosità rispetto all’eiaculazione femminile, scopriamole oggi.
Nel 2007 l’urologo Florian Wimpissinger e il suo team di ricercatori ha chiesto ad alcune donne di masturbarsi in laboratorio per capire quanto liquido venisse espulso durante l’orgasmo. Il liquido esaminato presentava un livello alto di PSA che si trova anche nel liquido seminale maschile e quasi tutte le donne avevano delle ghiandole prostatiche, scoperto grazie a un tubicino inserito nell’uretra. Questi residui di ghiandola prostatica all’interno del corpo femminile si chiamano ghiandole di Skene, o ghiandole parauretrali.
Questo studio ha portato a scoprire che la differenziazione che si verifica durante la gestazione lascia delle tracce sia nel corpo maschile che femminile. Come gli uomini hanno i capezzoli simili ai seni maschili, le donne hanno dei residui di ghiandola prostatica che permette la tanto ricercata “eiaculazione femminile“.
Leggi anche:
- Come capire se una donna ha avuto davvero un orgasmo? Ecco i segnali del piacere femminile
- Contrazioni vaginali durante l’orgasmo femminile [VIDEO] Attenzione: immagini sessualmente esplicite
- Non ho mai raggiunto l’orgasmo: è un problema? Quali soluzioni?
- Ragazza si fa tatuare il nome del fidanzato sull’ano [VIDEO]
- In un rapporto anale dove va a finire e cosa accade allo sperma? Può dare problemi alla salute? Posso rimanere incinta?
- Lubrificanti, clisteri e lavande anali: 6 consigli per il sesso anale
- Differenza tra spermatorrea, eiaculazione, polluzione
- Spermatorrea: la perdita involontaria di sperma senza eccitazione sessuale
- Polluzione notturna maschile e femminile: cos’è e perché avviene
- Guida completa al sesso anale piacevole e sicuro
- Le 4 fantasie sessuali più diffuse tra le donne
- I 6 motivi per preferire un pene più piccolo ad uno grande
- Le 9 cose che nessuno ti dice sul sesso quando si invecchia
- Squirting: quello che c’è da sapere sull’eiaculazione femminile
- Né donna, né uomo: io sono una transessuale
- Perché alcuni uomini sono feticisti dei piedi?
- Quanto sesso deve fare una coppia sposata per essere felice?
- Vivere senza fare sesso: le 5 conseguenze di cui potresti soffrire
- Sex toy rimane incastrato nell’ano durante il sesso anale
- Camel Toe: le mutandine a “zampa di cammello” che spopolano in Giappone
- Sesso anale: le confessioni delle donne senza censura
- Le 10 cose da fare quando ricevi sesso orale
- Tutte le età del sesso
- Il sesso è davvero importante in una coppia?
- Amore senza sesso o sesso senza amore?
- Come distinguere un vero orgasmo femminile da uno “finto”
- L’orgasmo femminile è tutta questione di ritmo
- Lui ha il pene piccolo? I 6 trucchi per raggiungere lo stesso l’orgasmo
- Le 6 cose che gli uomini con il pene piccolo vogliono che la donna sappia
- Micropene: intervista a due uomini che hanno il pene piccolo
- Le donne rivelano le 16 piccole cose che rendono un uomo irresistibile
- Orgasmo femminile: dieci consigli per raggiungerlo più facilmente
- Differenza tra orgasmo maschile e femminile
- L’orgasmo e le altre fasi del ciclo di risposta sessuale
- Orgasmo maschile e femminile: nuovo studio sulle differenze fisiologiche
- Qual è la lunghezza media del pene?
- Come raggiungere un orgasmo femminile lungo ed intenso
- Orgasmo femminile: una donna su 5 non lo ha mai provato in vita sua
- Dare un nome al proprio pene ed altre cose che fanno gli uomini di nascosto
- Come avere un orgasmo vaginale
- Orgasmo femminile: le posizioni migliori per raggiungerlo
- Sintomi di eccitazione sessuale femminile e maschile
- Dieci ragazze raccontano le loro tecniche di masturbazione
- Tecniche di masturbazione femminile: 5 errori da non fare
- “Se ti tocchi diventi cieco”: tutti i falsi miti sulla masturbazione
- Masturbazione maschile: 10 cose che le donne non sanno
- Maggio è il mese della masturbazione: tutto sull’orgasmo
- Masturbazione: ecco i 10 effetti sulla salute della donna
- Come bloccare sul nascere il desiderio di masturbarti in 10 passi
- Masturbazione maschile: suggerimenti per raggiungere orgasmi incredibili
- La masturbazione secondo la Bibbia è un peccato?
- USA: in arrivo la prima legge contro la masturbazione
- 13 ragioni per cui ogni donna dovrebbe masturbarsi regolarmente
- Come capire se soffro di masturbazione compulsiva?
- In aumento le donne che guardano video porno su internet, ecco le parole chiave che più cercano
- Masturbazione compulsiva e dipendenza da pornografia causano impotenza anche nei giovani: colpa dell’effetto Coolidge
- Micropene: quanto misura, complicazioni, c’è una cura?
- Erezione debole o assente da cause psicologiche: cura e rimedi
- Prostata ingrossata ed infiammata: ecco cosa fare per mantenerla in salute
- Perversioni sessuali: dagli insetti sulle parti intime fino ai pannolini sporchi e le mestruazioni
- Le dimensioni del pene contano o no? Le confessioni senza censura delle mie pazienti ed i loro consigli per avere un pene più bello
- I vantaggi del non masturbarsi: le rivelazioni di un ex masturbatore cronico
- La ragazza con due vagine che ha dovuto perdere la verginità due volte
- Eiaculazione retrograda: quando lo sperma non esce o è troppo poco
- Smegma: i rischi dell’accumulo di sporco sul pene
- Dipendenza dal porno online: ecco perché è così facile cadere nel vortice della masturbazione compulsiva che porta all’impotenza. I pensieri di un mio paziente masturbatore cronico
- La masturbazione compulsiva non è un vizio: è una tossicodipendenza
- Il punto G femminile: come trovarlo e stimolarlo e quali sono le posizioni sessuali che più lo eccitano
- La Sindrome da spogliatoio o Dismorfofobia peniena: quando il pene sembra deforme o più piccolo o più grande di quanto realmente sia. Diagnosi e cure
- Come fare per avere un’eiaculazione più abbondante e migliorare sapore, odore, colore e densità dello sperma?
- Gli uomini sono per natura poligami e sono attratti da donne giovani: le verità che nessuno ha il coraggio di ammettere
- Cosa accade e cosa si prova quando si frattura il pene?
- “Dottore, il mio pene si sta accorciando”: la Sindrome della retrazione genitale
- La masturbazione fa bene o fa male?
- Andrew Wardle: “Sono nato senza pene ma sono stato con oltre cento donne
- Quanto deve durare un rapporto sessuale prima che si parli di eiaculazione precoce?
- Esercizi di Kegel: allena il tuo muscolo pubococcigeo per aumentare la potenza sessuale e contrastare l’eiaculazione precoce
- Come smettere di masturbarsi e di guardare porno online
- Vagina: anatomia, funzioni e patologie in sintesi
- Differenza tra vagina e vulva
- Utero: anatomia, funzioni, patologie e sintomi in sintesi
- Apparato genitale femminile: anatomia, funzioni e patologie in sintesi
- La vagina è uguale in tutte le donne?
- Quanto è profonda una vagina?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Donne sugli sci: i sette consigli in rosa per sciare in totale sicurezza
 Siamo ormai ad un passo dal 2014 e molti italiani – soldi permettendo – cominciano a programmare la settimana bianca. Il trend ci dice che, rispetto agli anni passati, sempre più donne italiane scelgono di passare le vacanze invernali sugli sci. Sciare fa bene, consente anche in inverno di frequentare ambienti salubri e di fare attività fisica. Oltretutto uno studio recente, effettuato nel corso della spedizione italiana Highcare sull’Everest, sostiene che le donne resistono meglio degli uomini all’alta quota. Ma per garantire benessere e sicurezza ‘in rosa’ è utile qualche attenzione in più rispetto agli uomini: ecco sette consigli a misura di donna per le sciatrici di tutte le età.
Siamo ormai ad un passo dal 2014 e molti italiani – soldi permettendo – cominciano a programmare la settimana bianca. Il trend ci dice che, rispetto agli anni passati, sempre più donne italiane scelgono di passare le vacanze invernali sugli sci. Sciare fa bene, consente anche in inverno di frequentare ambienti salubri e di fare attività fisica. Oltretutto uno studio recente, effettuato nel corso della spedizione italiana Highcare sull’Everest, sostiene che le donne resistono meglio degli uomini all’alta quota. Ma per garantire benessere e sicurezza ‘in rosa’ è utile qualche attenzione in più rispetto agli uomini: ecco sette consigli a misura di donna per le sciatrici di tutte le età.
Continua la lettura su https://www.quotidianosanita.it/cronache/articolo.php?articolo_id=18618
Leggi anche:
- Io dico NO all’orgoglio curvy
- Parli troppo? Sei noioso. Ecco i consigli per evitare le banalità
- Le donne rivelano le 16 piccole cose che rendono un uomo irresistibile
- I 14 difetti femminili che gli uomini odiano e che le donne sottovalutano spesso
- Birdcel: che significa, quali sono le sue caratteristiche estetiche e i rimedi?
- Gymcel: che significa, quali sono le sue caratteristiche estetiche e che problemi nasconde?
- Canthal tilt positivo, neutro, negativo, simmetrico e asimmetrico: caratteristiche e rimedi
- Ridurre il grasso sulle guance (bolla di Bichat) in modo naturale e con la chirurgia
- Differenza tra rinoplastica, settoplastica e rinosettoplastica
- La palestra e lo sport possono cambiare i lineamenti del volto?
- Differenza tra mascella e mandibola: sono sinonimi?
- Complesso di inferiorità: caratteristiche, conseguenze, esempi, cure
- Effetto alone e bias cognitivo in psicologia, economia, marketing
- Effetto cheerleader: ecco perché visti in un gruppo sembriamo più belli che da soli
- Come capire se una donna ha avuto davvero un orgasmo? Ecco i segnali del piacere femminile
- Mappa delle zone erogene femminili: scopri i punti che la fanno impazzire
- Non ho mai raggiunto l’orgasmo: è un problema? Quali soluzioni?
- La paura di restare single ti fa scegliere il partner sbagliato
- Come riconquistare un/una ex: consigli ed errori da non fare
- Ho superato i trentanni e sono single. Perché? Ecco i 10 motivi
- Il sesso è davvero importante in una coppia?
- I migliori consigli per apparire sempre giovani
- Come far crescere una barba perfetta in tutti i punti e velocemente
- Tutti i vantaggi di avere una barba folta
- Amore senza sesso o sesso senza amore?
- Ecco perché la vostra storia d’amore finirà male
- Le 5 cose che indicano che stai con qualcuno che ti farà sicuramente soffrire
- I 10 uomini da evitare accuratamente in una relazione
- Quando una storia d’amore subisce un duro colpo, può tornare come prima?
- Addominoplastica: rischi, costi, cicatrice, convalescenza
- Liposuzione: rischi, costi, convalescenza nel post operatorio
- Liposcultura in uomo e donna: prezzi, addome, culotte, gambe
- Perché non riesco a dimagrire? I nove errori tipici di chi è a dieta
- Perché l’uomo tradisce la donna? Dieci uomini raccontano senza censure il loro tradimento
- Perché la donna tradisce l’uomo? Nove donne raccontano senza censure il loro tradimento
- Gelosia patologica e delirio di infedeltà: la possessività esclusiva
- Differenza tra gelosia normale e patologica
- Gelosia: dieci consigli per controllarla e superarla
- Le 8 tattiche usate dai narcisisti per controllare le conversazioni
- Ci sono gli esseri umani e ci sono i narcisisti: non si può essere l’uno e l’altro
- La Sindrome del cuore infranto: il falso infarto di chi ha il “cuore spezzato”
- Che cos’è il Disturbo ossessivo-compulsivo di personalità, come si riconosce, come si cura e come si distingue dal Disturbo ossessivo-compulsivo
- La Sindrome da abbandono: cos’è e come si supera
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Uomo nel DNA, donna all’esterno: la Sindrome da insensibilità agli androgeni (Sindrome di Morris)
 La Sindrome da insensibilità agli androgeni, in inglese androgen insensitivity syndrome, anche conosciuta col nome di Sindrome di Morris o Femminilizzazione testicolare, è una patologia appartenente ai “Disordini della Differenziazione Sessuale” (DSD): i soggetti affetti sono persone con corredo cromosomico 46,XY (a cui corrisponde un fenotipo maschile) sviluppano caratteri sessuali femminili. Per farvi capire meglio: il soggetto ha “cromosomi da uomo” tuttavia esternamente appare una donna a tutti gli effetti. E’ una malattia rara, l’incidenza è stimata tra 1/20.000 e 1.99.000 maschi nati vivi; essendo rara consente l’esenzione dal ticket. Le persone affette da questa sindrome sono dal punto di vista anatomico, psicologico e legale delle donne.
La Sindrome da insensibilità agli androgeni, in inglese androgen insensitivity syndrome, anche conosciuta col nome di Sindrome di Morris o Femminilizzazione testicolare, è una patologia appartenente ai “Disordini della Differenziazione Sessuale” (DSD): i soggetti affetti sono persone con corredo cromosomico 46,XY (a cui corrisponde un fenotipo maschile) sviluppano caratteri sessuali femminili. Per farvi capire meglio: il soggetto ha “cromosomi da uomo” tuttavia esternamente appare una donna a tutti gli effetti. E’ una malattia rara, l’incidenza è stimata tra 1/20.000 e 1.99.000 maschi nati vivi; essendo rara consente l’esenzione dal ticket. Le persone affette da questa sindrome sono dal punto di vista anatomico, psicologico e legale delle donne.
CAUSE
L’insensibilità dei tessuti agli androgeni è causata da un allele recessivo che si trova nel cromosoma X (X-linked): è pertanto la madre che trasmette tale condizione alla prole.
Leggi anche: La vagina è uguale in tutte le donne?
TRASMISSIONE AI FIGLI
Una madre portatrice di un gene difettoso ha una possibilità su due che suo figlio XY sia affetto da AIS e una possibilità su due che una figlia XX sia lei stessa portatrice di un gene difettoso. Le donne XX possono sottoporsi a test specifici per verificare se sono portatrici. Alle famiglie affette deve essere offerta la consulenza genetica per informarle sul rischio di ricorrenza e per identificare eventuali portatrici nella famiglia. È consigliata di rado la diagnosi prenatale.
FISIOPATOLOGIA
Nei soggetti affetti da questa sindrome vi è un’insensibilità dei tessuti bersaglio fetali all’azione degli ormoni androgeni. La conseguenza è: sviluppo di gonadi maschili ritenute in addome, sviluppo caratteri sessuali femminili secondari (mammelle, ma non utero né ovaie), ipoplasia vaginale.
L’insensibilità agli androgeni può essere di vari gradi, da 1 (leggera) a 7 (totale o completa).
Se l’insensibilità agli androgeni è completa (grado 7) si parla di CAIS.
Se invece l’insensibilità è parziale (gradi da 1 a 6) si parla di PAIS.
Nel PAIS sono quindi comprese situazioni diverse: dal grado 1 in cui l’insensibilità è lieve e i genitali esterni sono maschili, al grado 6 in cui l’insensibilità è elevata e l’aspetto dei genitali è femminile, passando per varie forme (gradi 2, 3, 4 e 5) in cui c’è una presenza di caratteri sia maschili sia femminili.
Nella forma completa (CAIS) così come in quella parziale (PAIS) non ci sono ovaie, né utero, né tube di Falloppio; la vagina è a fondo cieco e talvolta è corta o quasi inesistente. Alla pubertà avviene lo sviluppo femminile del corpo, però non compaiono le mestruazioni e non è possibile la gravidanza. Alcune ragazze con AIS possono avere una certa quantità di peluria (AIS grado 6), ma normalmente essa è assente (Grado 7) perché la sua crescita dipende dagli androgeni. I capezzoli sono poco sviluppati e di colore chiaro. Può essere necessario ampliare la vagina per permettere i rapporti sessuali.
SINTOMI
I sintomi e segni includono:
- Amenorrea primaria.
- Assenza di peli pubici.
- Individui longilinei, bacino stretto, riduzione dei peli pubici e ascellari.
- Capezzoli di colore più chiaro.
- Sterilità.
- Soggetti psicologicamente e socialmente femminili.
- Ernia inguinale, rigonfiamenti e dolore in addome a causa dei testicoli ritenuti nel canale inguinale.
Leggi anche: Intersessualità: cause, tipi, sintomi, terapia
DIAGNOSI
La diagnosi si effettua tramite esame obiettivo della vagina fatto spesso in pubertà quando sorge il sospetto per via della mancata comparsa del menarca. Oltre alla clinica, sono importanti i dati di laboratorio. Il profilo ormonale caratteristico comprende l’aumento basale dell’ormone luteinizzante (LH) e dei livelli del testosterone negli adulti e dei livelli di testosterone nei neonati dopo stimolazione con gonadotropina corionica umana (HCG). I livelli sierici dell’ormone anti-Mülleriano (AMH) sono normali o aumentati. L’ecografia o la risonanza pelvica mostrano l’assenza delle strutture Mülleriane (utero, tube di Falloppio e porzione superiore della vagina), in conseguenza dell’azione dell’ormone anti-Mülleriano (AMH) testicolare. A causa della resistenza agli androgeni, sono assenti le strutture che derivano dai dotti di Wolff (dotti deferenti, epididimo, vescichette seminali). La diagnosi viene confermata dall’analisi genetica.
DIAGNOSI DIFFERENZIALE
La diagnosi differenziale si pone con il deficit di 17-beta-idrossisteroido deidrogenasi, l’ipoplasia delle cellule di Leydig, la disgenesia gonadica completa XY (sindrome di Swyer), il deficit di 5-alfa-reduttasi tipo 2 e le varianti dell’iperplasia congenita del surrene
TERAPIA E FOLLOW UP
La terapia ha come obbiettivo l’asportazione chirurgica delle gonadi ritenute in addome(gonadectomia), che può essere eseguita dopo la pubertà – quando la femminilizzazione è completa – o prima della pubertà, quando deve essere seguita una terapia estrogenica sostitutiva. L’asportazione dei testicoli elimina il rischio – seppur basso – di una degenerazione neoplastica. Secondo alcuni colleghi il pericolo di degenerazione tumorale è talmente basso che si tende ad aspettare ad effettuare la gonadectomia o addirittura ad evitarla. La dilatazione della vagina può rendersi necessaria per evitare la dispareunia. Nei pazienti adulti è necessario misurare la densità minerale ossea ogni cinque anni. È necessario un sostegno psicologico. I pazienti adulti hanno una normale identità femminile, sono sterili e sono a rischio di osteoporosi, se la terapia sostitutiva ormonale è inadeguata. Il rischio di carcinoma in situ e di gonadoblastoma è inferiore al 5%.
Leggi anche:
- Ermafrodita, ermafroditismo, pseudoermafroditismo maschile e femminile, cosa significa?
- Androgino e androginia: etimologia, sessualità, genitali, mito di Platone
- Differenza tra ermafrodita e androgino
- Sindrome di Reifenstein (parziale insensibilità agli androgeni): cause, sintomi, diagnosi, terapia, complicanze
- Sindrome di Swyer (disgenesia gonadica pura) e gonadi a striscia
- Sindrome di Perrault: cause, sintomi, diagnosi, terapia, prognosi
- Sindrome dell’ovaio resistente (sindrome di Savage)
- La ragazza con due vagine che ha dovuto perdere la verginità due volte
- Punto G femminile: trovarlo e stimolarlo [VIDEO] Attenzione: immagini sessualmente esplicite
- Donne nate senza vagina: è la sindrome di Rokitansky-Kuster-Hauser
- Quando le donne odiano ed invidiano le altre donne: è la Sindrome dell’ape regina
- Né donna, né uomo: io sono una transessuale
- Norrie May Welby è la prima persona al mondo dichiarata ufficialmente né uomo né donna: non ha sesso
- Donna rimane incinta dopo sesso anale, ecco la spiegazione scientifica
- L’incredibile storia delle fotografie ritrovate di Vivian Maier
- La “donna vampiro” e la sua trasformazione [FOTO]
- Come capire se una donna ha avuto davvero un orgasmo? Ecco i segnali del piacere femminile
- Non ho mai raggiunto l’orgasmo: è un problema? Quali soluzioni?
- Il sesso è davvero importante in una coppia?
- Amore senza sesso o sesso senza amore?
- Come distinguere un vero orgasmo femminile da uno “finto”
- L’orgasmo femminile è tutta questione di ritmo
- Lui ha il pene piccolo? I 6 trucchi per raggiungere lo stesso l’orgasmo
- Le 6 cose che gli uomini con il pene piccolo vogliono che la donna sappia
- Micropene: intervista a due uomini che hanno il pene piccolo
- Le donne rivelano le 16 piccole cose che rendono un uomo irresistibile
- Orgasmo femminile: dieci consigli per raggiungerlo più facilmente
- Differenza tra orgasmo maschile e femminile
- L’orgasmo e le altre fasi del ciclo di risposta sessuale
- Orgasmo maschile e femminile: nuovo studio sulle differenze fisiologiche
- Qual è la lunghezza media del pene?
- Come raggiungere un orgasmo femminile lungo ed intenso
- Orgasmo femminile: una donna su 5 non lo ha mai provato in vita sua
- Dare un nome al proprio pene ed altre cose che fanno gli uomini di nascosto
- Come avere un orgasmo vaginale
- Orgasmo femminile: le posizioni migliori per raggiungerlo
- Sintomi di eccitazione sessuale femminile e maschile
- Cos’è il liquido emesso da una donna durante l’orgasmo?
- Differenza tra ovaio microcistico, policistico e cisti ovariche
- Differenza tra ovaio policistico, micropolicistico e microfollicolare
- Differenza tra ovaio policistico e multifollicolare
- Ovaio: anatomia, funzioni e patologie in sintesi
- Vagina: anatomia, funzioni e patologie in sintesi
- Differenza tra vagina e vulva
- Utero: anatomia, funzioni, patologie e sintomi in sintesi
- Apparato genitale femminile: anatomia, funzioni e patologie in sintesi
- Quanto è profonda una vagina?
- Carcinoma dell’ovaio: quali sono i sintomi da non sottovalutare?
- In quale giorno e settimana del ciclo è più probabile rimanere incinta?
- Come e quando fare il test di gravidanza
- Che possibilità ho di rimanere incinta?
- Ho dimenticato di prendere la pillola contraccettiva, cosa faccio? Rischio di rimanere incinta?
- Perché l’uomo può avere figli per tutta la vita e la donna no?
- Quali sono le differenze tra orgasmo vaginale e clitorideo?
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- Rimanere incinta: i 30 migliori consigli alla coppia per aumentare le possibilità di gravidanza
- Capire se sono incinta: i primi sintomi di gravidanza
- Perché ho un ritardo del ciclo? Quanti giorni devono passare prima di preoccuparmi? Come mi devo comportare?
- Il punto G femminile: come trovarlo e stimolarlo e quali sono le posizioni sessuali che più lo eccitano
- Restare incinta vergine senza penetrazione è possibile?
- Problemi di infertilità? E’ utile effettuare il Post-coital test
- E’ possibile essere vergini anche dopo essere state penetrate?
- E’ possibile non essere più vergini anche senza essere state penetrate?
- A che velocità viaggiano sperma e spermatozoi? Quanto è lungo il loro viaggio?
- Per quanto vivono gli spermatozoi dopo un’eiaculazione in vagina e nell’ambiente?
- Come fa uno spermatozoo a fecondare un ovulo femminile?
- Com’è fatto uno spermatozoo e quanto è piccolo rispetto al gamete femminile?
- Astenospermia: spermiogramma, spermatozoi deboli e fattori che influenzano la loro motilità
- Ipoposia: quando lo sperma è troppo poco. Cause e terapie per aumentare la quantità di eiaculato
- Masturbazione maschile: 10 cose che le donne non sanno
- Dieci ragazze raccontano le loro tecniche di masturbazione
- Tecniche di masturbazione femminile: 5 errori da non fare
- “Se ti tocchi diventi cieco”: tutti i falsi miti sulla masturbazione
- Maggio è il mese della masturbazione: tutto sull’orgasmo
- Masturbazione: ecco i 10 effetti sulla salute della donna
- Come bloccare sul nascere il desiderio di masturbarti in 10 passi
- Masturbazione maschile: suggerimenti per raggiungere orgasmi incredibili
- La masturbazione secondo la Bibbia è un peccato?
- USA: in arrivo la prima legge contro la masturbazione
- 13 ragioni per cui ogni donna dovrebbe masturbarsi regolarmente
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
