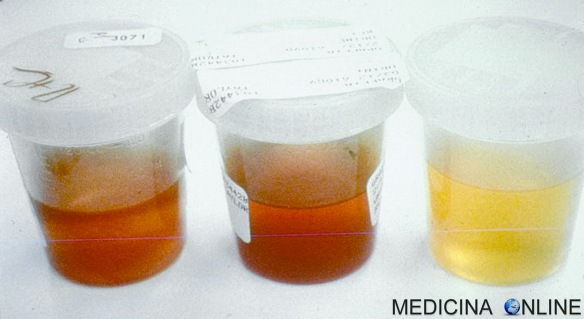
 La presenza di emoglobina nelle urine, definita dal termine medico emoglobinuria, si verifica quando si riscontra la presenza di emoglobina (Hb) nelle urine. L’emoglobina è una proteina solubile e di colore rosso presente nei globuli rossi per i quali svolge la funzione vitale di trasporto dell’ossigeno molecolare (per approfondire, leggi: Emoglobina bassa, alta, cause e valori normali). L’emoglobinuria può essere la conseguenza di emolisi (rottura) dei globuli rossi a livello intravascolare (nei vasi sanguigni) o intravescicale (nella vescica urinaria).
La presenza di emoglobina nelle urine, definita dal termine medico emoglobinuria, si verifica quando si riscontra la presenza di emoglobina (Hb) nelle urine. L’emoglobina è una proteina solubile e di colore rosso presente nei globuli rossi per i quali svolge la funzione vitale di trasporto dell’ossigeno molecolare (per approfondire, leggi: Emoglobina bassa, alta, cause e valori normali). L’emoglobinuria può essere la conseguenza di emolisi (rottura) dei globuli rossi a livello intravascolare (nei vasi sanguigni) o intravescicale (nella vescica urinaria).
La presenza di emoglobina nelle urine non dev’essere confusa con l’ematuria, cioè con la perdita urinaria di sangue; in effetti, l’emoglobina è solo una componente dei globuli rossi, che a loro volta sono solo una delle tante parti corpuscolate del sangue. Tuttavia, entrambe le condizioni sono accumunate dalla colorazione rossastra delle urine, dato che è proprio l’emoglobina ricca di ossigeno a conferire al sangue arterioso la tipica colorazione rossa; al contrario, il sangue venoso è più scuro, perché ricco di emoglobina deossigenata. In definitiva, quindi, l’emoglobinuria non riflette necessariamente una perdita di sangue con le urine, ma solo di pigmenti ematici (emoglobina) che le colorano di rosso.L’ematuria è spesso accompagnata da emoglobinuria, causata dall’emolisi dei globuli rossi contenuti nell’urina, mentre l’emoglobinuria può essere scorporata dall’ematuria, perché spesso sostenuta dai già citati fenomeni di eccessiva emolisi intravascolare. Un’altra importante precisazione è che l’escrezione di urine rossastre non è necessariamente sinonimo di ematuria o di emoglobinuria; infatti, un’urina di questo colore può semplicemente essere dovuta a una contaminazione con flusso mestruale o all’assunzione di particolari alimenti o farmaci. Per quanto detto, la presenza di emoglobina nelle urine conferisce alle stesse un colorito rosso-bruno omogeneo. Tra i vari sintomi che possono associarsi ad emoglobinuria, in relazione alla causa d’origine, ricordiamo febbre, brividi, ingrossamento della milza (splenomegalia), pallore cutaneo, tachicardia, mancanza di respiro, debolezza e itterizia.
L’emoglobinuria si verifica tipicamente quando il livello di Hb nel sangue raggiunge valori troppo elevati, in seguito a una distruzione improvvisa e imponente di globuli rossi (chiamata “emolisi“).
Se le concentrazioni di emoglobina nel sangue sono alte, le funzioni delle cellule del sistema reticolo-endoteliale – che recuperano l’emoglobina libera circolante, trasformandola in bilirubina per smaltirla – potrebbero venire meno o agire in modo non completamente sufficiente. L’emoglobina è la componente essenziale dei globuli rossi (a cui conferisce anche il colore). La sua funzione consiste nel trasportare l’ossigeno dai polmoni ai tessuti in periferia.
Quando i globuli rossi muoiono per cause fisiologiche o patologiche (emolisi), liberano nel sangue l’emoglobina che contengono, la quale viene immediatamente captata dall’aptoglobina. Il complesso che si ottiene è troppo grande per essere filtrato dai glomeruli renali, quindi viene processato e degradato per il riciclo del ferro, dalle cellule immunitarie che costituiscono il sistema reticolare-endoteliale. Tuttavia, se la quantità di emoglobina liberata nel sangue supera i 3 grammi si ha la completa saturazione dell’aptoglobina in circolo (questa proteina ha una concentrazione che va dai 50 ai 150 milligrammi per ogni decilitro di sangue). In simili circostanze, l’emoglobina libera, da composto a 4 catene peptidiche, si scinde in composti a due catene peptidiche e come tale riesce ad attraversare la barriera renale. A questo punto, le cellule epiteliali del tubulo prossimale renale processano l’emoglobina filtrata, trasformandola in ferritina ed emosiderina. Se le quantità di emoglobina sono notevoli e le capacità di assorbimento dei tubuli renali vengono superate, si ha allora passaggio di emoglobina nelle urine (emoglobinuria).
Leggi anche:
Perché si misura l’emoglobina nelle urine?
L’emoglobinuria si può verificare in tutte le situazioni che portano a un’improvvisa e aumentata distruzione dei globuli rossi, e alla loro eliminazione con le urine.
Il più delle volte, la presenza di emoglobina nelle urine è la spia di alcune patologie che riguardano l’apparato urinario. Il primo passo per accertare le esatte cause scatenanti l’emoglobinuria consiste nell’analisi delle urine e nell’urinocoltura. Con l’ausilio dell’analisi anamnestica e la constatazione del quadro clinico (eventuali sintomi e segni presenti contemporaneamente all’emoglobinuria), il medico indirizzerà il paziente verso indagini cliniche mirate, sulla base del sospetto diagnostico.
Valori normali di emoglobina nelle urine
Quando si parla di emoglobina nelle urine non esiste un vero valore di riferimento che indichi la normalità, in quanto questa non dovrebbe mai essere presente nelle urine di una persona sana.
- Valore normale di emoglobina nelle urine: assenza completa di emoglobina nelle urine.
- Valore patologico di emoglobina nelle urine: presenza di emoglobina nelle urine.
Emoglobina nelle urine alta
Di norma, l’emoglobina non è presente nelle urine. Per tale motivo non si può parlare di valore troppo alto, in quanto basta la sola presenza di emoglobina nelle urine per indurre all’esecuzione di ulteriori accertamenti. Sono molte le possibili cause a monte di una emoglobinuria, tuttavia la presenza di emoglobina nelle urine è determinata principalmente da:
- produzione difettosa di globuli rossi;
- ritmo troppo elevato della loro distruzione.
In entrambi i casi, l’emoglobina viene liberata nel circolo ematico e, quando tale presenza diventa eccessiva e il suo smaltimento naturale diventa difficile, questa viene eliminata con le urine.
Le condizioni in cui più comunemente si manifesta un’emoglobinuria sono:
- Avvelenamenti;
- Reazioni a trasfusioni di sangue incompatibile;
- Ustioni estese;
- Uso di certi farmaci (es. penicillina, cefalosporine o medicinali antiaritmici, come la chinidina, possono provocare emolisi intravascolare e passaggio di emoglobina nelle urine);
- Malaria;
- Alcune infezioni acute;
- Intossicazioni alimentari.
Vi è, inoltre, una serie di patologie che possono essere causa di emoglobinuria. Il favismo è, per esempio, una malattia genetica caratterizzata dalla carenza dell’enzima glucosio-6-fosfato deidrogenasi. Se il paziente assume sostanze come la divicina contenuta nelle fave o alcuni farmaci, questo deficit determina la rottura dei globuli rossi con immissione in circolo dell’emoglobina, che verrà poi filtrata dai reni e precipiterà nelle urine.
Inoltre, tra le possibili condizioni associate alla presenza di emoglobinuria vanno ricordate:
- Glomerulonefrite acuta (infiammazione acuta dei glomeruli renali);
- Tumori delle vie urinarie;
- Anemia falciforme;
- Morbo di Cooley;
- Sindrome emolitico-uremica;
- Malfunzionamento di protesi valvolare cardiaca;
- Esposizione al piombo;
- Calcolosi renale;
- Insufficienza renale cronica;
- Carcinoma renale;
- Coagulazione intravasale disseminata (CID);
- Porpora trombotica trombocitopenica;
- Tubercolosi delle vie urinarie.
Emoglobinuria in gravidanza
In gravidanza, può essere normale riscontrare tracce di emoglobina, come pure di sangue nelle urine, che possono dipendere da cistite. Tuttavia, se i valori aumentano considerevolmente potrebbe essere sintomo di gestosi.
Emoglobina nelle urine nelle sindromi cliniche
In altri casi, l’emoglobina compare nelle urine periodicamente, nel quadro di sindromi cliniche come:
- Emoglobinuria da sforzo o da marcia: si manifesta per cause sconosciute dopo sforzi fisici intensi e prolungati, esercitati in posizione eretta. Predisposti a sviluppare tale condizione sono gli atleti che praticano la marcia e la corsa, e coloro che lavorano per un periodo prolungato, affrontando attività professionali impegnative dal punto di vista fisico (es. uso di un martello pneumatico). L’emoglobinuria da sforzo o da marcia può comparire soprattutto se tali attività si svolgono in condizione di disidratazione. Ad ogni modo, tale condizione ha carattere benigno e il fenomeno tende a scomparire spontaneamente.
- Emoglobinuria parossistica da freddo: la crisi emoglobinurica si ha in seguito all’esposizione del corpo, o di una sua parte, a basse temperature. Tale condizione è spesso correlata a un’infezione luetica, ma può essere idiopatica o dipendere da altre infezioni, virali e batteriche.
L’emoglobinuria parossistica da freddo è dovuta alla presenza nel plasma di una particolare sostanza, l’emolisina, che a basse temperature si lega con i globuli rossi ed esplica la sua attività emolitica a 37°C.
- Emoglobinuria parossistica notturna: malattia genetica chiamata così per il fatto che è strettamente collegata al sonno, per cui le urine emesse al mattino sono scure al risveglio per la presenza di emoglobina. La condizione è associata a un difetto acquisito dei globuli rossi, che li rende maggiormente suscettibili a fattori diversi (quale probabilmente la modificazione del pH del sangue che si ha durante il sonno).
La malattia esordisce in modo insidioso, per lo più in soggetti di giovane età, e può essere aggravata da infezioni, trasfusioni di sangue, interventi chirurgici e diversi tipi di farmaci. L’evoluzione è cronica e lenta, e la gravità delle manifestazioni si diversifica da caso a caso.
Possibili sintomi e segni associati
In presenza di emoglobinuria, le urine presentano un colore che va dall’amaranto al bruno, in rapporto alla concentrazione proporzionale di due pigmenti: l’ossiemoglobina (di colore rosso vivo) e la metaemoglobina (rosso-bruna).
A questo fenomeno si può accompagnare o meno una serie di altri sintomi, che saranno correlati alla patologia scatenante l’emoglobinuria, come:
- Sintomi di anemia;
- Cefalea;
- Malessere generale;
- Senso di prostrazione;
- Febbre;
- Brividi;
- Pallore cutaneo;
- Ingrossamento della milza (splenomegalia);
- Tachicardia;
- Respiro corto o difficile;
- Dolori all’addome ed agli arti inferiori.
L’emoglobina che attraversa il rene può precipitare nei tubuli renali, determinando gravi alterazioni che, talvolta, sfociano in un blocco renale e nell’uremia.
Emoglobina bassa
Di norma, l’emoglobina non è presente nelle urine. Per tale motivo, anche una bassa concentrazione deve indurre all’esecuzione di ulteriori accertamenti. Riscontrare un’urina rossastra, comunque, non deve subito creare allarme, in quanto può dipendere dall’assunzione di alcuni medicinali o di determinati cibi.
Come si misura?
La presenza di emoglobina va approfondita mediante esame citologico delle urine. In pratica, si effettua un esame microscopico delle cellule emesse con le urine, dopo aver effettuato un particolare procedimento che viene detto “colorazione panottica”.
Preparazione
Per la valutazione dell’emoglobina nelle urine è necessario raccogliere una piccola quantità delle urine del mattino, a digiuno, dopo aver effettuato un’accurata igiene intima e dopo aver lasciato andare la primissima emissione (che può contenere i germi presenti all’esterno dell’apparato urinario). Nel caso delle donne, è bene effettuare l’esame lontano dal periodo mestruale. Le urine vanno raccolte in un contenitore sterile, che va richiuso accuratamente subito dopo e portato in laboratorio entro un breve periodo di tempo.
Interpretazione dei risultati
In presenza di emoglobinuria, è sempre bene rivolgersi al proprio medico, così da individuarne la causa e predisporne la cura.
Cause di emoglobina nelle urine
Il riscontro di emoglobina nelle urine, assente in condizioni normali, è la tipica conseguenza di processi emolitici (distruzione dei globuli rossi), che liberano in circolo l’emoglobina contenuta nelle emazie lese. Quando le concentrazioni di tale pigmento raggiungono livelli particolarmente elevati – tali da saturare l’aptoglobina, i sistemi di recupero e smaltimento del sistema reticolo endoteliale, e le capacità di riassorbimento del tubulo prossimale – l’emoglobina passa nelle urine.
Tra le cause più frequenti di emoglobinuria ricordiamo:
- Glomerulonefrite acuta;
- Ustioni estese;
- Tumori renali;
- Malaria;
- Emoglobinuria parossistica notturna;
- Pielonefriti;
- Infarto renale;
- Anemia falciforme;
- Tubercolosi del tratto urinario;
- Anemia emolitica autoimmune;
- CID (coagulazione intravasale disseminata);
- Sindrome emolitica uremica;
- Reazioni a trasfusioni di sangue incompatibili;
- Anemie immunoemolitiche da farmaci (ad esempio a metil-dopa o a penicillina);
- Emoglobinuria da freddo;
- Favismo;
- Protesi valvolare cardiaca malfunzionante;
- Sforzi fisici intensi e prolungati (emoglobinuria da sforzo, tipica ad esempio di podisti, marciatori e di chi fa lungo uso di martello pneumatico).
Terapia
La terapia dell’emoglobinuria è essenzialmente eziologica, cioè è rivolta al trattamento delle cause a monte che l’hanno determinata. Ciò significa che non esiste una terapia unica che vada bene in tutti i casi. Curando la causa a monte che l’ha determinata, l’emoglobina nelle urine dovrebbe non essere più ritrovata.
Per approfondire:
Leggi anche:
- Diagnosi di laboratorio di anemia da carenza di ferro
- Aumentare il ferro in modo naturale, specie in gravidanza
- Emocromo completo con formula leucocitaria: valori, interpretazione e significato
- Emocromo: guida completa a tutti i valori del sangue normali e patologici
- Emocromo: valori di riferimento e significato clinico [SCHEMA]
- Ematocrito (HCT): basso, alto, in gravidanza, valori normali e interpretazione
- Indici corpuscolari MCV, MCH, MCHC, RDW: cosa sono ed a che servono
- Volume corpuscolare medio (MCV): alto, basso, valori normali e significato
- MCH alto, basso, valori normali ed interpretazione
- MCHC alto, basso, valori normali ed interpretazione
- RDW alto, basso, valori normali ed interpretazione
- Globuli rossi (eritrociti) alti, bassi, valori normali e interpretazione
- Globuli bianchi (leucociti) alti, bassi, valori normali ed interpretazione
- Eosinofili alti, bassi, valori normali ed interpretazione
- Neutrofili alti, bassi, valori normali ed interpretazione
- Basofili alti, bassi, valori normali ed interpretazione
- Differenza tra anemia ed anemia mediterranea (talassemia)
- Differenza tra anemia e leucemia
- Ormoni tiroidei: differenza T3 e T4, valori normali e patologici
- TSH alto, basso e valori normali: qual è il significato clinico?
- Tireoglobulina alta, bassa, valori normali ed interpretazione
- Differenza tra anemia e microcitemia
- Differenza tra anemia megaloblastica e perniciosa
- Differenza tra anemia mediterranea e falciforme
- Differenza tra emoglobina e mioglobina
- Differenza tra emoglobina fetale ed adulta
- Differenza tra emoglobina, ferro, ferritina e transferrina
- Differenza tra emoglobina e globuli rossi
- Differenza tra emocromo ed ematocrito
- Perché la mononucleosi è chiamata anche “malattia del bacio”?
- Leucemia: sintomi, cause, cure e le diverse forme
- Leucemia mieloide acuta: cause, sintomi, diagnosi e cura
- Mieloma multiplo: cause, sintomi, diagnosi e cura
- Microcitemia (talassemia) : cause, sintomi, diagnosi e cura
- Testosterone basso, alto, valori normali ed interpretazione
- Ormone follicolo stimolante (FSH) alto, basso, valori normali e significato
- Differenza tra globuli rossi, bianchi e piastrine
- VES alta o bassa: cause, sintomi e valori normali della velocità di eritrosedimentazione
- Glicemia alta o bassa: valori normali, che patologie indica e come si controlla nei diabetici
- Azotemia (Urea) alta o bassa: valori, cause, sintomi e cosa fare
- Insulina alta: cause, diabete, prediabete, valori normali e cure
- Differenze tra il diabete di tipo 1 e 2 (insulino dipendente e resistente)
- Emoglobina glicata alta, valori normali, IFCC e diabete
- Clearance della creatinina: alta o bassa, valori, calcolo e sintomi
- Colesterolo: cos’è ed a cosa serve?
- Colesterolo e uova: si o no? Tutta la verità scientifica
- Colesterolo: gli italiani non lo misurano e non fanno prevenzione
- Colesterolo e trigliceridi: valori normali, alti, bassi ed interpretazione
- Dieta per abbassare il colesterolo: cibi consigliati e da evitare
- Differenza tra colesterolo HDL “buono” e LDL “cattivo”
- Eccesso di colesterolo (ipercolesterolemia): perché è pericoloso?
- Fattore reumatoide alto o basso? Valori normali e Reuma test
- Tiroide: dove si trova, com’è fatta e quali funzioni svolge?
- Patologie della tiroide: possono far veramente ingrassare?
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Parassiti e vermi nelle feci: sintomi e come eliminarli con farmaci e rimedi naturali
- Coprocoltura e antibiogramma: procedura e perché si eseguono
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Feci con sangue, muco, cibo: quando preoccuparsi?
- A che serve la vitamina B12? L’importanza in gravidanza e allattamento
- Assumi abbastanza vitamina D? I sintomi che indicano la sua carenza e i cibi che ne contengono in abbondanza
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Cos’è un tumore? Perché viene il cancro? Quali sono le cause?
- Acido folico (vitamina B9): a cosa serve, in quali alimenti trovarlo e perché è importante prima e durante la gravidanza
- Beta carotene: cos’è, a cosa serve e in quali cibi lo trovo?
- Ecco come il nostro corpo ci segnala la carenza di vitamine
- Hai voglia di un cibo in particolare? E’ il tuo corpo che ti rivela le carenze nutrizionali che hai
- Di cosa è composto il sangue e quali sono le sue funzioni?
- Plasma e cellule (elementi corpuscolati) che compongono il sangue
- Plasma e suoi derivati (plasmaderivati)
- Gruppi sanguigni: cosa sono e quali sono compatibili tra loro
- Differenza tra sangue, plasma e siero
- Come si ottiene il plasma?
- Plasmaferesi e donazione di sangue
- Plasma: a cosa serve e quali sono le sue funzioni?
- Differenza tra plasma liquido e secco
- Differenza tra siero e plasma
- Il plasma contiene fibrinogeno? Ed il siero?
- Come si separa il siero dal sangue?
- Qual è il volume totale del sangue (volemia) nel corpo umano?
- Da cosa viene prodotto il sangue nel corpo umano?
- Quanti litri di sangue abbiamo nel corpo?
- Quanto sangue si può donare in una sola volta?
- Ogni quanto tempo si può donare il sangue
- Quanto tempo serve per reintegrare il sangue dopo una donazione?
- Donare sangue: come fare con mestruazioni, pillola o gravidanza
- Condizioni e preparazione per donare il sangue: tutte le informazioni
- Quanto sangue possiamo perdere prima di morire dissanguati?
- Fibrinogeno: cos’è, a che serve, quali sono i suoi valori normali?
- Fibrinogeno alto o basso: valori normali ed interpretazione
- Fibrinogeno alto o basso in gravidanza: quando preoccuparsi?
- Proteggere la pelle dal freddo e prevenirne l’invecchiamento: l’importanza degli integratori di vitamine
- Hai dolori mestruali insopportabili? ti consiglio 10 formidabili rimedi naturali per alleviarli
- Dismenorrea: quando le mestruazioni sono dolorose
- Il ciclo influenza le prestazioni in palestra: il periodo migliore per allenarsi e gli esercizi da fare durante le mestruazioni
- Come alleviare i sintomi della Sindrome pre-mestruale?
- Farmaci per curare le mestruazioni dolorose e terapia non farmacologica
- Perché viene la diarrea prima e durante il ciclo mestruale e cure
- A che serve la vitamina B12? L’importanza in gravidanza e allattamento
- Assumi abbastanza vitamina D? I sintomi che indicano la sua carenza e i cibi che ne contengono in abbondanza
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Reddit, su Tumblr e su Pinterest, grazie!
Condividi questo articolo:
 La risposta immunitaria è una forma di difesa dell’organismo verso cellule o sostanze non self (estranee all’organismo) o comunque ritenute potenzialmente dannose per l’organismo. La risposta immunitaria può essere specifica (o adattativa) o aspecifica (innata). La risposta immunitaria specifica può essere ulteriormente distinta in due tipi: umorale o cellulo-mediata.
La risposta immunitaria è una forma di difesa dell’organismo verso cellule o sostanze non self (estranee all’organismo) o comunque ritenute potenzialmente dannose per l’organismo. La risposta immunitaria può essere specifica (o adattativa) o aspecifica (innata). La risposta immunitaria specifica può essere ulteriormente distinta in due tipi: umorale o cellulo-mediata.
 L’endocardite batterica è una infezione delle strutture interne del cuore o delle grosse arterie causata “dall’impianto” di batteri o, più raramente, funghi. Il passaggio nel sangue dei germi può essere provocato da focolai di infezione ovunque situati, da interventi chirurgici, da procedure ostetrico-ginecologiche e da manovre strumentali capaci di provocare sanguinamento particolarmente se eseguite su territori abitulmente ricchi di flora batterica come il cavo orale, le vie genito-urinarie, l’apparato respiratorio superiore o l’apparato gastrointestinale.
L’endocardite batterica è una infezione delle strutture interne del cuore o delle grosse arterie causata “dall’impianto” di batteri o, più raramente, funghi. Il passaggio nel sangue dei germi può essere provocato da focolai di infezione ovunque situati, da interventi chirurgici, da procedure ostetrico-ginecologiche e da manovre strumentali capaci di provocare sanguinamento particolarmente se eseguite su territori abitulmente ricchi di flora batterica come il cavo orale, le vie genito-urinarie, l’apparato respiratorio superiore o l’apparato gastrointestinale. L’albumina è una proteina del plasma, prodotta dalle cellule epatiche. È contenuta anche nel latte e nell’albume dell’uovo, da cui prende il nome. Ha un elevato peso molecolare e costituisce circa il 60% di tutte le proteine plasmatiche.
L’albumina è una proteina del plasma, prodotta dalle cellule epatiche. È contenuta anche nel latte e nell’albume dell’uovo, da cui prende il nome. Ha un elevato peso molecolare e costituisce circa il 60% di tutte le proteine plasmatiche.
 In un virus il càpside (o capsìde, dal latino capsa, involucro) è la struttura proteica che racchiude l’acido nucleico del virus e lo protegge dall’ambiente esterno. Sulla superficie dei capsidi a simmetria icosaedrica si osservano diverse subunità morfologiche dette capsomeri. Anche se il termine capside indica solamente il rivestimento proteico del virus, spesso viene utilizzato come sinonimo di nucleocapside, che rappresenta invece il capside e il genoma virale contenuto al suo interno. Osservati al microscopio elettronico a scansione, la maggior parte dei capsidi appaiono vagamente sferici. In realtà essi presentano una simmetria icosaedrica (ad esempio il virus HIV). Altri capsidi appaiono filamentosi e sono detti a simmetria elicoidale (ad esempio il virus della rabbia). Esistono anche diversi capsidi per i quali non è possibile identificare una precisa simmetria (si parla in questo terzo caso di simmetria complessa).
In un virus il càpside (o capsìde, dal latino capsa, involucro) è la struttura proteica che racchiude l’acido nucleico del virus e lo protegge dall’ambiente esterno. Sulla superficie dei capsidi a simmetria icosaedrica si osservano diverse subunità morfologiche dette capsomeri. Anche se il termine capside indica solamente il rivestimento proteico del virus, spesso viene utilizzato come sinonimo di nucleocapside, che rappresenta invece il capside e il genoma virale contenuto al suo interno. Osservati al microscopio elettronico a scansione, la maggior parte dei capsidi appaiono vagamente sferici. In realtà essi presentano una simmetria icosaedrica (ad esempio il virus HIV). Altri capsidi appaiono filamentosi e sono detti a simmetria elicoidale (ad esempio il virus della rabbia). Esistono anche diversi capsidi per i quali non è possibile identificare una precisa simmetria (si parla in questo terzo caso di simmetria complessa). La presenza di emoglobina nelle urine, definita dal termine medico emoglobinuria, si verifica quando si riscontra la presenza di emoglobina (Hb) nelle urine. L’emoglobina è una proteina solubile e di colore rosso presente nei globuli rossi per i quali svolge la funzione vitale di trasporto dell’ossigeno molecolare (per approfondire, leggi:
La presenza di emoglobina nelle urine, definita dal termine medico emoglobinuria, si verifica quando si riscontra la presenza di emoglobina (Hb) nelle urine. L’emoglobina è una proteina solubile e di colore rosso presente nei globuli rossi per i quali svolge la funzione vitale di trasporto dell’ossigeno molecolare (per approfondire, leggi: 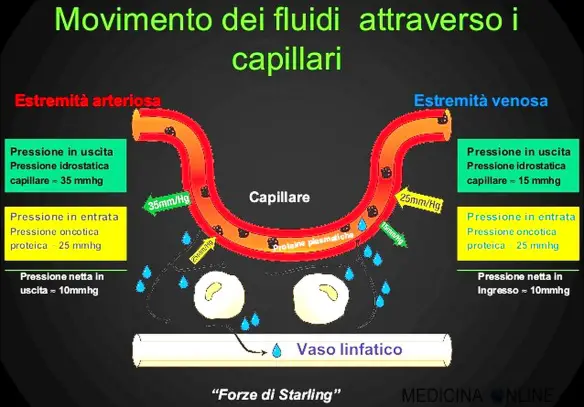 La pressione idrostatica è la forza esercitata da un fluido in quiete sull’unità di superficie con cui è a contatto normalmente a essa. Il valore di questa pressione dipende esclusivamente dalla densità del fluido e dall’affondamento del punto considerato dal pelo libero o, in linea più generale, dal piano dei carichi idrostatici.
La pressione idrostatica è la forza esercitata da un fluido in quiete sull’unità di superficie con cui è a contatto normalmente a essa. Il valore di questa pressione dipende esclusivamente dalla densità del fluido e dall’affondamento del punto considerato dal pelo libero o, in linea più generale, dal piano dei carichi idrostatici. La tubercolosi (TBC) può infettare qualsiasi parte del corpo, ma più comunemente colpisce i polmoni, prendendo il nome di tubercolosi polmonare. La tubercolosi extrapolmonare si verifica quando vi è un’infezione all’esterno dei polmoni. La TBC extrapolmonare può coesistere con la TBC polmonare. Sintomi sistemici includono febbre, brividi, sudorazione notturna, perdita di appetito, perdita di peso, pallore, e una tendenza ad affaticarsi molto facilmente (astenia). In caso di infezioni ai reni è possibile che si verifichi anemia normocitica e normocromica per carenza di produzione di eritropoietina da parte dei reni.
La tubercolosi (TBC) può infettare qualsiasi parte del corpo, ma più comunemente colpisce i polmoni, prendendo il nome di tubercolosi polmonare. La tubercolosi extrapolmonare si verifica quando vi è un’infezione all’esterno dei polmoni. La TBC extrapolmonare può coesistere con la TBC polmonare. Sintomi sistemici includono febbre, brividi, sudorazione notturna, perdita di appetito, perdita di peso, pallore, e una tendenza ad affaticarsi molto facilmente (astenia). In caso di infezioni ai reni è possibile che si verifichi anemia normocitica e normocromica per carenza di produzione di eritropoietina da parte dei reni.