 La gastrite cronica è uno stato infiammatorio cronico della mucosa gastrica che di solito non guarisce spontaneamente, ma tende a persistere nel tempo. L’evoluzione naturale della malattia porta a una graduale distruzione delle ghiandole dello stomaco con sviluppo di atrofia della mucosa (evoluzione da gastrite cronica superficiale a gastrite cronica atrofica) e comparsa di metaplasia intestinale, cioè sostituzione di cellule dello stomaco con cellule dell’intestino. La comparsa di un sottotipo di metaplasia intestinale (tipo III) è considerata una lesione precancerosa.
La gastrite cronica è uno stato infiammatorio cronico della mucosa gastrica che di solito non guarisce spontaneamente, ma tende a persistere nel tempo. L’evoluzione naturale della malattia porta a una graduale distruzione delle ghiandole dello stomaco con sviluppo di atrofia della mucosa (evoluzione da gastrite cronica superficiale a gastrite cronica atrofica) e comparsa di metaplasia intestinale, cioè sostituzione di cellule dello stomaco con cellule dell’intestino. La comparsa di un sottotipo di metaplasia intestinale (tipo III) è considerata una lesione precancerosa.
Nella maggior parte dei casi l’agente eziologico che induce la gastrite e ne determina nel tempo l’evoluzione è l’Helicobacter pylori.
COME SI RICONOSCE?
La gastrite cronica, l’atrofia ghiandolare e la metaplasia intestinale nella maggior parte dei soggetti non determinano una sintomatologia specifica e, seppure gli studi hanno dimostrato che l’Helicobacter pylori produce un danno cronico alla mucosa gastrica, non è invece dimostrata la relazione tra gastrite e sintomatologia del paziente. Generalmente i sintomi sono quelli della dispepsia funzionale: dolore epigastrico correlato ai pasti o presente a digiuno, pesantezza dopo i pasti e digestione difficile, sazietà precoce, meteorismo. L’ulcera gastrica (non quella duodenale) si sviluppa sempre in un contesto di gastrite atrofica, per cui la sintomatologia prevalente può essere quella connessa a questa lesione. In molti casi, comunque, non esiste una sintomatologia.
La diagnosi può essere fatta solo attraverso lo studio istologico della mucosa gastrica, che viene effettuato su biopsie prelevate endoscopicamente. L’esofagogastroduodenoscopia è, quindi, l’esame necessario da effettuare, sia per diagnosticare la gastrite sia per controllare nel tempo la sua evoluzione.
Leggi anche:
- Breath test Helicobacter: come funziona, come si fa e valori
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
COME SI CURA?
La terapia può essere sintomatica o eziologica. La terapia sintomatica si avvale dell’uso di farmaci procinetici, antiacidi o antisecretivi, protettori della mucosa gastrica; la terapia eziologia consiste nell’eradicazione dell’infezione da Helicobacter pylori che determina, oltre alla scomparsa del batterio stesso, la risoluzione della gastrite con scomparsa delle cellule infiammatorie dalla mucosa dello stomaco, ma non sempre riesce a eliminare i sintomi. L’eradicazione dell’infezione sembra comunque essere in grado di interrompere la storia naturale della gastrite, nella sua evoluzione verso lesioni precancerose.
Leggi anche:
- Bruciore retrosternale (pirosi): cause, sintomi, diagnosi, terapie, rischi
- Sensazione di nodo alla gola in medicina: cause, sintomi, diagnosi, cure
- Gastrite ipertrofica gigante (malattia di Ménétrier): cause, sintomi, diagnosi, cure
- Malattia di Cronkhite-Canada: cause, sintomi, diagnosi, terapia
- Gastrite acuta e cronica: cause, fattori di rischio, sintomi, segni, complicanze
- Gastrite acuta e cronica: esami, diagnosi, terapia, consigli, dieta, cibi da evitare
- Manometria esofagea: preparazione, esecuzione, rischi, prezzo
- Manometria esofagea 24H: cos’è, a che serve, quando è necessaria
- Manometria esofagea ad alta risoluzione (HRM): cos’è, a che serve, quando è necessaria
- pH-metria esofagea e gastrica: preparazione, esecuzione, rischi, prezzo
- Apparato digerente: cos’è, com’è fatto, a che serve e come funziona?
- Stomaco: anatomia e funzioni in sintesi
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- Colangiopancreatografia retrograda (ERCP): cos’è, preparazione, è dolorosa o pericolosa?
- Differenza tra ulcera ed erosione con esempi
- Ulcera a stomaco, intestinale, da stress, perforante e sanguinante
- Differenza tra ulcera e piaga da decubito
- Differenza tra ulcera venosa e arteriosa
- Legatura/sclerosi delle varici esofagee: perché si esegue, quali sono i rischi?
- Cirrosi epatica e fegato: sintomi, dieta, diagnosi, terapia e prevenzione
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- Epatiti croniche: cosa sono, sintomi, diagnosi e cura
- Polipi intestinali e polipectomia: come si esegue, biopsia e pericoli
- Differenza tra polipi e diverticoli: sintomi comuni e diversi
- Differenza tra diverticolite e diverticolosi
- Diverticolite e diverticolosi: sintomi, diagnosi e trattamento
- Sangue occulto nelle feci: come interpretare il risultato dell’esame
- Sangue occulto nelle feci: da cosa dipende e come si cura
- Vomitare sangue ed ematemesi: cos’è, cosa fare, cause e terapie
- Da cosa viene causata l’ulcera allo stomaco?
- Acido cloridrico e succo gastrico dello stomaco: di cosa è fatto ed a che serve
- Meccanismi e controllo della secrezione acida dello stomaco
- Dispepsia: cos’è, sintomi, come si fa la diagnosi e terapia
- Incontinenza fecale primitiva e secondaria: cos’è e come si cura
- Infezione da Helicobacter Pylori: cosa causa, come si riconosce e cura
- Le 5 cose da fare a stomaco vuoto, secondo la scienza
- Stomaco: come fa a digerire il cibo che mangi ed a dirti che sei “pieno”
- Come vincere l’ansia per evitare di mangiare fuori pasto
- Eliminare la tensione nervosa allo stomaco con i rimedi naturali
- Acidità di stomaco in gravidanza: farmaci, cibi e rimedi naturali
- Reflusso gastroesofageo: sintomi, diagnosi e cura
- Reflusso gastroesofageo: terapia farmacologica e chirurgica
- La dieta per prevenire l’ernia iatale ed evitare il reflusso gastroesofageo
- Cosa succede al tuo corpo quando smetti di mangiare pasta e pane
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Dieta e reflusso gastroesofageo
- Acidità di stomaco e bruciore: tutti i farmaci antiacidi
- Bruciore di stomaco: cosa mangiare, come dormire e rimedi naturali
- Quanto peso perdiamo ogni volta che andiamo in bagno?
- Ritirato in tutta Italia il famoso farmaco anti reflusso: ecco i lotti interessati
- Ma perché non riesco a dimagrire? I nove errori tipici di chi è a dieta
- Dimagrire riducendo le dimensioni dello stomaco senza chirurgia e bendaggio gastrico
- Zucchero: il killer del terzo millennio. Ecco i cibi insospettabili dove si nasconde
- Glucomannano per dimagrire: nel tuo stomaco aumenta di 100 volte il proprio volume, ti sazia e ti impedisce di mangiare troppo
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Esofago: anatomia e funzioni in sintesi
- Esofago e trachea: zona, anatomia, rapporti e differenze
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Esofago di Barrett: sintomi iniziali, diagnosi, terapia, dieta e chirurgia
- Perché viene la diarrea in gravidanza? Fa male al bambino? Cure e rimedi
- Differenza tra metaplasia, displasia e neoplasia con esempi
- Differenza tra disfagia ed odinofagia: cause comuni e diverse
- Differenza tra disfagia orofaringea ed esofagea: sintomi comuni e diversi
- Differenza tra disfagia di tipo ostruttivo e di tipo motorio
- Differenza tra disfagia ostruttiva ed occlusione intestinale
- Differenze tra ileo meccanico ed ileo paralitico
- Differenza tra disfagia ai liquidi e ai solidi
- Cistifellea: cos’è, a cosa serve e dove si trova
- Bile: dove si trova, a che serve e da cosa è composta?
- Dotto epatico comune, cistico e coledoco: anatomia del sistema biliare
- Duodeno: anatomia e funzioni in sintesi
- Pancreas: anatomia e funzioni in sintesi
- Differenza tra intestino tenue e crasso
- Differenza tra laringe, faringe e trachea
- Trachea: anatomia e funzioni in sintesi
- Quanto è lungo l’intestino in adulto e neonato (tenue e crasso)
- Stitichezza acuta e cronica: tipi, cause, trattamenti medici e rimedi
- Differenza tra stipsi, stitichezza e costipazione
- Stitichezza o stipsi acuta e cronica: terapie farmacologiche
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra occlusione e subocclusione
- Si può vivere senza bere acqua? Per quanto tempo?
- Si può vivere senza mangiare cibo? Per quanto tempo?
- Si può vivere senza respirare aria? Quanto può durare una apnea?
- Differenza tra emorroidi e ragadi
- Differenza tra emorroidi interne ed esterne
- Differenza tra emorroidi e fistole
- Differenza tra emorroidi e tumore
- Gli alimenti più lassativi: addio stitichezza!
- Feci dalla bocca: il vomito fecaloide
- Riconoscere i differenti tipi di vomito a seconda del colore
- Vomito: le cause più frequenti
- Vomito: rimedi naturali e cure farmacologiche (farmaci anti-emetici)
- Differenza tra vomito e rigurgito nel neonato
- Cibi che macchiano i denti: quali evitare ed i consigli per mantenerli bianchi
- Feci nere e melena: cause e cure in adulti e neonati
- Differenze tra morbo di Crohn e colite ulcerosa: sintomi comuni e diversi
- Sindrome dell’intestino irritabile: sintomi, dieta e cibi da evitare
- Mal di pancia e di stomaco: da cosa può dipendere e quali sono le cure
- Mal di pancia forte: quando chiamare il medico?
- Feci del neonato verdi, gialle, con muco, schiumose: cosa fare?
- Meconio, transizione e svezzamento: feci diverse nel neonato
- Differenza tra feci del neonato allattato al seno o con latte artificiale
- È normale che il mio bambino non emetta feci ogni giorno?
- Quante volte al giorno va cambiato il pannolino in neonati e bimbi?
- Feci galleggianti e maleodoranti: cause e quando chiamare il medico
- Colore delle feci: normale e patologico
- Feci pastose e maleodoranti: malassorbimento e cattiva digestione
- Carboidrati, proteine e grassi: come vengono assorbiti nell’intestino?
- Differenza tra colite ulcerosa, muco-membranosa, da fermentazione e da putrefazione
- Alimentazione e disfagia nel paziente con morbo di Parkinson
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Differenza tra metaplasia, displasia e neoplasia con esempi
- Differenza tra adenocarcinoma e carcinoma con esempi
- Differenza tra cancro e carcinoma con esempi
- Stomie: cosa sono, a che servono, quanti tipi esistono?
- Acalasia esofagea: cause, sintomi, cure e prevenzione
- Tumore del colon retto: sintomi iniziali, tardivi e ritardo nella diagnosi
- Colonscopia: cos’è, quando si fa, preparazione e rischi
- Colonscopia tradizionale o colonscopia virtuale?
- Colonscopia: rischi, effetti collaterali e complicanze
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!

 La neurite ottica è una patologia del nervo ottico che comprende quadri clinici simili a livello di segni e sintomi, ma molto diversi come eziologia. Non sempre, infatti, le cause di questa malattia oculare sono di natura infiammatoria, ma anche demielinizzante, degenerativa o tossica. Nei pazienti ultracinquantenni si presenta spesso come neuropatia ottica ischemica, nella forma arteritica o non arteritica: queste due forme si differenziano tra loro principalmente per i valori della VES che, nel primo caso, risultano molto più elevati. Sia la forma arteritica che quella non arteritica sono caratterizzate da una perdita della visione repentina e, purtroppo, spesso molto invalidante. Inoltre, nella forma arteritica spesso possono coesistere sintomi come mal di testa, fastidio o dolore del cuoio capelluto, dolore alla masticazione o alle articolazioni, assieme a segni come la palpabilità dell’arteria temporale.
La neurite ottica è una patologia del nervo ottico che comprende quadri clinici simili a livello di segni e sintomi, ma molto diversi come eziologia. Non sempre, infatti, le cause di questa malattia oculare sono di natura infiammatoria, ma anche demielinizzante, degenerativa o tossica. Nei pazienti ultracinquantenni si presenta spesso come neuropatia ottica ischemica, nella forma arteritica o non arteritica: queste due forme si differenziano tra loro principalmente per i valori della VES che, nel primo caso, risultano molto più elevati. Sia la forma arteritica che quella non arteritica sono caratterizzate da una perdita della visione repentina e, purtroppo, spesso molto invalidante. Inoltre, nella forma arteritica spesso possono coesistere sintomi come mal di testa, fastidio o dolore del cuoio capelluto, dolore alla masticazione o alle articolazioni, assieme a segni come la palpabilità dell’arteria temporale. Con il termine “ipossia” (in inglese “hypoxia”) si intende una condizione patologica determinata da una carenza di ossigeno nei tessuti. La carenza di ossigeno può essere:
Con il termine “ipossia” (in inglese “hypoxia”) si intende una condizione patologica determinata da una carenza di ossigeno nei tessuti. La carenza di ossigeno può essere: L’ustione è una lesione dei tessuti tegumentari (pelle ed annessi cutanei) provocata dall’azione di calore, sostanze chimiche, corrente elettrica o radiazioni. Possono essere di varia entità secondo l’intensità della temperatura, la durata del contatto e lo stato fisico della sostanza ustionante (solida, liquida o gassosa); in relazione alla gravità vengono distinte in primo, secondo,terzo e quarto grado.
L’ustione è una lesione dei tessuti tegumentari (pelle ed annessi cutanei) provocata dall’azione di calore, sostanze chimiche, corrente elettrica o radiazioni. Possono essere di varia entità secondo l’intensità della temperatura, la durata del contatto e lo stato fisico della sostanza ustionante (solida, liquida o gassosa); in relazione alla gravità vengono distinte in primo, secondo,terzo e quarto grado. Un team di psichiatri americani ha recentemente pubblicato uno studio su JAMA (Hirschtritt et al. 2017) che ha esaminato i lavori scientifici, pubblicati negli ultimi cinque anni, riguardanti il trattamento del disturbo ossessivo compulsivo.
Un team di psichiatri americani ha recentemente pubblicato uno studio su JAMA (Hirschtritt et al. 2017) che ha esaminato i lavori scientifici, pubblicati negli ultimi cinque anni, riguardanti il trattamento del disturbo ossessivo compulsivo. Con il termine “picacismo” (o “allotriofagia“, in inglese “pica disorder“) si intende in campo psichiatrico un disturbo del comportamento alimentare caratterizzato dall’ingestione continuata nel tempo di sostanze non nutritive come ad esempio:
Con il termine “picacismo” (o “allotriofagia“, in inglese “pica disorder“) si intende in campo psichiatrico un disturbo del comportamento alimentare caratterizzato dall’ingestione continuata nel tempo di sostanze non nutritive come ad esempio: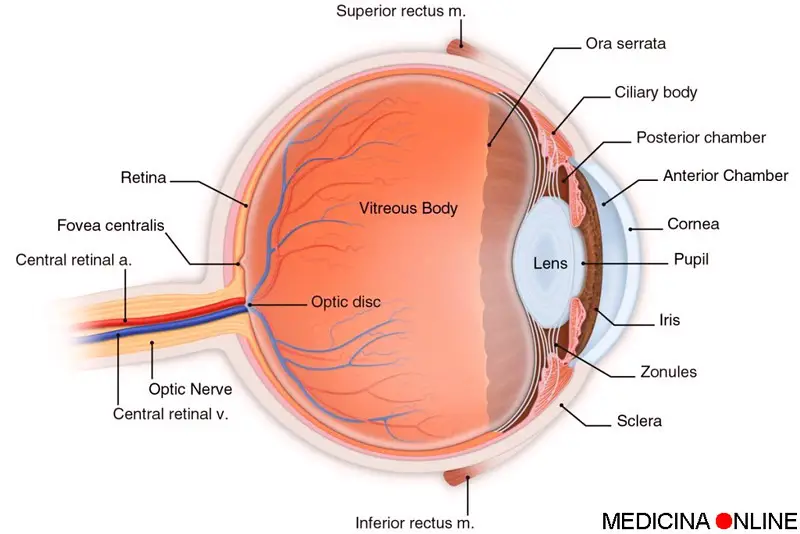 La maculopatia, o degenerazione maculare, è un termine che racchiude diverse patologie degenerative che danneggiano progressivamente la macula, cioè la zona più ricca di fotorecettori che si trova al centro della retina e che permette di distinguere i dettagli più fini delle immagini. Le parti più esterne della retina ci permettono invece di vedere tutto ciò che si trova intorno al punto che stiamo fissando. Per questo motivo, anche nei casi più gravi, la degenerazione maculare non provoca cecità totale perché la visione periferica e laterale viene conservata. La maculopatia può essere principalmente di due tipi: “secco” od “umido”.
La maculopatia, o degenerazione maculare, è un termine che racchiude diverse patologie degenerative che danneggiano progressivamente la macula, cioè la zona più ricca di fotorecettori che si trova al centro della retina e che permette di distinguere i dettagli più fini delle immagini. Le parti più esterne della retina ci permettono invece di vedere tutto ciò che si trova intorno al punto che stiamo fissando. Per questo motivo, anche nei casi più gravi, la degenerazione maculare non provoca cecità totale perché la visione periferica e laterale viene conservata. La maculopatia può essere principalmente di due tipi: “secco” od “umido”. W.P. Inman Balis: Prego perché tu stia bene. Prego di essere nei tuoi pensieri. Sei l’unica cosa che mi impedisce di scivolare in un abisso di oscurità.
W.P. Inman Balis: Prego perché tu stia bene. Prego di essere nei tuoi pensieri. Sei l’unica cosa che mi impedisce di scivolare in un abisso di oscurità.