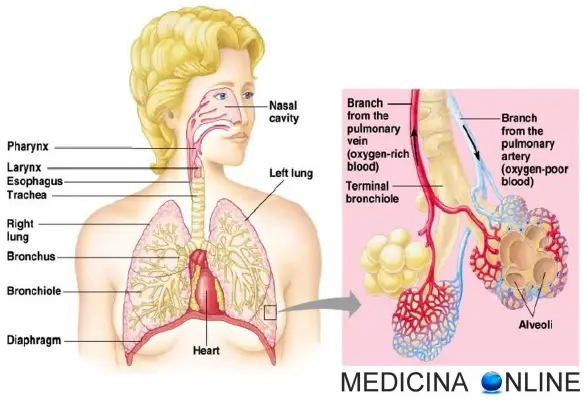
 Introduzione
Introduzione
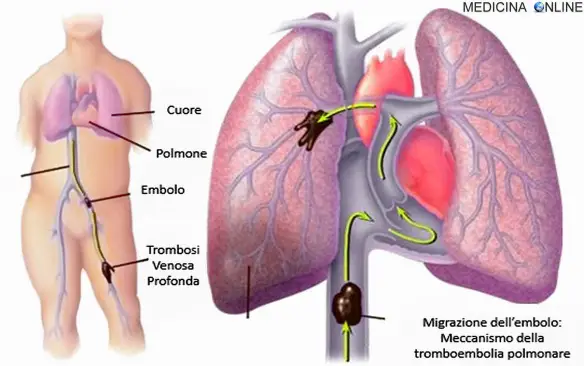
L’embolia polmonare (EP) è l’ostruzione acuta (completa o parziale) di uno o più rami dell’arteria polmonare, da parte di materiale embolico proveniente dalla circolazione venosa sistemica. Se tale ostruzione è causata da materiale trombotico viene definita più precisamente col termine tromboembolia polmonare (TEP). Nel 95% dei casi, gli emboli partono da una trombosi venosa profonda (TVP) degli arti inferiori (un coagulo di sangue nelle vene profonde delle gambe o bacino), nella restante parte dei casi da una TVP degli arti superiori (più spesso da interessamento della vena succlavia al livello del distretto toracico), oppure sono costituiti da materiale non trombotico (gas, liquidi, grasso). L’ostruzione del flusso sanguigno attraverso i polmoni e la pressione risultante sul ventricolo destro del cuore sono le cause che portano ai sintomi e segni dell’embolia polmonare. Il rischio di sviluppare questa situazione può aumentare in alcune circostanze, come ad esempio la presenza di un tumore, l’allettamento prolungato (cioè la “costrizione a stare a letto” per lunghi periodi, come avviene nei pazienti politraumatizzati, quelli con paralisi o con deficit di mobilità, gli anziani), un recente intervento chirurgico o una frattura di femore.
I sintomi di embolia polmonare comprendono difficoltà respiratorie, dolore al torace durante l’inspirazione e palpitazioni. I segni clinici includono bassa saturazione di ossigeno nel sangue e cianosi, respirazione rapida e tachicardia. I casi più gravi possono portare al collasso, bassa pressione sanguigna e alla morte improvvisa.
La diagnosi si basa sui segni clinici in combinazione con i test di laboratorio (test del D-dimero) e studi di imaging biomedico, solitamente angiografia polmonare realizzata con tomografia computerizzata o scintigrafia polmonare.
Il trattamento in genere avviene con la somministrazione di farmaci anticoagulanti, come eparina e coumadin. I casi più gravi richiedono l’effettuazione di una procedura di trombolisi farmacologica o un intervento chirurgico di trombectomia polmonare.
Se non trattata tempestivamente, l’embolia polmonare è potenzialmente mortale.
Embolia polmonare massiva: definizione
Si parla di “embolia polmonare massiva” quando vi è coinvolgimento di almeno due rami lobari o del 50% della circolazione polmonare.
Epidemiologia
Negli Stati Uniti ogni anno si registrano più di 0,6 milioni di casi di embolia polmonare. Essa è causa del decesso di un numero di pazienti che varia dai 50.000 ai 200.000. Il rischio in coloro che sono ricoverati in ospedale è di circa l’1%. Il tasso di mortalità per embolia polmonare è sceso dal 6% al 2% nel corso degli ultimi 25 anni (al 2014) negli Stati Uniti. Le dimensioni epidemiologiche del problema embolia polmonare non si presentano in modo univoco in Italia, con un’incidenza che varia dai 30 casi/100.000 abitanti/anno dei dati ISTAT dai 250 casi/anno calcolati dal gruppo del Centro di Pisa su una popolazione di 250.000 abitanti.
Cause
L’ostruzione completa o parziale di uno o più rami dell’arteria polmonare che caratterizza un’embolia polmonare, è causata da materiale embolico proveniente dalla circolazione venosa sistemica che rimane bloccato nell’arteria polmonare. L’embolo può essere di varie tipologie:
- solido (principalmente ha origine da un trombo posto distalmente nella circolazione);
- liquido (ad esempio liquido amniotico durante il parto, o in seguito a frattura di un osso il midollo osseo può entrare nel circolo sanguigno);
- gassoso (attività subacquea, ferite penetranti del collo).
Nella maggioranza dei casi l’embolo causa di una embolia polmonare ha origine da una trombosi venosa profonda (TVP) posta nel territorio della vena cava inferiore (arto inferiore), o – molto più raramente – da un trombo in atrio sinistro in concomitanza di una pervietà del forame atriale. Le cause di formazione del trombo in vena sono riassunte dalla cosiddetta triade di Virchow (vedi paragrafo successivo):
- ipercoagulabilità del sangue;
- lesione parietale del vaso sanguigno;
- stasi venosa.
Leggi anche:
Fattori di rischio della trombosi venosa profonda
I fattori di rischio per EP si dividono in congeniti e acquisiti:
- Congeniti: mutazione del fattore V di Leiden, mutazione del gene della protrombina, deficit di Antitrombina III, di proteina C o di proteina S.
- Acquisiti: età avanzata, fumo, obesità, neoplasie attive, sindrome da anticorpi antifosfolipidi, iperomocisteinemia, pillola anticoncezionale o terapia ormonale sostitutiva, aterosclerosi, anamnesi familiare o patologica remota positiva per VTE, traumi, interventi chirurgici o ospedalizzazioni recenti, infezioni acute, recenti lunghi viaggi aerei, pacemaker, defibrillatori intracardiaci o cateteri venosi.
Tutti questi stati soddisfano almeno uno dei parametri di Virchow, che li aveva evidenziati già nel XIX secolo. Come già prima anticipato, sebbene i tromboemboli possano formarsi quasi ubiquitariamente nell’apparato cardiocircolatorio, circa il 95% di essi origina a livello delle vene profonde degli arti inferiori (trombosi venosa profonda o TVP); il rischio embolico aumenta se la trombosi si verifica nelle vene poste al di sopra del ginocchio. Per tali motivi, tutti i fattori di rischio e le cause per la trombosi venosa profonda diventano a loro volta potenziali fattori di rischio e cause per la tromboembolia polmonare. Tra le cause e fattori di rischio per la TVP e le sue complicanze, ricordiamo:
- Triade di Virchow: stasi venosa, ipercoagulabilità e cambiamenti nel rivestimento endoteliale dei vasi sanguigni (come il danno fisico o l’attivazione endoteliale), contribuiscono alla trombosi venosa profonda e sono utilizzati per spiegare la sua formazione;
- familiarità: soggetti con parenti che soffrono di TVP o embolia polmonare, hanno rischio maggiore di sviluppare TVP;
- traumi, specie agli arti inferiori, specie in caso di frattura ossea;
- recente intervento chirurgico, specie in caso di frattura di femore negli anziani e inserimento di protesi dell’anca;
- alterazioni congenite della coagulazione: come il deficit di antitrombina III, di proteina C o di proteina S, di Fattore V Lieden, di Fattore II;
- sesso femminile: le donne sono statisticamente più colpite rispetto agli uomini;
- età: la TVP è più frequente dopo i 50 anni;
- gruppo sanguigno: la TVP è più frequente nei soggetti con gruppo sanguigno A e più rara nei soggetti con gruppo sanguigno 0;
- sovrappeso e l’obesità (specie di secondo e terzo grado): avere una percentuale di massa grassa maggiore del normale è un fattore di rischio per la TVP;
- vita sedentaria;
- alterazioni del metabolismo lipidico come l’ipertrigliceridemia;
- allettamento prolungato: soggetti allettati o comunque immobilizzati per lunghi periodi (ad esempio a causa di paralisi o di intervento chirurgico) hanno un rischio più elevato di TVP;
- immobilità da seduti o in piedi per lunghi periodi, anche a causa del proprio lavoro (ad esempio tassisti, camionisti, baristi, chi viaggia spesso in aereo…);
- stagione: sembrerebbe che la TVP colpisca maggiormente in primavera e in autunno;
- contraccezione: l’uso dei contraccettivi orali può favorire le TVP;
- terapie basate sulla somministrazione di ormoni, come le “orali sostitutive” intraprese in menopausa;
- fumo di sigaretta;
- alcol;
- droghe;
- sport che prevedono un’eccessiva immobilità (canottaggio) o una repentina sollecitazione muscolare (tennis, basket);
- trombofilia;
- gravidanza gemellare;
- parto cesareo recente;
- vene varicose;
- disidratazione;
- indossare vestiti o scarpe troppo stretti, che impediscono una adeguata circolazione venosa;
- diabete;
- cardiopatie;
- ipertensione arteriosa.
Leggi anche:
Segni e sintomi
Il sospetto clinico di embolia polmonare si basa sul riscontro di sintomi come dispnea ad insorgenza improvvisa, dolore toracico, sincope, tosse con emottisi e febbre sopra i 38 °C. Tra i segni più frequenti troviamo cianosi, turgore delle giugulari, tachicardia, polipnea e ipotensione che se grave può determinare shock cardiogeno. Una menzione particolare va ai segni e sintomi di TVP, ovvero edema e dolore agli arti inferiori specialmente alla palpazione, che peraltro non sono presenti in più del 30% dei pazienti con EP.
Esami di laboratorio e strumentali
La diagnosi si basa sull’anamnesi del paziente e sull’esame obiettivo, che fanno sorgere nel medico il dubbio di embolia polmonare. Tale dubbio viene confermato da una serie di analisi sia di laboratorio che diagnostica per immagini. Gli esami diagnostici principali sono rappresentati da:
- concentrazione plasmatica del d-dimero: è un prodotto di degradazione della fibrina ed è un indice del fatto che sta avvenendo la lisi di un trombo. Valori normali hanno un alto valore predittivo negativo (indicano cioè l’assenza di malattia). È un esame altamente sensibile (95%) ma scarsamente specifico (50%). Per approfondire: D-dimero alto in tumori, mestruazioni, gravidanza, infezioni
- emogasanalisi (EGA): permette di valutare in modo indiretto la quantità di polmone sottratto allo scambio gassoso, analizzando la pressione parziale di ossigeno e di anidride carbonica. Il quadro tipico è una ipossiemia ipocapnica; l’ipossiemia non è sempre presente nella EP e può, d’altra parte, essere presente in altre situazioni cliniche che possono simulare una EP. Per approfondire: Emogasanalisi arterioso procedura, interpretazione, è dolorosa;
- tomografia computerizzata (TC) spirale: La tomografia computerizzata (TC) spirale, che ha in parte sostituito l’angiografia tradizionale, permette la visualizzazione diretta dell’embolo dopo iniezione di mezzo di contrasto;
- radiografia del torace (RX): l’RX del torace è un esame di grande utilità soprattutto perché in molti casi permette di escludere rapidamente alcune delle condizioni morbose con cui si pone la diagnosi differenziale, tuttavia in circa il 50% dei casi dei pazienti con EP l’RX torace è negativa. Vengono considerati reperti classici la focale riduzione o scomparsa della trama vascolare (segno dell’ipoemia, segno di Westermark) così come un’opacità verso la periferia del polmone, a forma di cuneo (segno di Hampton);
- SPECT polmonare: la Scintigrafia ventilo-perfusoria permette di stabilire le aree ipoperfuse e di confrontarle con quelle ipoventilate;
- angiografia: l’angiografia polmonare è il gold standard nella diagnosi di EP. L’iniezione di mezzo di contrasto nell’arteria polmonare principale mediante cateterizzazione consente infatti la visualizzazione diretta dell’occlusione arteriosa responsabile delle manifestazioni cliniche;
- scintigrafia ventilo-perfusoria: è stata per molti anni l’esame fondamentale per la diagnosi di EP. Tale tecnica viene eseguita mediante somministrazione endovenosa di macroaggregati marcati e mediante inalazione di gas marcato, ciò consente di dimostrare la ventilazione delle aree non perfuse, ovvero il cosiddetto mismatch;
- ecocolordoppler degli arti inferiori: poiché molti dei pazienti con EP accertata ha una TVP prossimale, l’ecografia venosa con test di compressione ma soprattutto con tecnica ecodoppler è largamente utilizzata soprattutto nei pazienti con quadro scintigrafico polmonare non diagnostico;
- elettrocardiogramma (ECG): fornisce informazioni riguardo allo stato del ventricolo destro, il quale può andare incontro ad uno scompenso acuto a causa dell’ipertensione polmonare improvvisa. L’esecuzione dell’ECG nei pazienti con sospetta EP è utile per escludere la presenza di un infarto del miocardio. Nei pazienti con EP quest’esame strumentale è normale o mostra anomalie da sovraccarico acuto del ventricolo destro, descritte con la sigla S1Q3T3 (onda S profonda in D1, onda Q in D3 e onda T negativa in D3);
- ecocardiogramma: è un esame che permette di valutare la funzione ventricolare destra e che raramente consente la visualizzazione diretta dell’embolo, permette tuttavia la visualizzazione di segni indiretti di EP a livello ventricolare destro, quali dilatazione dello stesso, eventuale rigurgito tricuspidale, e soprattutto il cosiddetto “movimento paradosso del setto interventricolare”, ovvero uno spostamento del setto durante la sistole dal ventricolo destro verso il ventricolo sinistro.
Emogasanalisi
Leggi anche:
- Test della coagulazione PT, INR PTT, aPTT, TT: valori e significato
- Tempo di protrombina (PT): valori normali, INR alto, basso, cosa fare
- Tempo di tromboplastina parziale (PTT, aPTT): alto, basso, conseguenze
- Tempo di trombina (TT): valori normali, alto, basso, significato
- D-dimero alto in tumori, mestruazioni, gravidanza, infezioni
- Fibrina e fibrinogeno: valori, alto, basso e significato
Diagnosi differenziale
La presunzione di embolia si basa sul sospetto clinico, che deve poi essere confermato seguendo un corretto iter diagnostico per non portare a spreco di risorse o a rischi inutili per i pazienti.
I criteri di Wells
Per fare una corretta diagnosi è necessario scegliere per ogni paziente la giusta strategia che dovrebbe essere organizzata analizzando il rischio specifico di TEP di ogni singolo caso che può essere calcolato tramite il punteggio di Wells che divide i pazienti ad alta e a bassa probabilità a seconda del risultato ottenuto (se >7 si intende alta probabilità):
| criterio |
punteggio |
| Segni clinici di TVP |
+3 |
| Altre diagnosi differenziali meno probabili |
+3 |
| Frequenza cardiaca > 100 battiti/min |
+1,5 |
| Pregressa TVP o TEP |
+1,5 |
| Recente (4 settimane) intervento chirurgico, o immobilizzazione >3 giorni |
+1,5 |
| Neoplasia |
+1 |
| Emottisi |
+1 |
- Probabilità clinica
- <2 punti: bassa
- 2-6 punti: intermedia
- ≥6 punti: alta
- Percorso diagnostico
- Rischio basso → misurare il d-dimero. Se negativo si esclude la TEP, se positivo si procede con la TC spirale (o la scintigrafia polmonare perfusionale se ci sono controindicazioni) che confermerà o meno la patologia
- Rischio alto → eseguire TC spirale (o scintigrafia polmonare perfusionale).
Leggi anche:
Trattamento
Gli obiettivi della terapia sono fondamentalmente tre:
- assicurare le funzioni principali dell’organismo ovvero l’ossigenazione del sangue mediante ossigenoterapia e garantire normali livelli di pressione arteriosa mediante la somministrazione di liquidi e farmaci vasopressori per non aggravare l’eventuale insufficienza del cuore destro e mantenere una buona gittata del ventricolo destro;
- arrestare la formazione del coaugulo e prevenire eventuali recidive emboliche mediante somministrazione di anti-coaugulanti eparinici;
- lisare (cioè “distruggere”) il trombo mediante farmaci trombolitici in pazienti emodinamicamente non stabili per riguadagnare un’adeguata perfusione polmonare con miglioramento del rapporto ventilazione/perfusione la cui alterazione è causa dell’ipossiemia. La lisi del trombo diminuisce il sovraccarico ventricolare destro e migliora il ritorno sanguigno al ventricolo sinistro con miglioramento conseguente della gittata cardiaca e della situazione emodinamica.
I trombolitici sono farmaci in grado di lisare il trombo, tra questi si utilizzano attualmente urochinasi, streptochinasi oppure l’attivatore tissutale del plasminogeno (rt-PA). A causa dell’elevato rischio di emorragia tali farmaci sono usati solo in casi selezionati di pazienti emodinamicamente instabili.
Per arrestare l’ulteriore implementazione del coagulo si utilizza l’eparina in infusione continua (Bolo di 80 U/Kg subito, poi 18 U.I./kg/h di peso corporeo). L’eparina viene utilizzata da sola in pazienti emodinamicamente stabili oppure dopo la trombolisi negli altri pazienti (mantenendo il ptt ratio fra 1,5 e 2,3 volte la norma e controllando emoglobina e piastrine per verificare l’assenza di piastrinopenia eparinodipendente); questo fintanto che l’anticoagulante orale (warfarin) non faccia effetto (alcuni giorni perché l’INR sia nel range terapeutico: fra 2,5 e 3,5) per poi proseguire solo con quello sotto periodici controlli del medesimo parametro. Al posto dell’eparina normale è possibile utilizzare l’eparina a basso peso molecolare (LMWH) che ha come vantaggi il non modificare il ptt (quindi non richiede esami di controllo) e il poter essere somministrata sottocute (100U/kg). Questo a patto che il rischio emorragico non sia elevato e non ci sia insufficienza renale. In tali casi i controlli vanno comunque fatti e quindi si usa l’eparina standard. Il trattamento anticoagulante orale va proseguito per 3-6 mesi per evitare recidive. Altri provvedimenti terapeutici, importanti soprattutto in caso di controindicazioni ai farmaci sopraccitati, sono: i filtri cavali, supporti impiantabili che prevengono la migrazione di emboli verso il sistema arterioso polmonare, l’embolectomia chirurgica, il cui ruolo ha perso importanza con l’impiego dei trombolitici e la disostruzione transvenosa che permette di rimuovere il trombo per via endovascolare.
Prognosi e mortalità
Se non trattata tempestivamente, l’embolia polmonare è potenzialmente mortale. Si stima che circa il 10% dei pazienti con embolia polmonare muoia entro poche ore dall’esordio. Nella maggior parte dei pazienti che muore a causa di embolia polmonare acuta non si riesce a giungere a una diagnosi perché il paziente muore prima. I pazienti con malattia tromboembolica cronica rappresentano una minima, ma importante, parte dei pazienti con embolia polmonare che sopravvivono.
Ridurre la mortalità
Per ridurre la mortalità, gli obiettivi del personale sanitario includono:
- migliorare la frequenza della diagnosi (ad esempio inserendo l’embolia polmonare nella diagnosi differenziale quando i pazienti presentano sintomi o segni aspecifici ma compatibili);
- migliorare la rapidità della diagnosi
- anticipare il più possibile l’inizio della terapia;
- fornire la profilassi appropriata nei pazienti a rischio (ad esempio con farmaci e calza elastica).
La terapia anticoagulante riduce la frequenza delle recidive di embolia polmonare al 5% circa, e alcuni studi hanno scoperto che gli anticoagulanti riducono ancora di più questa percentuale di recidive.
Prevenzione dell’embolia polmonare e del tromboembolismo venoso acuto
Per prevenire una embolia polmonare, è necessario prevenire a monte la trombosi venosa profonda; la necessità di prevenzione dipende dai rischi del paziente. La prevenzione sarà tanto più necessaria quanto:
- il paziente abbia subito un intervento chirurgico maggiore e sia allettato;
- siano presenti condizioni di comorbilità e fattori di rischio, tra cui il cancro, l’obesità, il fumo di sigaretta, la sedentarietà, l’età avanzata (sopra i 60 anni), una degenza in ospedale superiore ai due giorni, il sesso maschile, la gravidanza e soprattutto i disturbi di ipercoagulabilità e di stasi venosa in particolare degli arti inferiori;
- precedente anamnesi di trombosi venosa profonda, embolia polmonare e qualsiasi altro evento ischemico-trombotico (infarto del miocardio, ictus cerebrale…).
I pazienti costretti a letto e quelli sottoposti a procedure chirurgiche, specialmente ortopediche (tipicamente frattura di anca e femore), possono trarne beneficio e la maggior parte di questi pazienti può essere individuata prima che il trombo si formi. Le misure preventive comprendono:
- basse dosi di eparina non frazionata;
- eparina a basso peso molecolare;
- warfarin;
- fondaparinux;
- anticoagulanti orali (ad esempio rivaroxaban, apixaban),
- dispositivi di compressione;
- calze elastiche compressive.
La scelta del farmaco o del dispositivo dipende da vari fattori, tra cui popolazione di pazienti, rischio percepito, controindicazioni (in particolare da valutare il rischio emorragico in caso di paziente con recente operazione chirurgica), costi relativi e facilità d’uso. Il punteggio di Caprini è comunemente utilizzato per la stratificazione del rischio di trombosi venosa profonda e la determinazione della necessità di una profilassi per trombosi venosa profonda in pazienti chirurgici.
Terapie farmacologiche per la prevenzione dell’embolia polmonare
La terapia farmacologica per prevenire la trombosi venosa profonda è generalmente iniziata dopo l’intervento chirurgico per aiutare a prevenire il sanguinamento intraoperatorio. Tuttavia, anche la profilassi preoperatoria è efficace. Nei pazienti di chirurgia generale si somministra eparina non frazionata a basse dosi in dosi di 5000 unità sottocute ogni 8-12 h per 7-10 giorni fino alla ripresa completa della deambulazione del paziente. I pazienti immobilizzati non sottoposti a intervento devono ricevere 5000 unità sottocute ogni 8-12 h fino a completa mobilizzazione. Il dosaggio di eparina a basso peso molecolare per profilassi di trombosi venosa profonda dipende dal farmaco specifico (enoxaparina, dalteparina, tinzaparina). Le eparine a basso peso molecolare sono efficaci almeno quanto una bassa dose di eparina non frazionata per prevenire trombosi venosa profonda ed embolia polmonare. Il fondaparinux 2,5 mg sottocute 1 volta/die è efficace quanto l’eparina a basso peso molecolare per la chirurgia ortopedica e in alcuni altri scenari. È un inibitore selettivo del fattore Xa. Il warfarin è solitamente efficace e sicuro alla dose di 2-5 mg per via orale 1 volta/die o a una dose adeguata per mantenere un rapporto internazionale normalizzato (INR) di 2-3 nei pazienti che hanno subito una sostituzione totale dell’anca o del ginocchio. Il rivaroxaban, un inibitore orale del fattore Xa, viene utilizzato per la prevenzione della trombosi venosa profonda acuta/embolia polmonare in pazienti sottoposti ad artoplastica totale di ginocchio o anca. La dose è 10 mg per via orale 1 volta/die. Il suo uso in altri pazienti (chirurgici e non) è attualmente sotto inchiesta. L’apixaban, un altro inibitore orale del fattore Xa, viene utilizzato anche per la prevenzione della trombosi venosa profonda acuta/embolia polmonare in pazienti sottoposti ad artoplastica totale di ginocchio o anca. La dose è di 2,5 mg per via orale 2 volte/die. Come il rivaroxaban il suo uso in altri tipi di pazienti è attualmente oggetto di studio.
Dispositivi profilattici per embolia polmonare
Filtri cavali, compressione pneumatica intermittente (anche noto come dispositivo di compressione sequenziale) e calze elastiche compressive graduate possono essere usati da soli o in combinazione con i farmaci per prevenire l’embolia polmonare. Se questi dispositivi sono usati da soli o in combinazione dipende dalla specifica indicazione. Un filtro cavale inferiore può aiutare a prevenire un’embolia polmonare in pazienti con trombosi venosa profonda delle gambe, ma il posizionamento del filtro cavale inferiore può generare complicanze a lungo termine. I benefici superano i rischi se si prevede un 2o episodio di embolia polmonare potenzialmente fatale; tuttavia sono disponibili pochi trial clinici. Un filtro è più chiaramente indicato nei pazienti che hanno:
- anamnesi di tromboendarterectomia polmonare;
- trombosi venosa profonda ricorrente (o embolia ricorrente) nonostante un’adeguata terapia anticoagulante;
- diagnosi certa di trombosi venosa profonda e controindicazioni alla terapia anticoagulante;
- funzione cardiopolmonare marginale.
Per approfondire:
Leggi anche:
- Perché la frattura di femore può portare alla morte del paziente?
- Ho dimenticato di assumere l’anticoagulante, cosa fare?
- Coumadin: quando si usa, dosaggio ed effetti collaterali (foglio illustrativo)
- Cardioaspirin 100mg: effetti indesiderati, a cosa serve, dosaggi (foglio illustrativo)
- Trombo: cause, classificazione, trombosi venose, arteriose e sistemiche
- Qual è la differenza tra arteria e vena?
- Embolia gassosa arteriosa da immersione: sintomi e cure
- Trombosi venosa profonda: cause, terapie, tempi di guarigione, rischi
- Flebite: cos’è, quando preoccuparsi, terapie, esercizi, è mortale?
- Flebotrombosi: cause, sintomi, rischi e trattamento
- Tromboflebite superficiale: significato, diagnosi, cure, rischi
- Differenza tra flebite, flebotrombosi, tromboflebite, trombosi venosa profonda
- Differenza tra trombosi arteriosa e venosa profonda e superficiale
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Bronchi polmonari: anatomia, posizione e funzioni in sintesi
- Bronchioli e ramificazioni dell’albero bronchiale: anatomia e funzioni
- Bronchioli terminali: anatomia, posizione e funzioni in sintesi
- Polmoni: differenza tra funzioni respiratorie e non respiratorie
- Surfattante, compliance polmonare, alveoli, composizione e funzioni
- Differenza tra vie aeree superiori ed inferiori
- Differenza tra pneumociti di tipo I e di tipo II
- Diramazioni delle vie aeree inferiori: spiegazione e schema
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Bronchiolite nei bambini: quando chiamare il medico?
- Bronchiolite nei bambini: qual è la migliore terapia?
- Drenaggio toracico (toracostomia): a che serve, quando si rimuove
- Valvola di Heimlich: com’è fatta, a che serve e come funziona
- Versamento pleurico, scompenso cardiaco, neoplastico, conseguenze
- Chilotorace: cause, sintomi e trattamento
- Empiema pleurico, subdurale, della colecisti: cause e cure
- Differenza tra empiema ed ascesso
- Emotorace (sangue nella cavità pleurica): sintomi, cause e cura
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Polmonite in bimbi ed adulti: quando chiamare subito il medico
- Polmonite in bimbi ed adulti: quando diventa davvero pericolosa
- Cos’è l’edema, come e perché si forma?
- Differenza tra edema infiammatorio, non infiammatorio, essudato, trasudato, idropisìa e idrope
- Anasarca, edema generalizzato, idropisìa: cause, sintomi e cure
- Idrope: cause, tipi e terapia
- Cos’è l’Idropisìa?
- Edema infiammatorio e vasi sanguigni nell’infiammazione
- Differenza tra toracentesi, paracentesi e rachicentesi
- Differenza tra acidosi ed alcalosi, metabolica e respiratoria
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Asma bronchiale: spirometria e diagnosi differenziale
- Esofago e trachea: zona, anatomia, rapporti e differenze
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Differenza tra BPCO ed asma: terapia e sintomi comuni e diversi
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Tumore al polmone in chi non fuma: da cosa viene causato?
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Tutti gli articoli sullo smettere di fumare
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- Alveoli polmonari: cosa sono e che funzioni svolgono?
- Enfisema polmonare: cure, complicazioni, quando chiamare il medico
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Che significa malattia autoimmune? Spiegazione ed esempi
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Polmoni: anatomia e funzioni in sintesi
- Differenza tra laringe, faringe e trachea
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Sangue dal naso (epistassi) in bambini e adulti: cause, rimedi naturali, cosa fare e cosa NON fare
- Differenza tra dispnea, apnea e tachipnea
- Differenza apnea statica, dinamica e profonda
- Differenza tra ipossiemia, ipossia ed anossia
- Differenza tra ipossiemia e ipercapnia
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Differenza tra costola incrinata e rotta
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola rotta (frattura costale): sintomi, diagnosi e terapia
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Muscoli respiratori volontari ed involontari
- Frattura costale multipla, volet costale e pneumotorace
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!
Condividi questo articolo:
 La tubercolosi (TBC) può infettare qualsiasi parte del corpo, ma più comunemente colpisce i polmoni, prendendo il nome di tubercolosi polmonare. La tubercolosi extrapolmonare si verifica quando vi è un’infezione all’esterno dei polmoni. La TBC extrapolmonare può coesistere con la TBC polmonare. Sintomi sistemici includono febbre, brividi, sudorazione notturna, perdita di appetito, perdita di peso, pallore, e una tendenza ad affaticarsi molto facilmente (astenia). In caso di infezioni ai reni è possibile che si verifichi anemia normocitica e normocromica per carenza di produzione di eritropoietina da parte dei reni.
La tubercolosi (TBC) può infettare qualsiasi parte del corpo, ma più comunemente colpisce i polmoni, prendendo il nome di tubercolosi polmonare. La tubercolosi extrapolmonare si verifica quando vi è un’infezione all’esterno dei polmoni. La TBC extrapolmonare può coesistere con la TBC polmonare. Sintomi sistemici includono febbre, brividi, sudorazione notturna, perdita di appetito, perdita di peso, pallore, e una tendenza ad affaticarsi molto facilmente (astenia). In caso di infezioni ai reni è possibile che si verifichi anemia normocitica e normocromica per carenza di produzione di eritropoietina da parte dei reni.
 Gli effetti sulla prestazione sportiva del fumo sono stati calcolati da uno studio pubblicato nel 1988 da Preventive Medicine. Gli scienziati non hanno dubbi: la resistenza alla corsa, ad esempio, è notevolmente inferiore nei fumatori rispetto ai non fumatori (per ogni sigaretta fumata il tempo per completare la corsa aumenta di 40 secondi, fumare 20 sigarette ogni giorno rende gli atleti più vecchi di 12 anni quanto a capacità atletiche). In altre parole, chi fuma e ha 30 anni corre come una persona che ne ha 42.
Gli effetti sulla prestazione sportiva del fumo sono stati calcolati da uno studio pubblicato nel 1988 da Preventive Medicine. Gli scienziati non hanno dubbi: la resistenza alla corsa, ad esempio, è notevolmente inferiore nei fumatori rispetto ai non fumatori (per ogni sigaretta fumata il tempo per completare la corsa aumenta di 40 secondi, fumare 20 sigarette ogni giorno rende gli atleti più vecchi di 12 anni quanto a capacità atletiche). In altre parole, chi fuma e ha 30 anni corre come una persona che ne ha 42.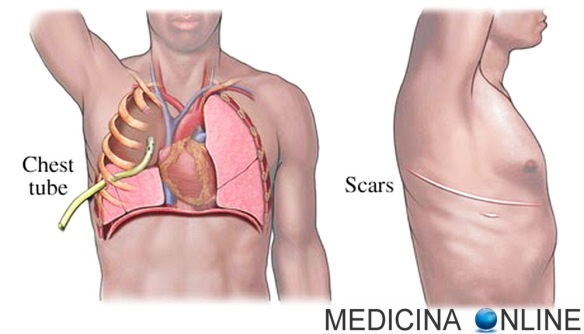 Un drenaggio toracico (tubo toracico o toracostomia o drenaggio intercostale) è un tubo flessibile di plastica che viene inserito attraverso il torace, lateralmente, nello spazio pleurico. Esso è utilizzato per rimuovere l’aria (pneumotorace) o liquido (versamento pleurico, sangue, chilo), o pus (empiema) dallo spazio intratoracico. È anche conosciuto con il nome di drenaggio Bülwh o catetere intercostale. Il drenaggio toracico per pneumotorace spontaneo primitivo si rimuove dopo 3-4 giorni dalla cessazione di uscita dell’aria.
Un drenaggio toracico (tubo toracico o toracostomia o drenaggio intercostale) è un tubo flessibile di plastica che viene inserito attraverso il torace, lateralmente, nello spazio pleurico. Esso è utilizzato per rimuovere l’aria (pneumotorace) o liquido (versamento pleurico, sangue, chilo), o pus (empiema) dallo spazio intratoracico. È anche conosciuto con il nome di drenaggio Bülwh o catetere intercostale. Il drenaggio toracico per pneumotorace spontaneo primitivo si rimuove dopo 3-4 giorni dalla cessazione di uscita dell’aria. Introduzione
Introduzione


 Si definisce iperventilazione una serie frequente di atti respiratori che portano ad una riduzione notevole dell’anidride carbonica nel sangue. Dal punto di vista della durata dell’apnea, l’irrisorio aumento dell’ossigeno potrebbe sembrare avere effetti positivi; in realtà, la diminuzione della concentrazione di anidride carbonica porta a non avvertire la “fame d’aria”, dato che è proprio la quantità di questo composto che informa il sistema nervoso centrale riguardo alla necessità di respirare; ritardando quindi lo stimolo ventilatorio, l’ossigeno presente può così scendere a valori troppo bassi, provocando una sincope ipossica. In passato, l’iperventilazione era una tecnica molto usata dai grandi dell’apnea; ora invece si preferisce ricorrere a nuove tecniche di ventilazione e rilassamento, come la respirazione pranayama.
Si definisce iperventilazione una serie frequente di atti respiratori che portano ad una riduzione notevole dell’anidride carbonica nel sangue. Dal punto di vista della durata dell’apnea, l’irrisorio aumento dell’ossigeno potrebbe sembrare avere effetti positivi; in realtà, la diminuzione della concentrazione di anidride carbonica porta a non avvertire la “fame d’aria”, dato che è proprio la quantità di questo composto che informa il sistema nervoso centrale riguardo alla necessità di respirare; ritardando quindi lo stimolo ventilatorio, l’ossigeno presente può così scendere a valori troppo bassi, provocando una sincope ipossica. In passato, l’iperventilazione era una tecnica molto usata dai grandi dell’apnea; ora invece si preferisce ricorrere a nuove tecniche di ventilazione e rilassamento, come la respirazione pranayama. Esistono alcune forme di tubercolosi (TBC) tendenzialmente resistenti al trattamento convenzionale con antibiotici. La tubercolosi resistente viene classificata come:
Esistono alcune forme di tubercolosi (TBC) tendenzialmente resistenti al trattamento convenzionale con antibiotici. La tubercolosi resistente viene classificata come: