 Ti è stato appena detto che la malattia che ti ha colpito ha la peggiore delle caratteristiche: è incurabile. La prima domanda che, ora e per i prossimi giorni, continuerà a risuonarti in testa è…
Ti è stato appena detto che la malattia che ti ha colpito ha la peggiore delle caratteristiche: è incurabile. La prima domanda che, ora e per i prossimi giorni, continuerà a risuonarti in testa è…
Quanto tempo mi rimane da vivere?
Questa è forse la più dolorosa domanda che un medico si può sentire rivolgere. Una volta che la malattia viene denominata “terminale”, nessuno – neanche il miglior medico al mondo – può ovviamente prevedere con certezza quando sopraggiungerà la morte, né se questa arriverà davvero nel 100% dei casi. In campo medico può capitare di prevedere tre mesi di vita a pazienti che invece poi vivono per anni e viceversa. Anche se ciò avviene raramente, nulla vieta che i medici si siano sbagliati o che la malattia definita “incurabile”, possa effettivamente invertire la sua rotta per cause che la medicina non riesce ancora a spiegare. Rimane comunque una domanda assolutamente normale, ma a cui è oggettivamente molto difficile rispondere, soprattutto quando il paziente vorrebbe avere una risposta precisa e netta, per “pianificare” il tempo che gli rimane e sistemare le sue cose.
Non sono un numero
Il tuo medico non sarà in grado di darti una risposta esatta a questa domanda e questo avviene perché ognuno è diverso e nessuno può dire esattamente per quanto tempo vivrai. Puoi comunque chiedere, spiegando al medico che ovviamente non ti aspetti che la sua risposta sia completamente accurata. Il tuo medico – soprattutto se ha molta esperienza – dovrebbe essere in grado di darti un tempo stimato, in base a quanto tempo hanno vissuto altre persone con il tuo tipo e stadio di malattia. Potrebbe non darti un tempo preciso, bensì un arco temporale (ad esempio tra quattro e cinque mesi). Oppure potrebbe dirti qualcosa sul tipo “Con la sua malattia, a 5 anni dalla diagnosi è vivo il 10% dei pazienti”, il che significa che – tra 5 anni esatti – su 100 pazienti che hanno ricevuto la tua stessa diagnosi, 90 saranno purtroppo deceduti. Ricorda che la risposta del tuo medico è una stima basata su statistiche, ma che tu sei un essere umano e non un numero ed il tempo effettivo potrebbe essere più breve (ma anche più lungo) di quanto una o più ricerche possano dire. Certamente è più facile per un medico stimare un possibile arco temporale se sei già in cura da lui da tempo e conosce bene la tua anamnesi e lo stato di salute del tuo corpo: se ti vede per la prima volta è più difficile per un medico fare delle previsioni attendibili.
Ho pochissimo tempo…
E se il tuo medico ti ha detto che ti rimane un tempo molto breve, ad esempio alcune settimana di vita? Già ricevere una diagnosi di malattia terminale è drammatico, ma sentire che il tempo che rimane è molto ridotto rischia di essere il trauma che ci stende del tutto. Si tratta di un vero e proprio momento di shock nello shock. E’ un momento di totale disorientamento, dove però sarà necessario mantenere il sangue freddo per prendere alcune decisioni dolorose ma necessarie, come fare testamento e parlare ai propri famigliari (ad esempio ai propri figli, soprattutto se molto piccoli). E’ importante chiedere al medico come potrebbe evolvere la malattia ed il tuo corpo nelle settimane che seguono. Nella malattie terminali, come ad esempio un cancro al pancreas incurabile, in genere il corpo si indebolisce gradatamente, si perde l’appetito, si dimagrisce e – quando l’organismo si starà per spegnere – potresti non avere la forza per alzarti dal letto e di essere autonomo: sarà quindi importante pensare ora a chi potrebbe accudirti in quei momenti. Molte persone temono inoltre di provare molto dolore quando moriranno e ciò è possibile: i tuoi medici e infermieri però si concentreranno sul mantenerti il più possibile a tuo agio e facendoti provare la minor quantità di dolore possibile. Potresti a tal proposito informarti ora su medici anestetisti che possano seguirti nella terapia del dolore. In questi momenti drammatici potresti avere un aiuto importante da famigliari, amici, figure religiose (ad esempio il parroco della chiesa che eventualmente frequenti) e psicoterapeuti. Chi sta per morire attraversa delle tipiche fasi ed a tal proposito ti invito a leggere: Sto per morire: le 7 fasi di elaborazione del dolore e della morte
Se a te o ad un tuo caro è stata diagnosticata una malattia terminale e credi di non riuscire a gestire da solo o da sola questa situazione, prenota subito la tua visita e, grazie ad una serie di colloqui, ti aiuterò ad affrontare questo difficile momento.
Per approfondire, leggi:
- Elaborazione del lutto: le 5 fasi che attraversa chi sta per morire
- Che significa malattia terminale?
- Cure palliative: cosa sono ed a che servono?
- Come affrontare il lutto di una persona cara
- Morire di dolore dopo la perdita del coniuge: ecco perché accade
- Assistenza del malato terminale e della sua famiglia: introduzione
- Controllo dei sintomi del malato terminale: dolore, dispnea, anoressia, perdita di appetito
- Controllo dei sintomi del malato terminale: nausea, vomito, stipsi, piaghe, confusione
- Assistenza del malato terminale: depressione, stress, afflizione
- Paziente terminale: segnali di morte imminente e gestione della famiglia
- Paziente terminale: problemi finanziari, etici e legali
Leggi anche:
- Cosa si prova a vivere il proprio funerale?
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Rigor mortis (rigidità cadaverica): perché avviene e dopo quanto tempo dalla morte?
- Quanti caffè devi bere in un giorno per morire?
- La morte per mancanza di sonno è davvero possibile? Per quanto tempo si può restare svegli?
- Perché si piange? Per quale motivo si piange di gioia, di dolore e dal ridere?
- Si può vivere senza respirare aria? Quanto può durare una apnea?
- Cosa si prova a morire annegati, dissanguati, decapitati… Morti diverse, sensazioni diverse
- Quanto tempo mi rimane da vivere?
- Differenza tra arma bianca, da fuoco e da taglio
- Differenza tra morte assistita (suicidio assistito), eutanasia e testamento biologico
- Differenza tra morte clinica, biologica, legale, apparente, improvvisa ed istantanea
- Differenza tra inumazione, tumulazione, cremazione, imbalsamazione e mummificazione
- Cosa si prova morendo: il racconto di una infermiera
- Le 10 cose che ti succederanno un attimo dopo la tua morte
- Cosa si prova prima di morire? Una ricerca americana prova a spiegarlo
- Un’onda blu: fotografata l’anima che lascia il corpo dopo la morte?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!


 Leiomiosarcoma (o “tumore maligno del tessuto connettivo muscolare liscio“), chiamato anche con l’acronimo “LMS“, è un tumore maligno del tessuto muscolare liscio. Non si deve confondere con il
Leiomiosarcoma (o “tumore maligno del tessuto connettivo muscolare liscio“), chiamato anche con l’acronimo “LMS“, è un tumore maligno del tessuto muscolare liscio. Non si deve confondere con il  Tutti noi ce lo siamo chiesti almeno una volta nella vita: andare in bagno fa dimagrire? Sicuramente è vero che una regolare attività dell’intestino e dei reni è uno dei segreti di una vita sana e di un fisico in forma, tuttavia è vero anche che non è che si dimagrisca ogni volta che si va in bagno,
Tutti noi ce lo siamo chiesti almeno una volta nella vita: andare in bagno fa dimagrire? Sicuramente è vero che una regolare attività dell’intestino e dei reni è uno dei segreti di una vita sana e di un fisico in forma, tuttavia è vero anche che non è che si dimagrisca ogni volta che si va in bagno,  NEI NORMALI
NEI NORMALI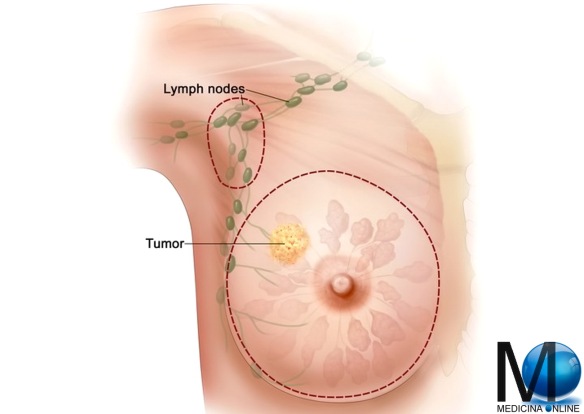 La biopsia del linfonodo sentinella è un metodo efficace per scoprire se il tumore si è propagato fino ai linfonodi vicini, indicando quindi una prognosi peggiore. Può essere eseguito durante l’intervento chirurgico principale o, in alcuni casi, prima di quest’ultimo. La biopsia del linfonodo sentinella consiste nell’iniettare, alcune ore prima, una piccola quantità di liquido radioattivo o di colorante vitale nella zona del seno vicino al tumore. Il liquido iniettato raggiunge il linfonodo sentinella che è il 1° filtro ad essere eventualmente raggiunto dalle cellule tumorali. Il linfonodo sentinella viene identificato al momento della biopsia mediante una sonda radioguidata. Essa viene passata lentamente in corrispondenza dei linfonodi dell’ascella (in caso di tumore alla mammella), e individua la zona ascellare di maggiore emissione del segnale radioattivo. Il linfonodo (o linfonodi) così identificati sono rimossi ed esaminati.
La biopsia del linfonodo sentinella è un metodo efficace per scoprire se il tumore si è propagato fino ai linfonodi vicini, indicando quindi una prognosi peggiore. Può essere eseguito durante l’intervento chirurgico principale o, in alcuni casi, prima di quest’ultimo. La biopsia del linfonodo sentinella consiste nell’iniettare, alcune ore prima, una piccola quantità di liquido radioattivo o di colorante vitale nella zona del seno vicino al tumore. Il liquido iniettato raggiunge il linfonodo sentinella che è il 1° filtro ad essere eventualmente raggiunto dalle cellule tumorali. Il linfonodo sentinella viene identificato al momento della biopsia mediante una sonda radioguidata. Essa viene passata lentamente in corrispondenza dei linfonodi dell’ascella (in caso di tumore alla mammella), e individua la zona ascellare di maggiore emissione del segnale radioattivo. Il linfonodo (o linfonodi) così identificati sono rimossi ed esaminati.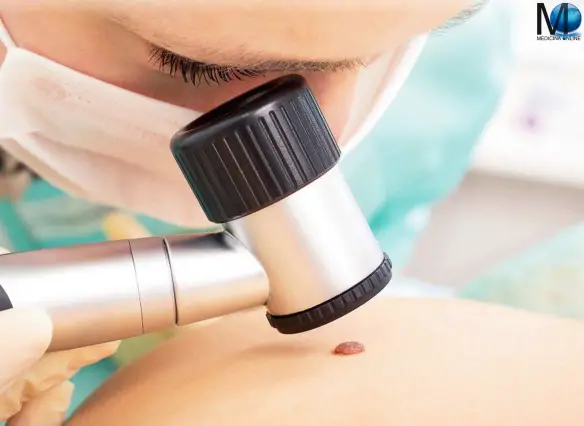 Sempre più diffusa, la dermatoscopia – anche chiamata mappatura dei nei – è una tecnica non invasiva che si utilizza per diagnosticare clinicamente le lesioni cutanee, soprattutto quelle pigmentate. Grazie a questo metodo, il medico può studiare la pelle osservandone le strutture non visibili ad occhio nudo. Nel caso del melanoma, la dermatoscopia è fondamentale per ciò che riguarda la diagnosi precoce.
Sempre più diffusa, la dermatoscopia – anche chiamata mappatura dei nei – è una tecnica non invasiva che si utilizza per diagnosticare clinicamente le lesioni cutanee, soprattutto quelle pigmentate. Grazie a questo metodo, il medico può studiare la pelle osservandone le strutture non visibili ad occhio nudo. Nel caso del melanoma, la dermatoscopia è fondamentale per ciò che riguarda la diagnosi precoce.