 I vasi sanguigni non sono tutti uguali. Molti sanno che esistono arterie e vene, e che sono diverse tra loro, ma non tutti esattamente quali siano queste differenze. Cominciamo illustrando cosa siano le arterie.
I vasi sanguigni non sono tutti uguali. Molti sanno che esistono arterie e vene, e che sono diverse tra loro, ma non tutti esattamente quali siano queste differenze. Cominciamo illustrando cosa siano le arterie.
Arterie
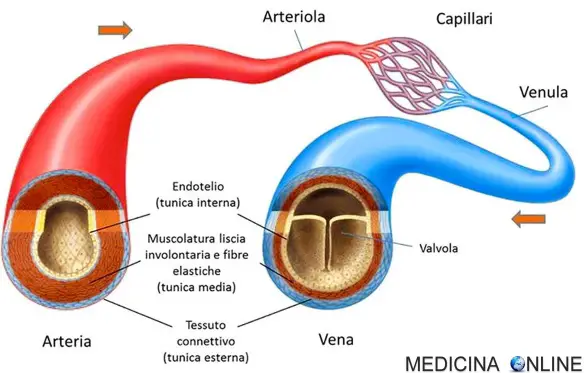
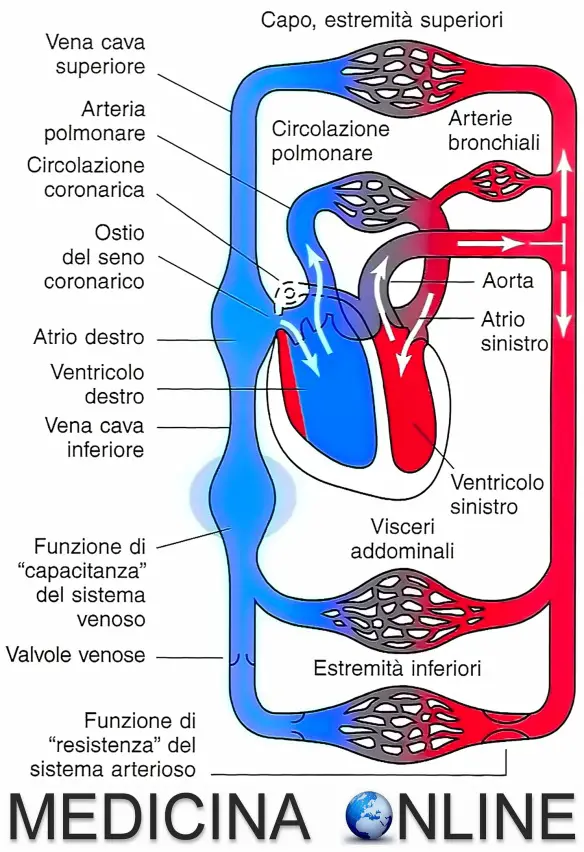
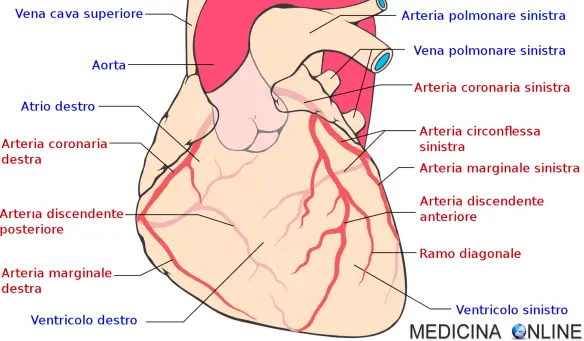
Le arterie sono i vasi sanguigni che portano il sangue ossigenato dal ventricolo sinistro del cuore verso gli altri organi (ad esempio la grande arteria aorta) e dal ventricolo destro del cuore conducono il sangue poco ossigenato ai polmoni (ad esempio le arterie polmonari); le più grosse arterie si ramificano in arterie sempre più piccole, fino a costituire i piccoli capillari sanguigni (vedi immagine in basso). Rispetto alle vene sono più piccole e biancastre, ma hanno una parete più spessa e sono sottoposte ad una pressione più elevata: questo perché il cuore spinge violentemente il sangue nelle arterie per fargli raggiungere tutto l’organismo. Oltre che resistenti le arterie devono essere anche molto elastiche sia per sopportare la spinta che il cuore imprime al sangue durante la sistole, che per poter redistribuire la stessa spinta al sangue.
Vene
Le vene che fanno parte della circolazione sistemica sono vasi sanguigni che trasportano sangue carico di anidride carbonica, dalla periferia dell’organismo all’atrio destro del cuore. Nella circolazione polmonare, invece, sono vasi che portano il sangue ossigenato dai polmoni verso l’atrio sinistro del cuore. Le vene hanno una parete più sottile delle arterie e sono di colore rosso scuro; quando sono vuote si presentano flaccide e appiattite. Esse si suddividono in vene superficiali e vene profonde. Rispetto alle arterie, le vene sono facilmente comprimibili, basta ad esempio osservare il comportamento dei due tipi di vasi con un ecografo: comprimendo una vena, essa tende a collassare, mentre una arteria tende a mantenere la propria forma. Per approfondire il movimento del sangue nel nostro corpo, leggi: Come si muove il sangue all’interno del cuore e nel corpo?
Leggi anche:
- Com’è fatto il cuore, a che serve e come funziona?
- Differenza tra taglio di vena, arteria e capillare
Avvicinamento ed allontanamento dal cuore
Da quanto detto si può facilmente intuire che la differenza fondamentale tra i due tipi di vaso NON E’, come molti pensano, nel fatto che le arterie portano sangue carico di ossigeno e le vene di anidride carbonica (vero solo nel caso della circolazione sistemica mentre è l’opposto nella circolazione polmonare), bensì nel fatto che:
- le arterie sono vasi che si allontanano dal cuore;
- le vene sono vasi in avvicinamento al cuore.
La differenza è quindi nel flusso (allontanamento/avvicinamento dal/al cuore) e non nel contenuto (sangue ossigenato/non ossigenato).
Struttura di vene ed arterie
La struttura delle arterie si modifica con il variare del loro calibro. Si dividono in tre strati chiamati tuniche:
- l’intima, la più interna, sta a contatto con la membrana basale dell’endotelio su cui scorre il sangue, composta di connettivo con fibrociti e rare fibro-cellule muscolari;
- la media in cui si trovano fibrocellule muscolari lisce disposte circolarmente;
- l’avventizia, composta da fibre collagene ed elastiche orientate secondo l’asse del vaso.
Le vene hanno una struttura per lo più simile a quella delle arterie, solo che le arterie hanno pareti più robuste ed elastiche perché devono sopportare una ben più elevata pressione del sangue.
Leggi anche:
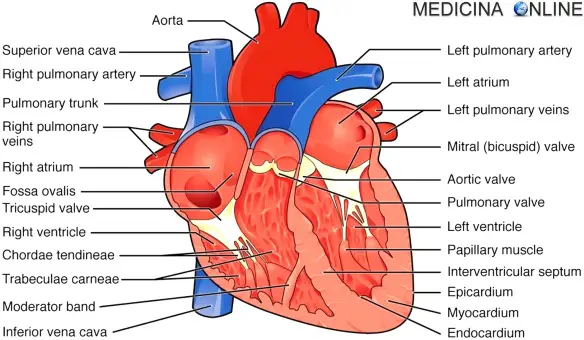
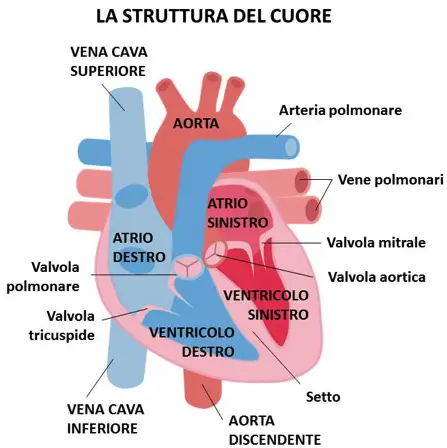
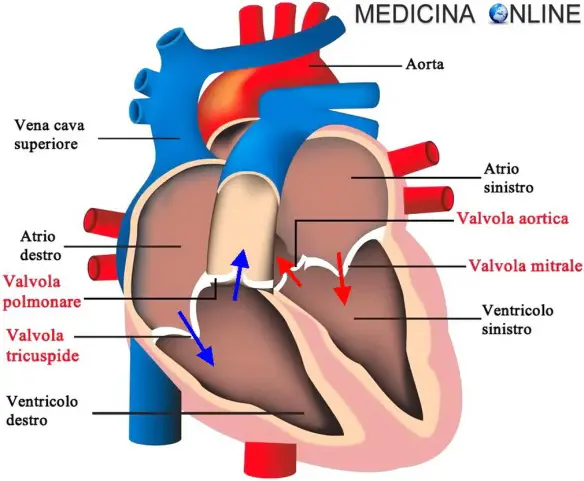
- Differenza tra atri e ventricoli
- Valvole cardiache: cosa sono, quali sono ed a che
- Differenza tra pressione arteriosa e venosa
Valvole a “nido di rondine”
Una grande differenza è che le vene possiedono delle valvole dette “a nido di rondine” che impediscono al sangue di rifluire (tornare indietro) per effetto della forza di gravità; tali valvole non sono necessarie nelle arterie, dove il reflusso è ostacolato dall’alta pressione che il cuore fornisce al sangue stesso.
Decorso di vene ed arterie
Vene ed arterie hanno percorsi quasi sempre appaiati e paralleli. Le vene possono avere la medesima distribuzione delle arterie, decorrendo parallelamente a queste, come negli arti, oppure avere un’arborizzazione propria e differente, come nel fegato e nel cervello.
Per approfondire, continua la lettura con: Differenza tra arterie, vene, capillari, arteriole e venule
Leggi anche:
- Differenza tra arteriola afferente ed efferente: struttura e funzioni
- Sistole e diastole nel ciclo cardiaco: fasi durata e spiegazione
- Differenza tra edema infiammatorio, non infiammatorio, essudato, trasudato, idropisìa e idrope
- Differenza tra flebite, flebotrombosi, tromboflebite, trombosi venosa profonda
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Aneurisma dell’aorta addominale: cause, sintomi, diagnosi e terapie
- Giugulare interna ed esterna: dove si trova ed a che serve
- Stenosi carotidea, placche, ictus cerebrale ed attacco ischemico transitorio (TIA)
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Anastomosi vascolare arteriosa e venosa: tipi e differenze
- Shunt in medicina: cardiaco, cerebrale, polmonare ed altre tipologie
- Differenze tra carotide e giugulare
- Differenza tra edema localizzato, generalizzato e sistemico
- Differenza tra aterosclerosi e arteriosclerosi
- Differenza tra trombo, embolo, coagulo, embolia e trombosi
- Differenza tra toracentesi, paracentesi e rachicentesi
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Flebite: cos’è, quando preoccuparsi, terapie, esercizi, è mortale?
- Flebotrombosi: cause, sintomi, rischi e trattamento
- Tromboflebite superficiale: significato, diagnosi, cure, rischi
- Trombosi venosa profonda: cause, terapie, tempi di guarigione, rischi
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Pressione arteriosa: valori normali e patologici
- Differenza tra acidosi ed alcalosi, metabolica e respiratoria
- Pressione arteriosa: i momenti della giornata in cui è più alta
- A che ora del giorno misurare la pressione arteriosa?
- Come si misura la pressione arteriosa? Guida facile
- Perché l’ostruzione della carotide è così pericolosa?
- Carotide comune, interna, esterna: dove si trova ed a che serve
- Anasarca, edema generalizzato, idropisìa: cause, sintomi e cure
- Cos’è l’Idropisìa?
- Idrope: cause, tipi e terapia
- Cos’è l’edema, come e perché si forma?
- Differenze tra il diabete di tipo 1 e 2 (insulino dipendente e resistente)
- Che differenza c’è tra sistole e diastole?
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Trombo: cause, classificazione, trombosi venose, arteriose e sistemiche
- Differenza tra trombosi arteriosa e venosa profonda e superficiale
- Differenza tra trombo e placca aterosclerotica
- Glomerulo renale: schema, funzione e flusso ematico renale
- Filtrazione glomerulare, riassorbimento e secrezione
- Autoregolazione ed importanza del flusso sanguigno cerebrale
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Differenza tra insufficienza e stenosi valvolare
- Differenza tra insufficienza cardiaca e scompenso
- Differenza tra uretra e uretere
- Differenza tra insufficienza renale acuta, cronica e dialisi
- Differenza tra aorta ed arteria
- Differenza tra coronarie e arterie: miocardio e circolazione coronarica
- Vena porta e sistema portale: anatomia e funzioni della circolazione epatica
- Differenza tra cirrosi e fibrosi
- Differenza tra attacco di cuore (infarto del miocardio) ed arresto cardiaco
- Differenza tra infarto cardiaco, infarto miocardico e attacco di cuore
- Differenza tra infarto ed ischemia
- Differenza tra infarto ed angina
- Differenza tra angina stabile ed instabile
- Differenza tra coronarografia ed angiografia
- Differenza tra coronarografia ed angioplastica
- Differenza tra coronarografia e scintigrafia
- Differenza tra cateterismo cardiaco e coronarografia
- Differenza tra cuore destro e sinistro
- Differenza tra cuore e miocardio
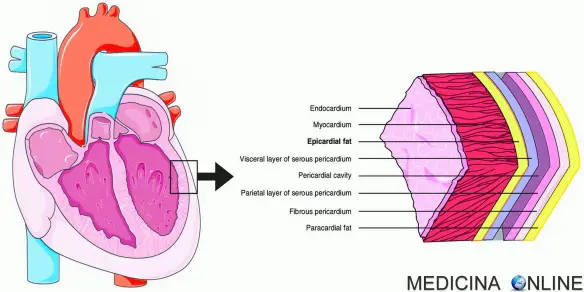
- Differenza tra miocardio, endocardio, pericardio ed epicardio
- Differenza tra bypass ed angioplastica con stent: vantaggi e svantaggi
- Differenza tra miocardio comune (di lavoro) e specifico (di conduzione)
- Viaggio dell’impulso cardiaco all’interno del cuore
- Differenza tra pacemaker e bypass
- Differenza tra pacemaker e defibrillatore ICD
- I dubbi su pacemaker e ICD: carica, impulsi, cellulare, banca ed aereo
- I 12 segni che indicano una cattiva circolazione da non sottovalutare
- Formicolio alle mani, piedi, braccia e gambe: cause e cure
- Vene varicose: sintomi iniziali e come curarle ed eliminarle
- Astenia, sonnolenza, stanchezza: cosa li causa e come curarle
- Differenza tra pressione del sangue e pressione arteriosa
- Differenza tra pressione del braccio destro e sinistro
- Come funziona uno sfigmomanometro (apparecchio per la pressione)
- Differenza tra pressione venosa centrale e periferica
- Cos’è la pressione venosa centrale e perché si misura?
- Cos’è la pressione sistemica di riempimento?
- Perché la pressione venosa è inferiore a quella arteriosa
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!

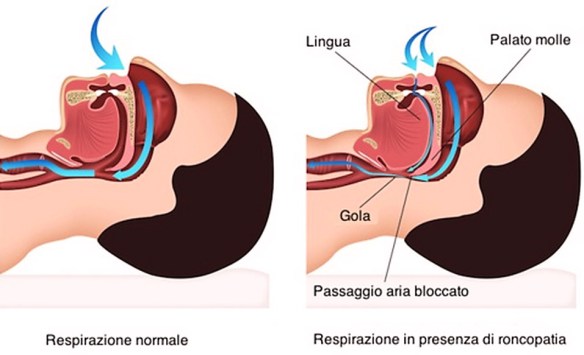 Non tutti ne soffrono e per qualcuno può sembrare un “difetto” innocuo, ma non per i tanti mariti e mogli “costretti” a dormire accanto ad un partner che non smette di russare dalla sera alla mattina! Oggi cerchiamo di fare luce su un problema diffuso ed apparentemente innocuo.
Non tutti ne soffrono e per qualcuno può sembrare un “difetto” innocuo, ma non per i tanti mariti e mogli “costretti” a dormire accanto ad un partner che non smette di russare dalla sera alla mattina! Oggi cerchiamo di fare luce su un problema diffuso ed apparentemente innocuo.
 A volte anche le cose apparentemente più innocue, possono rivelarsi mortali. Un banale succhiotto è costato la vita a un ragazzo di 17 anni, morto in seguito a un ictus cerebrale determinato dal succhiotto sul collo fattogli dalla sua fidanzata. Julio Gonzalez Macias, di Città del Messico, era a tavola con la sua famiglia quando ha cominciato ad avere le convulsioni. Secondo quanto riporta il
A volte anche le cose apparentemente più innocue, possono rivelarsi mortali. Un banale succhiotto è costato la vita a un ragazzo di 17 anni, morto in seguito a un ictus cerebrale determinato dal succhiotto sul collo fattogli dalla sua fidanzata. Julio Gonzalez Macias, di Città del Messico, era a tavola con la sua famiglia quando ha cominciato ad avere le convulsioni. Secondo quanto riporta il Recentemente tutti noi siamo stati costretti a spostare le lancette dei nostri orologi in avanti di 60 minuti dalle ore 2 alle ore 3 mattutine, con
Recentemente tutti noi siamo stati costretti a spostare le lancette dei nostri orologi in avanti di 60 minuti dalle ore 2 alle ore 3 mattutine, con 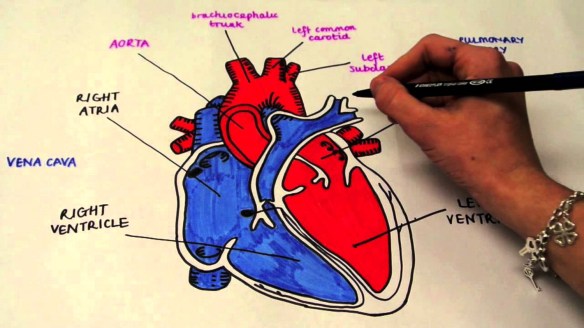
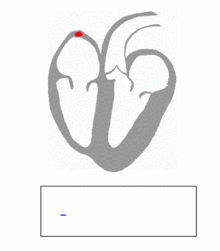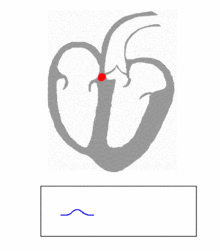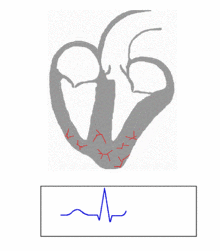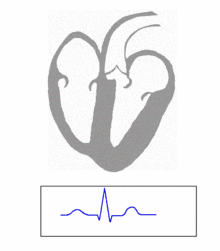

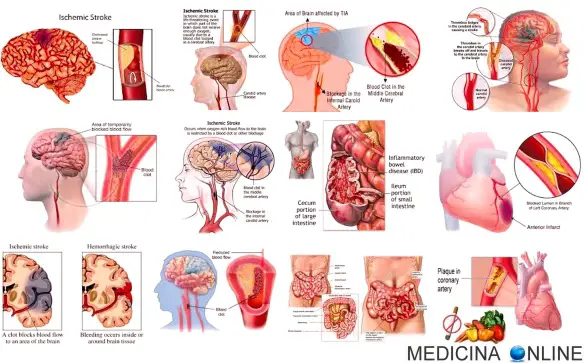 Mi capita spesso che i pazienti mi chiedano lumi riguardo la parola “infarto”. Tutti sanno cosa sia, ma quando gli chiedi cosa significa esattamente, non tutti… sanno cosa sia! Cerchiamo oggi di fare un po’ di chiarezza. Inizio col dire che quando comunemente si usa la parola “infarto”, nella maggior parte dei contesti è praticamente ovvio che ci stiamo riferendo all’infarto del miocardio. Ma in realtà tale parola può riferirsi a diverse patologie.
Mi capita spesso che i pazienti mi chiedano lumi riguardo la parola “infarto”. Tutti sanno cosa sia, ma quando gli chiedi cosa significa esattamente, non tutti… sanno cosa sia! Cerchiamo oggi di fare un po’ di chiarezza. Inizio col dire che quando comunemente si usa la parola “infarto”, nella maggior parte dei contesti è praticamente ovvio che ci stiamo riferendo all’infarto del miocardio. Ma in realtà tale parola può riferirsi a diverse patologie. Pillole “al cioccolato” in sperimentazione per difendere la salute del nostro cuore cuore e dei nostri vasi sanguigni, sempre più minacciati da fumo di sigaretta, poca attività fisica, stress e cattiva alimentazione.
Pillole “al cioccolato” in sperimentazione per difendere la salute del nostro cuore cuore e dei nostri vasi sanguigni, sempre più minacciati da fumo di sigaretta, poca attività fisica, stress e cattiva alimentazione.