 Se assunti in una dieta comprendente agrumi, in particolare il pompelmo, alcuni farmaci possono rivelarsi pericolosi. Già 20 anni fa gli studiosi del Lawson health research institute di London (Canada) pubblicarono un elenco di medicinali che se assunti in una dieta comprendente agrumi, in particolare il pompelmo, potevano rivelarsi altamente pericolosi. Oggi il numero di farmaci che possono interagire in modo avverso con gli agrumi sono aumentati, se ne contano più di 80, e ogni anno la lista aumenta di 6 nuovi prodotti farmacologici.
Se assunti in una dieta comprendente agrumi, in particolare il pompelmo, alcuni farmaci possono rivelarsi pericolosi. Già 20 anni fa gli studiosi del Lawson health research institute di London (Canada) pubblicarono un elenco di medicinali che se assunti in una dieta comprendente agrumi, in particolare il pompelmo, potevano rivelarsi altamente pericolosi. Oggi il numero di farmaci che possono interagire in modo avverso con gli agrumi sono aumentati, se ne contano più di 80, e ogni anno la lista aumenta di 6 nuovi prodotti farmacologici.
Continua la lettura con https://www.ecplanet.org/node/1303
Leggi anche:
- Che significa “effetto placebo” e perché un placebo funziona?
- Effetto paradosso in medicina e farmacologia: significato, esempi
- Effetto rebound (rimbalzo) in medicina: significato, esempi
- Differenza tra principio attivo e farmaco
- Differenza tra principio attivo e fitocomplesso
- Fitocomplesso: significato e differenza con il principio attivo
- Differenze tra Efferalgan e Co-Efferalgan
- Differenze tra effetto collaterale, effetti indesiderati, reazione avversa, evento avverso
- Che significa il termine “farmaco”: definizione ed etimologia
- Differenza tra farmaci di fascia A, B, C, H
- Differenza tra farmaco etico, da banco, senza obbligo di ricetta, speciale e limitativa
- Differenza tra farmaco a rilascio prolungato, ritardato, modificato, ripetuto, controllato
- Che significa farmaco di fascia C o Classe C?
- Che significa farmaco etico, esempio, classe A, è detraibile, elenco
- Farmaco “ideale”: quali sono le sue caratteristiche?
- Differenza tra farmaco etico e generico
- Che significa farmaco non steroideo?
- Che significa farmaco da banco?
- Antinfiammatori non steroidei (FANS): significato ed elenco di farmaci
- Meglio Aspirina o Ibuprofene?
- Differenza tra effetto paradosso ed effetto rebound in medicina
- Differenza tra controindicazioni ed effetti indesiderati
- Differenza tra controindicazione assoluta e relativa con esempi
- A che serve la Tachipirina (paracetamolo)?
- Il paracetamolo è… Tutte le domande e le risposte sul paracetamolo
- Il paracetamolo (Tachipirina) è un antinfiammatorio non steroideo (FANS)?
- Posso assumere Tachipirina in gravidanza e allattamento? Quante compresse?
- Supposta rettale: vantaggi e svantaggi rispetto ad altre vie di somministrazione
- Cosa succede ad una supposta dopo averla inserita? Come funziona?
- Supposte di glicerina: come usarle in bambini, adulti, gravidanza
- Come mettere facilmente una supposta a neonati, bambini, adulti
- Si possono tagliare o spezzare le supposte rettali?
- Lingua bianca, impastata, spaccata: cause e quando è pericolosa
- Vie di somministrazione di un farmaco: tipi, differenze, vantaggi e svantaggi
- Differenza tra tosse secca, grassa, cronica e con catarro
- Differenza tra Mucosolvan e Fluimucil
- Guida facile per fare una iniezione intramuscolare corretta ed indolore
- In quali parti del corpo e dove si esegue una iniezione intramuscolare?
- Che significa prendere un farmaco off label?
- Differenza tra Mucosolvan e Bisolvon
- Differenza tra Fluimucil e Fluibron: sono uguali?
- Cardioaspirin 100mg: effetti indesiderati, a cosa serve, dosaggi (foglio illustrativo)
- Che significa somministrazione di un farmaco PER OS o PO?
- Via di somministrazione orale, per os: vantaggi e svantaggi
- Com’è fatta una siringa e come si usa correttamente?
- Differenza tra dolore acuto, cronico, persistente ed episodico con esempi
- Differenza tra dolore somatico e psicosomatico
- Dolore: come si misura? La scala visiva e numerica verbale
- Dolore: quando chiamare il medico e cosa riferirgli
- Dolore: esistono esami specifici per rilevarlo?
- Quali sono i dolori più diffusi?
- Perché sentiamo dolore? Il meccanismo di trasmissione del dolore
- Differenza dolore al seno da gravidanza e da ciclo mestruale
- Tachipirina, paracetamolo, Efferalgan: posologia, controindicazioni ed effetti collaterali
- Differenza tra farmacodinamica e farmacocinetica
- Assorbimento dei farmaci: somministrazione orale, parenterale e forme a rilascio controllato
- Diffusione attiva, passiva o pinocitosi: il trasporto dei farmaci attraverso le membrane cellulari
- Biodisponibilità di un farmaco: cause di bassa biodisponibilità e valutazione
- Distribuzione, velocità di ingresso, equilibrio di distribuzione e legame di un farmaco
- Finestra terapeutica ed esempi di farmaci con ampi e ristretti indici terapeutici
- Eliminazione di un farmaco: metabolismo, citocromo P-450, coniugazione
- Eliminazione di un farmaco: escrezione renale e biliare
- Farmacocinetica, biodisponibilità, volume di distribuzione, emivita di un farmaco e variabilità individuale
- Farmacodinamica, interazioni farmaco-recettore e relazione dose-risposta
- Interazioni farmacologiche: farmacodinamiche e farmacocinetiche
- Reazioni avverse ai farmaci: effetti collaterali, tossicità, allergie, idiosincrasie
- Rapporto rischi-benefici nell’assunzione dei farmaci
- Mancata compliance del paziente: quando il paziente non prende i suoi farmaci
- Farmacogenetica: variabilità farmacocinetica e farmacodinamica
- Il bicarbonato di sodio cura il cancro?
- Banane anticancro: torna sul web la bufala della “cura miracolosa”
- Floriterapia e Fiori di Bach: elenco, classificazione, funzioni
- Forsizia: cos’è e quali proprietà curative possiede?
- Magnesio: proprietà curative, a cosa serve e controindicazioni
- Integratore di zinco: proprietà sessuali e sintomi della sua carenza
- Omeopatia: cos’è? I farmaci omeopatici funzionano realmente?
- Differenza tra omeopatia, fitoterapia ed erboristeria
- Differenza tra omeopatia e naturopatia
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!


 Viene descritto come un dolore insopportabile e caratteristico che non permette le normali attività lavorative e sociali. Vediamo di cosa si tratta e come combatterlo! In medicina per sciatalgia (anche chiamata “sciatica”) si intende un dolore che si estende alla gamba partendo dalla parte bassa della schiena (a livello lombare), in genere solo su un lato del corpo. In alcuni casi può associarsi mal di schiena e lombalgia. La causa primaria è una radicolopatia, o meno frequentemente una mielopatia o una neuropatia, ai danni della radice del nervo ischiatico (“nervo sciatico”), dovute a diversa origine: circa il 90% dei casi di sciatica sono dovuti ad una ernia del disco che determina avvicinamento di due vertebre lombari o di una vertebra lombare ed una sacrale, col risultato di determinare irritazione del nervo e dolore sul suo decorso. Altre patologie che possono portare alla sciatica, più rare, includono la spondilolistesi, la stenosi spinale, la sindrome del piriforme, la spondilosi vertebrale, la spondilite anchilosante, tumori pelvici, lesioni spinali, infezioni dei dischi vertebrali e compressione dovuta alla testa di un feto durante la gravidanza.
Viene descritto come un dolore insopportabile e caratteristico che non permette le normali attività lavorative e sociali. Vediamo di cosa si tratta e come combatterlo! In medicina per sciatalgia (anche chiamata “sciatica”) si intende un dolore che si estende alla gamba partendo dalla parte bassa della schiena (a livello lombare), in genere solo su un lato del corpo. In alcuni casi può associarsi mal di schiena e lombalgia. La causa primaria è una radicolopatia, o meno frequentemente una mielopatia o una neuropatia, ai danni della radice del nervo ischiatico (“nervo sciatico”), dovute a diversa origine: circa il 90% dei casi di sciatica sono dovuti ad una ernia del disco che determina avvicinamento di due vertebre lombari o di una vertebra lombare ed una sacrale, col risultato di determinare irritazione del nervo e dolore sul suo decorso. Altre patologie che possono portare alla sciatica, più rare, includono la spondilolistesi, la stenosi spinale, la sindrome del piriforme, la spondilosi vertebrale, la spondilite anchilosante, tumori pelvici, lesioni spinali, infezioni dei dischi vertebrali e compressione dovuta alla testa di un feto durante la gravidanza. La malattia da reflusso gastroesofageo, sigla MRGE (in inglese GERD, Gastro-Esophageal Reflux Disease o GORD, Gastro-Oesophageal Reflux disease), è una malattia di interesse gastroenterologico, causata da complicanze patologiche del reflusso gastroesofageo: si parla di “malattia” (MRGE) quando il reflusso causa sintomi (pirosi, rigurgito) o quando, con la gastroscopia, si evidenziano lesioni infiammatorie a carico dell’esofago (esofagite), o ulcere, o trasformazione metaplastica della mucosa (esofago di Barrett). La malattia presenta tendenza alle recidive.
La malattia da reflusso gastroesofageo, sigla MRGE (in inglese GERD, Gastro-Esophageal Reflux Disease o GORD, Gastro-Oesophageal Reflux disease), è una malattia di interesse gastroenterologico, causata da complicanze patologiche del reflusso gastroesofageo: si parla di “malattia” (MRGE) quando il reflusso causa sintomi (pirosi, rigurgito) o quando, con la gastroscopia, si evidenziano lesioni infiammatorie a carico dell’esofago (esofagite), o ulcere, o trasformazione metaplastica della mucosa (esofago di Barrett). La malattia presenta tendenza alle recidive.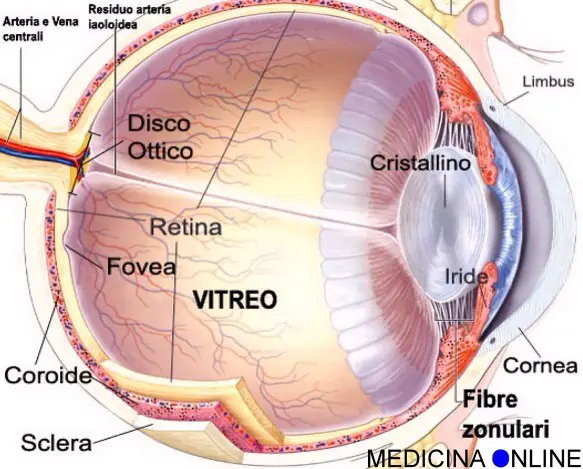 L’aspirina e’ largamente usata per prevenire attacchi cardiaci e ictus e per trattare l’artrite, ma una nuova ricerca australiana invita alla cautela, dopo aver individuato un legame con malattie oculari dell’eta’ avanzata.
L’aspirina e’ largamente usata per prevenire attacchi cardiaci e ictus e per trattare l’artrite, ma una nuova ricerca australiana invita alla cautela, dopo aver individuato un legame con malattie oculari dell’eta’ avanzata.
 Un nuovo reggiseno promette di regalare al seno una taglia in più senza interventi chirurgici o integratori spendendo ‘solo’ 1.900 euro. E’ da oggi possibile secondo i produttori e distributori di ‘Brava‘, il reggiseno altamente tecnologico, da alcuni giorni in vendita in Italia. E’ un particolare reggiseno in silicone che sarebbe capace di sviluppare la riproduzione dei tessuti, ghiandole comprese, da tenere almeno 10 ore al giorno per dieci settimane. L’effetto sembrerebbe essere perenne, almeno a detta dei suoi inventori. Il reggiseno è stato approvato dalla FDA (Food and Drug Administration) autorità sanitaria americana e certificato dalla Società Americana di Chirurgia Plastica ASAPS.
Un nuovo reggiseno promette di regalare al seno una taglia in più senza interventi chirurgici o integratori spendendo ‘solo’ 1.900 euro. E’ da oggi possibile secondo i produttori e distributori di ‘Brava‘, il reggiseno altamente tecnologico, da alcuni giorni in vendita in Italia. E’ un particolare reggiseno in silicone che sarebbe capace di sviluppare la riproduzione dei tessuti, ghiandole comprese, da tenere almeno 10 ore al giorno per dieci settimane. L’effetto sembrerebbe essere perenne, almeno a detta dei suoi inventori. Il reggiseno è stato approvato dalla FDA (Food and Drug Administration) autorità sanitaria americana e certificato dalla Società Americana di Chirurgia Plastica ASAPS.