 Una delle credenze più diffuse è che fare sesso durante il ciclo mette al riparo da gravidanze indesiderate. La ragione sta nella combinazione di due fattori: la durata della fertilità della donna e la sopravvivenza degli spermatozoi dell’uomo.
Una delle credenze più diffuse è che fare sesso durante il ciclo mette al riparo da gravidanze indesiderate. La ragione sta nella combinazione di due fattori: la durata della fertilità della donna e la sopravvivenza degli spermatozoi dell’uomo.
Infatti è accertato che il periodo fertile femminile può estendersi oltre la fase dell’ovulazione. In caso di alterazioni del ciclo, la fecondazione può quindi avvenire anche se le mestruazioni non sono ancora terminate. Ed è altrettanto accertato che la sopravvivenza dello spermatozoo nell’utero può durare anche 3 o 4 giorni, oltrepassando la fase della infertilità della donna. In questo caso la fecondazione potrebbe avvenire in un momento successivo al giorno in cui è avvenuto il rapporto sessuale .
Sesso durante il ciclo: piacere o dovere?
Ma il dilemma sulla praticabilità del rapporto sessuale durante il ciclo mestruale forse è un altro e riguarda non il fattore tecnico ma la sfera psicologica ed emozionale che si realizza tra l’uomo e la donna in quei giorni lì. Quando si entra nella sfera psicologico-emozionale la prospettiva cambia radicalmente e subentrano fattori personali che riguardano 2 aspetti: la cultura ricevuta e la risposta dell’organismo.
Sul primo aspetto non tutti gli uomini e le donne amano avere rapporti durante il ciclo. E il motivo è da ricondurre per le donne sia ai dolori e malesseri connessi che al retaggio culturale di chi esclude il rapporto mentre fluisce il sangue perché farlo suscita sensibilità centrate non sulle suggestioni del “piacere” del rapporto sessuale, ma sul “dovere” della corretta funzionalità dell’apparato genitale femminile finalizzata alla procreazione.
Alcune donne riferiscono di sentirsi “ sporche” , durante il ciclo, associando il sangue che fluisce naturalmente (e guai se non fluisse in età fertile) con ciò che generalmente occorre fare in quella circostanza, cioè proteggersi, indossare assorbenti igienici, lavarsi, eliminare il cattivo odore che promana dal ciclo mestruale.
Alcuni uomini poi appaiono a disagio; non amano confondere sangue e sperma perché nel loro immaginario tali fluidi evocano situazioni differenti. In sostanza, per questa categoria di persone, che secondo una ricerca recente assomma a circa l’80 % delle donne ed al 70% degli uomini, il ciclo spoetizza il rapporto sessuale.
Quando durante il ciclo aumenta il desiderio di fare sesso
Al contrario ci sono altri uomini ed altre donne che durante il ciclo esaltano le loro sensazioni erotico-amorose. Non è affatto infrequente, per esempio, che nella donna aumenti il desiderio sessuale in modo spasmodico e l’irrefrenabile desiderio di soddisfarlo intensamente con una maggiore frequenza del rapporto sessuale; e spesso per questa categoria di donne l’orgasmo arriva a picchi di intensità anche dieci volte superiori alla normalità soggettiva.
Fenomeno che agisce anche su quegli uomini che, anziché essere respinti dalla vista del sangue della loro donna, trovano nel rapporto sessuale durante il ciclo e dalla vista del sangue una ipereccitazione che amplifica l’erezione e la durata del rapporto stesso.
Leggi anche:
- Non riesco a far raggiungere l’orgasmo alla mia donna: ecco come fare
- Rottura del frenulo del pene: cosa fare?
- Le 10 cose che non dovete MAI fare durante il sesso
- Come cambia il sesso con l’età dall’infanzia alla menopausa
- Fasi del desiderio sessuale: qual è la migliore età per il sesso?
- Calcio e crisi di coppia: l’uomo trascura la donna per vedere le partite
- Il peggior tipo di uomo che “ci prova”, secondo le donne
- Il cervello maschile pensa davvero solo al sesso?
- Le caratteristiche di una persona che NON fa per te
- Perché la tua donna ti ha tradito? Ecco le possibili cause
- Cosa fare e cosa NON fare al secondo appuntamento
- L’uomo sceglie in modo diverso compagna ed amante
- Sogni erotici: come interpretare il loro significato
- Fantasie sessuali e sogni erotici maschili e femminili sono diversi, ecco come
- Le 20 scuse tipiche che usano le donne per non fare sesso
Sesso durante il ciclo: le 5 regole che riducono i rischi e aumentano il piacere
Quale che sia la vostra appartenenza al primo al secondo gruppo di persone, è comunque bene tenere a mente alcune regole nel caso foste interessati a praticare o provare a fare sesso durante il ciclo mestruale della donna:
1) Calcolate esattamente la fertilità della donna – Eviterete il rischio di gravidanze indesiderate.
2) Usate il preservativo – Dal momento che non è affatto certo che il rapporto non protetto non corra rischi di gravidanza, anche se le probabilità sono basse, l’uomo o la donna che vogliano evitare una gravidanza usino il profilattico durante il rapporto. Inoltre, il preservativo elimina del tutto il rischio di trasmissione di malattie sessuali che potrebbe essere maggiore dato che è proprio con il flusso di sangue che agisce il rischio di contagio.
3) Utilizzate un telo e fazzoletti di carta – Per non sporcare il luogo in cui avete intenzione di compiere il rapporto sessuale e dotatevi di fazzoletti per arginare la fuoruscita e la mescolanza di fluidi che si determina nel momento finale.
4) Valutate l’opportunità del sesso orale. Tecnicamente la donna non ha alcuna riduzione della libido. Il clitoride è posto nella parte superiore della vagina e dunque la sollecitazione non riduce l’eccitazione che deriva dalla sua sollecitazione, ovviamente dopo una adeguata igiene della zona. Restano le considerazioni personali sul gradimento e sul disagio pudico che lui e lei possono e non possono manifestare.
5) Ricorrere alla fantasia erotica – Spesso uomini e donne che non riescono a trattenere le loro reciproche attrazioni per tutta la durata del ciclo ( che può anche arrivare a sette giorni) ricorrono a posizioni e luoghi che accrescono l’eccitazione e stimolano la fantasia. Fare l’amore sotto la doccia o nella vasca per esempio, è la risorsa più gradita e praticata per i cultori del sesso durante il ciclo.
Leggi anche:
- Il pene può essere allungato o no?
- Come capire se una donna ha avuto davvero un orgasmo? Ecco i segnali del piacere femminile
- “Dottore il mio uomo non viene”: cause e terapie per eiaculazione ritardata ed assente
- Eiaculazione precoce: sintomi, cura, rimedi naturali e farmaci
- Come distinguere un vero orgasmo femminile da uno “finto”
- Lui ha il pene piccolo? I 6 trucchi per raggiungere lo stesso l’orgasmo
- Le 6 cose che gli uomini con il pene piccolo vogliono che la donna sappia
- Micropene: intervista a due uomini che hanno il pene piccolo
- Non ho mai raggiunto l’orgasmo: è un problema? Quali soluzioni?
- Il sesso è davvero importante in una coppia?
- Amore senza sesso o sesso senza amore?
- L’orgasmo femminile è tutta questione di ritmo
- Le donne rivelano le 16 piccole cose che rendono un uomo irresistibile
- Orgasmo femminile: dieci consigli per raggiungerlo più facilmente
- Differenza tra orgasmo maschile e femminile
- L’orgasmo e le altre fasi del ciclo di risposta sessuale
- Orgasmo maschile e femminile: nuovo studio sulle differenze fisiologiche
- Qual è la lunghezza media del pene?
- Come raggiungere un orgasmo femminile lungo ed intenso
- Orgasmo femminile: una donna su 5 non lo ha mai provato in vita sua
- Dare un nome al proprio pene ed altre cose che fanno gli uomini di nascosto
- Come avere un orgasmo vaginale
- Orgasmo femminile: le posizioni migliori per raggiungerlo
- Sintomi di eccitazione sessuale femminile e maschile
- Dieci ragazze raccontano le loro tecniche di masturbazione
- Tecniche di masturbazione femminile: 5 errori da non fare
- “Se ti tocchi diventi cieco”: tutti i falsi miti sulla masturbazione
- Masturbazione maschile: 10 cose che le donne non sanno
- Maggio è il mese della masturbazione: tutto sull’orgasmo
- Masturbazione: ecco i 10 effetti sulla salute della donna
- Come bloccare sul nascere il desiderio di masturbarti in 10 passi
- Masturbazione maschile: suggerimenti per raggiungere orgasmi incredibili
- La masturbazione secondo la Bibbia è un peccato?
- USA: in arrivo la prima legge contro la masturbazione
- 13 ragioni per cui ogni donna dovrebbe masturbarsi regolarmente
- Come capire se soffro di masturbazione compulsiva?
- In aumento le donne che guardano video porno su internet, ecco le parole chiave che più cercano
- Masturbazione compulsiva e dipendenza da pornografia causano impotenza anche nei giovani: colpa dell’effetto Coolidge
- Micropene: quanto misura, complicazioni, c’è una cura?
- Erezione debole o assente da cause psicologiche: cura e rimedi
- Prostata ingrossata ed infiammata: ecco cosa fare per mantenerla in salute
- Perversioni sessuali: dagli insetti sulle parti intime fino ai pannolini sporchi e le mestruazioni
- Le dimensioni del pene contano o no? Le confessioni senza censura delle mie pazienti ed i loro consigli per avere un pene più bello
- I vantaggi del non masturbarsi: le rivelazioni di un ex masturbatore cronico
- La ragazza con due vagine che ha dovuto perdere la verginità due volte
- Eiaculazione retrograda: quando lo sperma non esce o è troppo poco
- Smegma: i rischi dell’accumulo di sporco sul pene
- Dipendenza dal porno online: ecco perché è così facile cadere nel vortice della masturbazione compulsiva che porta all’impotenza. I pensieri di un mio paziente masturbatore cronico
- La masturbazione compulsiva non è un vizio: è una tossicodipendenza
- Il punto G femminile: come trovarlo e stimolarlo e quali sono le posizioni sessuali che più lo eccitano
- La Sindrome da spogliatoio o Dismorfofobia peniena: quando il pene sembra deforme o più piccolo o più grande di quanto realmente sia. Diagnosi e cure
- Come fare per avere un’eiaculazione più abbondante e migliorare sapore, odore, colore e densità dello sperma?
- Gli uomini sono per natura poligami e sono attratti da donne giovani: le verità che nessuno ha il coraggio di ammettere
- Cosa accade e cosa si prova quando si frattura il pene?
- “Dottore, il mio pene si sta accorciando”: la Sindrome della retrazione genitale
- La masturbazione fa bene o fa male?
- Andrew Wardle: “Sono nato senza pene ma sono stato con oltre cento donne
- Quanto deve durare un rapporto sessuale prima che si parli di eiaculazione precoce?
- Esercizi di Kegel: allena il tuo muscolo pubococcigeo per aumentare la potenza sessuale e contrastare l’eiaculazione precoce
- Come smettere di masturbarsi e di guardare porno online
- Vagina: anatomia, funzioni e patologie in sintesi
- Differenza tra vagina e vulva
- Utero: anatomia, funzioni, patologie e sintomi in sintesi
- Apparato genitale femminile: anatomia, funzioni e patologie in sintesi
- La vagina è uguale in tutte le donne?
- Quanto è profonda una vagina?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 Prima di iniziare la lettura, ti consiglio di leggere prima questo articolo:
Prima di iniziare la lettura, ti consiglio di leggere prima questo articolo: 
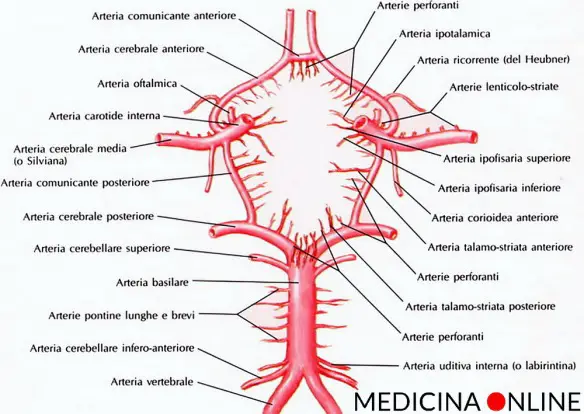 Il Poligono di Willis, anche chiamato Circolo di Willis (Circle of Willis in inglese) è importante sistema di anastomosi arteriose (cioè di comunicazioni tra vasi arteriosi) a pieno canale presente alla base della scatola cranica, così chiamato in onore al medico inglese
Il Poligono di Willis, anche chiamato Circolo di Willis (Circle of Willis in inglese) è importante sistema di anastomosi arteriose (cioè di comunicazioni tra vasi arteriosi) a pieno canale presente alla base della scatola cranica, così chiamato in onore al medico inglese 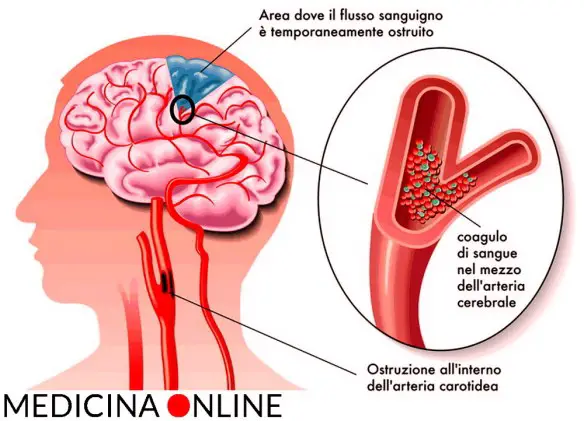 Per meglio comprendere l’argomento, ti consiglio di leggere prima questo articolo:
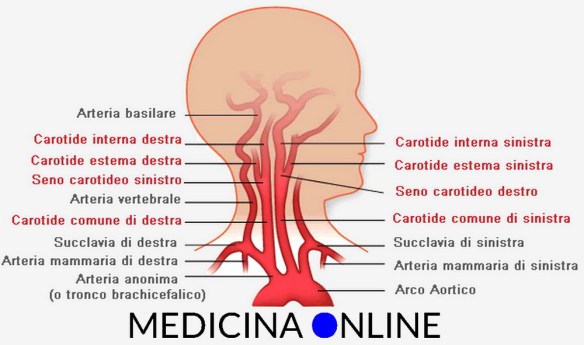
Per meglio comprendere l’argomento, ti consiglio di leggere prima questo articolo:  L’arteria carotide è uno delle più grandi ed importanti arterie del nostro corpo umano: essa – insieme all’arteria vertebrale – irrora il sistema nervoso centrale e le strutture facciali. Una ostruzione a livello dell’arteria carotide è estremamente pericolosa per la salute, a tal proposito leggi anche:
L’arteria carotide è uno delle più grandi ed importanti arterie del nostro corpo umano: essa – insieme all’arteria vertebrale – irrora il sistema nervoso centrale e le strutture facciali. Una ostruzione a livello dell’arteria carotide è estremamente pericolosa per la salute, a tal proposito leggi anche: Dieta ipoproteica ed aproteica: cosa mangiare e chi la deve seguire?
Dieta ipoproteica ed aproteica: cosa mangiare e chi la deve seguire?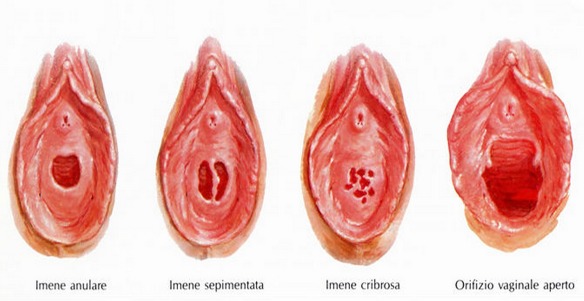 Il sangue mestruale raggiunge l’esterno anche in presenza di un imene integro che nella donna vergine ricopre l’apertura vaginale: questo perché, anche prima del primo rapporto sessuale dove avviene la deflorazione, l’imene è dotato di opportuni forellini – in numero variabile – presenti fisiologicamente sulla sua superficie. L’assenza congenita di questi forellini impedisce la fuoriuscita del sangue mestruale e rende necessario l’intervento del medico.
Il sangue mestruale raggiunge l’esterno anche in presenza di un imene integro che nella donna vergine ricopre l’apertura vaginale: questo perché, anche prima del primo rapporto sessuale dove avviene la deflorazione, l’imene è dotato di opportuni forellini – in numero variabile – presenti fisiologicamente sulla sua superficie. L’assenza congenita di questi forellini impedisce la fuoriuscita del sangue mestruale e rende necessario l’intervento del medico.