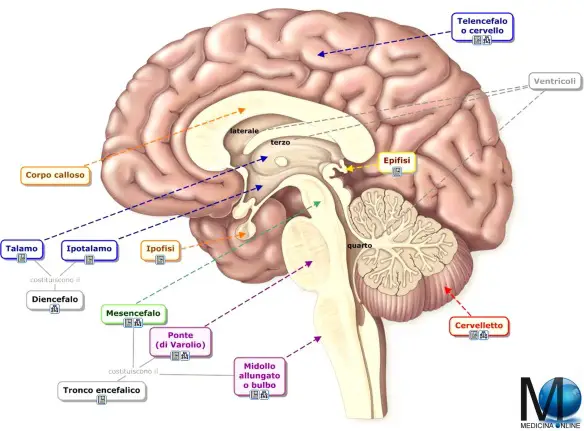
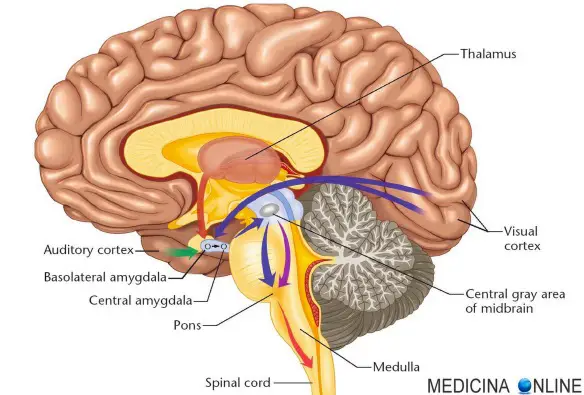
 L’intelligenza è considerata la capacità di un persona (o più genericamente di un “agente”) di affrontare e risolvere con successo situazioni e problemi nuovi o sconosciuti; nel caso dell’uomo e degli animali l’intelligenza pare inoltre identificabile anche come il complesso di tutte quelle facoltà di tipo cognitivo o emotivo che concorrono o concorrerebbero a tale capacità. Tradizionalmente attribuita alle sole specie animali, oggi l’intelligenza viene da alcuni attribuita, in misura minore, anche alle piante, mentre il campo di ricerca dell’intelligenza artificiale tenta di creare delle macchine che siano in grado di riprodurre o di simulare l’intelligenza umana. Sebbene abbia sviluppato dei modelli per la valutazione dell’intelligenza, la comunità scientifica ancora non concorda universalmente su una definizione unica di cosa essa sia.
L’intelligenza è considerata la capacità di un persona (o più genericamente di un “agente”) di affrontare e risolvere con successo situazioni e problemi nuovi o sconosciuti; nel caso dell’uomo e degli animali l’intelligenza pare inoltre identificabile anche come il complesso di tutte quelle facoltà di tipo cognitivo o emotivo che concorrono o concorrerebbero a tale capacità. Tradizionalmente attribuita alle sole specie animali, oggi l’intelligenza viene da alcuni attribuita, in misura minore, anche alle piante, mentre il campo di ricerca dell’intelligenza artificiale tenta di creare delle macchine che siano in grado di riprodurre o di simulare l’intelligenza umana. Sebbene abbia sviluppato dei modelli per la valutazione dell’intelligenza, la comunità scientifica ancora non concorda universalmente su una definizione unica di cosa essa sia.
Leggi anche:
La valutazione dell’intelligenza
Per quanto riguarda l’intelligenza umana sono stati sviluppati dei modelli per la valutazione o “misura” della stessa. Va però precisato che tali modelli valutano solo aspetti specifici della capacità intellettiva degli individui: i risultati dei test d’intelligenza vanno considerati come giudizi validi solamente in riferimento a dei singoli aspetti, e non all’intelligenza dei soggetti testati nel suo complesso.
Di seguito sono elencati i principali test psicometrici (in ordine cronologico di ideazione):
- Alfred Binet (1911) ed in seguito Lewis M. Terman all’Università di Stanford (1916) costruiscono un test che prende in considerazione soltanto quegli aspetti dell’intelligenza utilizzati in ambito scolastico, composto dunque da prove (diverse) strettamente inerenti all’ambito scolastico stesso. Erede contemporaneo del test sono le Scale d’intelligenza Stanford-Binet. Concetto chiave è il quoziente d’intelligenza (QI) come rapporto tra età mentaleed età cronologica moltiplicato 100. Il valore 100 del quoziente intellettivo è considerato il valore medio della popolazione. Il test Stanford-Binet misura un solo fattore di “intelligenza”, e propone prove suddivise per fasce di età; non ha validità per individui più grandi di 13 – 14 anni.
- Il Wechsler Adult Intelligence Scale (WAIS, 1939) riprende i tipi di compito dello Stanford-Binet, nonché il concetto di quoziente intellettivo, e li ricostruisce per gli adulti. È costituito da più sub-test, ciascuno dei quali è composto da voci a difficoltà progressiva. Il WAIS, al contrario dello Stanford-Binet, non prevede un solo fattore di intelligenza generale, ma comprende anche una serie di dimensioni, coerenti al loro interno per tipologia di prove, che compongono il test: prove verbali (cultura generale, comprensione, analogie, memoria di cifre, ragionamento aritmetico), le prove di performance (riordinamento di figura, completamento di figura, disegno di cubi, ricostruzione di figura, associazione di simboli o numeri).
- Per entrambi questi test (Stanford-Binet e WAIS) è chiara l’importanza, sulla misura finale, del livello di scolarizzazione del soggetto. Si sono quindi progettati dei test d’intelligenza “culture free”, non influenzati dal tipo di educazione e di cultura del soggetto messo sotto analisi; i più noti sono quello delle matrici progressive di Raven (1938), matrici numeriche da completare e il Culture fair intelligence test (1949) di Cattell. Studi su questi test sembrerebbero dimostrare che essi non discriminano in modo adeguato i soggetti con intelligenza superiore alla norma, mentre sembrerebbero più adatti per valutare i soggetti svantaggiati.
Gli studi differenziali sull’intelligenza
Con il diffondersi estensivo degli strumenti per la misura dell’intelligenza, si è focalizzata l’attenzione sulle differenze individuali ad essa legate. Le diversità in questione sono state infatti un significativo campo di discussione tra coloro che ne identificano le cause all’aspetto genetico e coloro che invece assegnano una maggiore importanza ai fattori ambientali. Alcuni studi mostrano come la presenza di alcune patologie psichiatriche, come la depressione, influisca sulla performance al test d’intelligenza WAIS-R: più è severa la patologia più la performance al test è deficitaria. Il che tuttavia non suggerisce una globale differenza nell’intelligenza tra individui depressi e individui sani, quanto piuttosto un ruolo negativo del verificarsi degli episodi depressivi sul modo in cui vengono svolti i test d’intelligenza. Gli studi differenziali sull’intelligenza evidenziano una forte correlazione tra QI (quoziente intellettivo) di gemelli monovulari. Si evidenzia inoltre che lo sviluppo delle capacità cognitive è fortemente influenzato dai fattori ambientali (si pensi agli studi portati avanti sulle differenze nell’intelligenza tra bianchi e neri, ricondotte non a differenze cognitive, ma piuttosto al fattore interveniente del livello socio-demografico). La psicologia risolve la dialettica tra componenti innate e ambientali nello sviluppo dell’intelligenza evidenziando come la componente genetica sembra rappresentare una disponibilità, mentre la componente educativa rappresenta un fattore di innesco per tradurre un potenziale in una funzionalità effettiva. Per quanto riguarda l’avanzare dell’età, il rendimento su alcune scale del WAIS tende a diminuire, mentre su altre rimane stabile o aumenta. Riprendendo la distinzione proposta da Raymond Cattell tra intelligenza fluida e cristallizzata, caratteristiche legate all’intelligenza fluida tendono a diminuire dopo i 60 anni, mentre l’intelligenza cristallizzata aumenta in maniera costante per tutta la vita.
Leggi anche:
L’apporto cognitivista: il problem solving
Il problem solving è un processo mentale volto a trovare un percorso che porta il cambiamento da una situazione iniziale ad una disposizione finale. La capacità di problem solving è spesso adoperata come misura empirica dell’intelligenza; infatti nel problem solving viene contestualizzato il pensiero logico misurato dal quoziente d’intelligenza, che viene applicato alla risoluzione di problemi specifici. Coi test sul problem solving, i soggetti forniscono in genere prestazioni più elevate e considerate più attendibili. Il problem solving rappresenta l’approccio cognitivista allo studio dell’intelligenza. La definizione dell’intelligenza in termini di problem solving rappresenta il primo passo compiuto dagli psicologi da una visione dell’intelligenza di tipo scolastico a concetti più differenziati, come per esempio intelligenza fluida-cristallizzata (Raymond Cattell), o intelligenza logica-creativa, e recentemente i concetti di intelligenze multiple (Howard Gardner) e intelligenza emotiva (Daniel Goleman). Dal punto di vista storico risulta importante il contributo di Wertheimer. Max Wertheimer (1965) distingue una intelligenza logica, esprimentesi ad esempio nel ragionamento analitico, e una intelligenza creativa, orientata alla sintesi e alla costruzione del nuovo. La prima orientata ai problemi convergenti, la seconda orientata alla soluzione di problemi divergenti.
Le intelligenze multiple
Lo psicologo statunitense Howard Gardner, sulla base di ricerche e letteratura su soggetti affetti da lesioni di interesse neuropsicologico, arriva a distinguere ben 9 manifestazioni fondamentali dell’intelligenza, derivanti da strutture differenti del cervello e indipendenti l’una dall’altra. Ecco, qui di seguito, i nove macro-gruppi intellettivi:
- Intelligenza Linguistica: è l’intelligenza legata alla capacità di utilizzare un vocabolario chiaro ed efficace. Chi la possiede solitamente sa variare il suo registro linguistico in base alle necessità ed ha la tendenza a riflettere sul linguaggio.
- Intelligenza Logico-Matematica: coinvolge sia l’emisfero cerebrale sinistro, che ricorda i simboli matematici, che quello di destra, nel quale vengono elaborati i concetti. È l’intelligenza che riguarda il ragionamento deduttivo, la schematizzazione e le catene logiche.
- Intelligenza Spaziale: concerne la capacità di percepire forme e oggetti nello spazio. Chi la possiede, normalmente, ha una sviluppata memoria per i dettagli ambientali e le caratteristiche esteriori delle figure, sa orientarsi in luoghi intricati e riconosce oggetti tridimensionali in base a schemi mentali piuttosto complessi. Questa forma dell’intelligenza si manifesta essenzialmente nella creazione di arti figurative.
- Intelligenza Corporeo-Cinestesica: coinvolge il cervelletto, i gangli fondamentali, il talamo e vari altri punti del nostro cervello. Chi la possiede ha una padronanza del corpo che gli permette di coordinare bene i movimenti. In generale si può riferire a chi fa un uso creativo del corpo, come i ginnasti e i ballerini.
- Intelligenza Musicale: normalmente è localizzata nell’emisfero destro del cervello, ma le persone con cultura musicale elaborano la melodia in quello sinistro. È la capacità di riconoscere l’altezza dei suoni, le costruzioni armoniche e contrappuntistiche. Chi ne è dotato solitamente ha uno spiccato talento per l’uso di uno o più strumenti musicali, o per la modulazione canora della propria voce.
- Intelligenza Intrapersonale: riguarda la capacità di comprendere la propria individualità, di saperla inserire nel contesto sociale per ottenere risultati migliori nella vita personale, e anche di sapersi immedesimare in personalità diverse dalla propria. È considerata da Gardner una “fase” speculare dell’intelligenza interpersonale, laddove quest’ultima rappresenta la fase estrospettiva (vedi anche intelligenza emotiva).
- Intelligenza Interpersonale: coinvolge tutto il cervello, ma principalmente i lobi pre-frontali. Riguarda la capacità di comprendere gli altri, le loro esigenze, le paure, i desideri nascosti, di creare situazioni sociali favorevoli e di promuovere modelli sociali e personali vantaggiosi. Si può riscontrare specificamente negli psicologi, più genericamente in quanti possiedono spiccata empatia e abilità di interazione sociale.
- Intelligenza Naturalistica: consiste nel saper individuare determinati oggetti naturali, classificarli in un ordine preciso e cogliere le relazioni tra di essi. Alcuni gruppi umani che vivono in uno stadio ancora “primitivo”, come le tribù aborigene di raccoglitori-cacciatori, mostrano una grande capacità nel sapersi orientare nell’ambiente naturale riconoscendone anche i minimi dettagli.
- Intelligenza Esistenziale o Teoretica: rappresenta la capacità di riflettere consapevolmente sui grandi temi della speculazione teoretica, come la natura dell’universo e la coscienza umana, e di ricavare da sofisticati processi di astrazione delle categorie concettuali che possano essere valide universalmente.
Sotto questi aspetti/teoria il significato del concetto di intelligenza è da intendersi dunque come particolari abilità di cui è dotato l’individuo. Sebbene queste capacità siano più o meno innate negli individui, non sono statiche e possono essere sviluppate mediante l’esercizio, potendo anche “decadere” col tempo. Lo stesso Gardner ha poi menzionato il fatto che classificare tutte le manifestazioni dell’intelligenza umana sarebbe un compito troppo complesso, dal momento che ogni macro-gruppo contiene vari sottotipi.
Leggi anche:
L’intelligenza artificiale
La locuzione “intelligenza artificiale”F (o IA) indica sia la proprietà di una macchina di imitare, del tutto o in parte, l’intelligenza biologica, sia il ramo dell’informatica che mira a creare le macchine capaci di tale imitazione, attraverso “lo studio e la progettazione di agenti intelligenti” o “agenti razionali”, dove un agente intelligente è un sistema che percepisce il suo ambiente e attua le azioni che massimizzano le sue possibilità di successo. I successi ottenuti nel campo dell’intelligenza artificiale riguardano per ora problemi vincolati e ben definiti, come la capacità delle macchine di sostenere giochi, la risoluzione di cruciverba e il riconoscimento ottico dei caratteri, e alcuni problemi più generali come quello delle automobili autonome. Il concetto di IA forte non è ancora realtà, ma è un obiettivo della ricerca a lungo termine. Tra le caratteristiche che i ricercatori sperano che le macchine possano un giorno esibire, vi sono il ragionamento, la capacità di pianificare, apprendere, percepire, comunicare e manipolare oggetti. Non vi è attualmente consenso su quanto vicino si possa andare nel simulare il cervello (umano nello specifico).
Leggi anche:
- Sindrome di Down: rischio di avere un figlio affetto
- Quanti cromosomi ha chi è affetto da Sindrome di Down?
- Le malattie genetiche più diffuse al mondo
- Dislessia: cos’è, come riconoscerla, come affrontarla e superarla
- Si può morire di epilessia?
- Demenza senile: cause, sintomi, decorso e cure
- Sindrome di Asperger in bambini ed adulti: primi sintomi, terapie
- Persone famose con la Sindrome di Asperger
- Vostro figlio soffre di autismo? I primi segnali per capirlo e come comportarsi con lui
- Schizofrenia: sintomi iniziali, violenza, test, cause e terapie
- Differenza tra morbo di Alzheimer, demenza senile, vascolare e reversibile
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Sindrome di Turner: cariotipo, cause, sintomi e segni caratteristici
- Sindrome di Klinefelter: cariotipo, cause, sintomi e cura
- Sindrome di Down: cause, sintomi in gravidanza e nei neonati
- Sindrome di Noonan: cause, sintomi nel neonato, aspettative di vita
- Sindrome di Bloom: cause, sintomi, diagnosi e terapia
- Differenza tra psicologo e psicoterapeuta
- Differente approccio di psicologo, psicoterapeuta e psichiatra
- Differenze tra le varie scuole di psicoterapia: quale la più efficace?
- Disturbo ossessivo-compulsivo: ripetere, ripetere e ripetere ancora all’infinito un gesto. Differenze col disturbo di personalità ossessivo-compulsivo
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- Malattia di Huntington: cos’è, ereditarietà, come si trasmette, età di insorgenza
- Morbo di Parkinson: cause, sintomi, decorso, terapie
- Morbo di Alzheimer: cause, sintomi, decorso, terapie
- Tumore al cervello: operato mentre suona la chitarra e canta Yesterday
- Differenza tra morbo di Alzheimer e morbo di Parkinson: sintomi comuni e diversi
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Differenze tra sclerosi laterale amiotrofica e sclerosi multipla
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:
 L’epilessia è una condizione neurologica, solitamente cronica, in altri transitoria, caratterizzata da ricorrenti e improvvise manifestazioni con perdita della coscienza e – in alcuni casi – violenti movimenti convulsivi dei muscoli, dette “crisi epilettiche”. La crisi è causata dalla scarica improvvisa eccessiva e rapida di una popolazione più o meno estesa di neuroni che fanno parte della sostanza grigia dell’encefalo (definizione di John Hughlings Jackson). L’aggregato di neuroni interessati dalla scarica viene definito “focolaio epilettogeno”. Se la scarica interessa tutta la superficie del cervello, si parla di crisi epilettiche generalizzate; se interessa solo una parte della superficie, si parla di crisi epilettiche focali (o parziali).
L’epilessia è una condizione neurologica, solitamente cronica, in altri transitoria, caratterizzata da ricorrenti e improvvise manifestazioni con perdita della coscienza e – in alcuni casi – violenti movimenti convulsivi dei muscoli, dette “crisi epilettiche”. La crisi è causata dalla scarica improvvisa eccessiva e rapida di una popolazione più o meno estesa di neuroni che fanno parte della sostanza grigia dell’encefalo (definizione di John Hughlings Jackson). L’aggregato di neuroni interessati dalla scarica viene definito “focolaio epilettogeno”. Se la scarica interessa tutta la superficie del cervello, si parla di crisi epilettiche generalizzate; se interessa solo una parte della superficie, si parla di crisi epilettiche focali (o parziali).
 Il ritmo circadiano, in cronobiologia e in cronopsicologia, è un ritmo caratterizzato da un periodo di circa 24 ore. Il termine “circadiano”, coniato da Franz Halberg, viene dal latino circa diem e significa appunto “intorno al giorno”. Il primo a intuire che i ritmi osservati potessero essere di origine endogena fu lo scienziato francese Jean-Jacques d’Ortous de Mairan che nel 1729 notò che i modelli di 24 ore nei movimenti delle piante continuavano anche quando queste venivano tenute in condizioni di buio costante. Esempi sono il ritmo veglia-sonno, il ritmo di secrezione del cortisolo e di varie altre sostanze biologiche, il ritmo di variazione della temperatura corporea e di altri parametri legati al sistema circolatorio. Oltre ai ritmi circadiani sono stati identificati e studiati vari ritmi circasettimanali, circamensili, circannuali. Si pensa che i ritmi circadiani si siano originati nelle protocellule, con lo scopo di proteggere la replicazione del DNA dall’alta radiazione ultravioletta durante il giorno. Come risultato, la replicazione avveniva al buio. Il fungo Neurospora, che esiste ancora oggi, contiene questo meccanismo regolatore.
Il ritmo circadiano, in cronobiologia e in cronopsicologia, è un ritmo caratterizzato da un periodo di circa 24 ore. Il termine “circadiano”, coniato da Franz Halberg, viene dal latino circa diem e significa appunto “intorno al giorno”. Il primo a intuire che i ritmi osservati potessero essere di origine endogena fu lo scienziato francese Jean-Jacques d’Ortous de Mairan che nel 1729 notò che i modelli di 24 ore nei movimenti delle piante continuavano anche quando queste venivano tenute in condizioni di buio costante. Esempi sono il ritmo veglia-sonno, il ritmo di secrezione del cortisolo e di varie altre sostanze biologiche, il ritmo di variazione della temperatura corporea e di altri parametri legati al sistema circolatorio. Oltre ai ritmi circadiani sono stati identificati e studiati vari ritmi circasettimanali, circamensili, circannuali. Si pensa che i ritmi circadiani si siano originati nelle protocellule, con lo scopo di proteggere la replicazione del DNA dall’alta radiazione ultravioletta durante il giorno. Come risultato, la replicazione avveniva al buio. Il fungo Neurospora, che esiste ancora oggi, contiene questo meccanismo regolatore.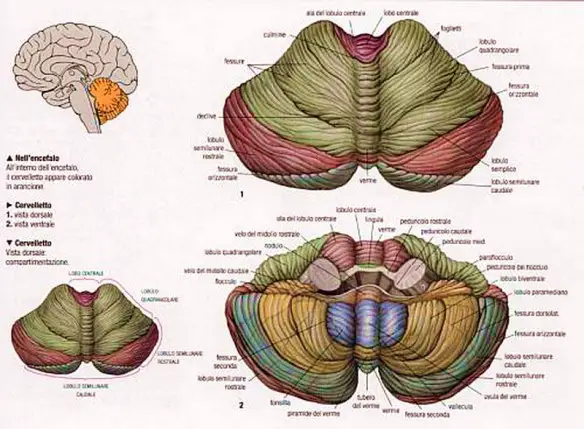 Con “atassia” (in inglese “ataxia”) in medicina si indica un disturbo caratterizzato nella progressiva perdita della coordinazione muscolare che rende
Con “atassia” (in inglese “ataxia”) in medicina si indica un disturbo caratterizzato nella progressiva perdita della coordinazione muscolare che rende  Il sonnambulismo è un disturbo del sonno di natura benigna e a risoluzione generalmente spontanea, che si presenta tipicamente durante la prima parte della notte, ovvero, entro le prime 2 ore dall’addormentamento. Chi ne soffre compie dei movimenti o dei comportamenti, a volte anche complessi, senza averne coscienza: nonostante l’attività motoria del sonnambulo, questo in realtà sta continuando a dormire.
Il sonnambulismo è un disturbo del sonno di natura benigna e a risoluzione generalmente spontanea, che si presenta tipicamente durante la prima parte della notte, ovvero, entro le prime 2 ore dall’addormentamento. Chi ne soffre compie dei movimenti o dei comportamenti, a volte anche complessi, senza averne coscienza: nonostante l’attività motoria del sonnambulo, questo in realtà sta continuando a dormire. La claustrofobia (dal latino claustrum, “luogo chiuso” e dal greco φόβος, phobos, “fobia”) è la paura di luoghi chiusi e ristretti come camerini, ascensori, sotterranei, metropolitane, strumenti per eseguire risonanze magnetiche e di tutti i luoghi angusti in cui il soggetto si ritiene accerchiato e privo di libertà spaziale attorno a sé.
La claustrofobia (dal latino claustrum, “luogo chiuso” e dal greco φόβος, phobos, “fobia”) è la paura di luoghi chiusi e ristretti come camerini, ascensori, sotterranei, metropolitane, strumenti per eseguire risonanze magnetiche e di tutti i luoghi angusti in cui il soggetto si ritiene accerchiato e privo di libertà spaziale attorno a sé. 
 Capita a tutti nella vita di fare i conti con pensieri intrusivi, è una cosa normale ma estremamente fastidiosa. Nei casi più lievi questi pensieri sono solo una fonte di distrazione, ma se non trattati nel modo corretto possono diventare delle vere e proprie ossessioni. Proprio come i problemi somatici, anche nel caso dei pensieri intrusivi è meglio affrontarli all’esordio: presi in tempo sono più facili da vincere, ma se lasciati lì a crescere, potrebbero diventare ingestibili. Molti studi rivelano che lo stress che deriva dalla ruminazione mentale facilita l’insorgenza di depressione, cancro, problemi cardiaci e malattie autoimmuni. Cosa puoi fare quindi per toglierti qualcuno dalla testa o per smettere di pensare a qualcosa che ti assilla, ma verso la quale non puoi fare nulla? Ecco dieci strategie che ti possono aiutare.
Capita a tutti nella vita di fare i conti con pensieri intrusivi, è una cosa normale ma estremamente fastidiosa. Nei casi più lievi questi pensieri sono solo una fonte di distrazione, ma se non trattati nel modo corretto possono diventare delle vere e proprie ossessioni. Proprio come i problemi somatici, anche nel caso dei pensieri intrusivi è meglio affrontarli all’esordio: presi in tempo sono più facili da vincere, ma se lasciati lì a crescere, potrebbero diventare ingestibili. Molti studi rivelano che lo stress che deriva dalla ruminazione mentale facilita l’insorgenza di depressione, cancro, problemi cardiaci e malattie autoimmuni. Cosa puoi fare quindi per toglierti qualcuno dalla testa o per smettere di pensare a qualcosa che ti assilla, ma verso la quale non puoi fare nulla? Ecco dieci strategie che ti possono aiutare. L’intelligenza è considerata la capacità di un persona (o più genericamente di un “agente”) di affrontare e risolvere con successo situazioni e problemi nuovi o sconosciuti; nel caso dell’uomo e degli animali l’intelligenza pare inoltre identificabile anche come il complesso di tutte quelle facoltà di tipo cognitivo o emotivo che concorrono o concorrerebbero a tale capacità. Tradizionalmente attribuita alle sole specie animali, oggi l’intelligenza viene da alcuni attribuita, in misura minore, anche alle piante, mentre il campo di ricerca dell’intelligenza artificiale tenta di creare delle macchine che siano in grado di riprodurre o di simulare l’intelligenza umana. Sebbene abbia sviluppato dei modelli per la valutazione dell’intelligenza, la comunità scientifica ancora non concorda universalmente su una definizione unica di cosa essa sia.
L’intelligenza è considerata la capacità di un persona (o più genericamente di un “agente”) di affrontare e risolvere con successo situazioni e problemi nuovi o sconosciuti; nel caso dell’uomo e degli animali l’intelligenza pare inoltre identificabile anche come il complesso di tutte quelle facoltà di tipo cognitivo o emotivo che concorrono o concorrerebbero a tale capacità. Tradizionalmente attribuita alle sole specie animali, oggi l’intelligenza viene da alcuni attribuita, in misura minore, anche alle piante, mentre il campo di ricerca dell’intelligenza artificiale tenta di creare delle macchine che siano in grado di riprodurre o di simulare l’intelligenza umana. Sebbene abbia sviluppato dei modelli per la valutazione dell’intelligenza, la comunità scientifica ancora non concorda universalmente su una definizione unica di cosa essa sia.