 La narcolessia (narcolepsy) è un disturbo neurologico cronico che si manifesta con ipersonnia, cioè una eccessiva sonnolenza diurna. Il paziente ipersonniaco non riesce a rimanere vigile per tutto l’arco della giornata, può infatti andare incontro a situazioni di sonno improvviso da cui non riesce ad esimersi (per esempio si può addormentare durante una conversazione, durante un pasto o addirittura mentre sta guidando), inoltre potrebbe avere parecchie difficoltà a svegliarsi al mattino. Può essere difficile per un ammalato rimanere sveglio durante gli orari di scuola o di lavoro, ciò rende difficile – se non impossibili per il narcolettico – lo svolgimento di alcune professioni dove è necessario tenere alta la concentrazione per periodi lunghi.
La narcolessia (narcolepsy) è un disturbo neurologico cronico che si manifesta con ipersonnia, cioè una eccessiva sonnolenza diurna. Il paziente ipersonniaco non riesce a rimanere vigile per tutto l’arco della giornata, può infatti andare incontro a situazioni di sonno improvviso da cui non riesce ad esimersi (per esempio si può addormentare durante una conversazione, durante un pasto o addirittura mentre sta guidando), inoltre potrebbe avere parecchie difficoltà a svegliarsi al mattino. Può essere difficile per un ammalato rimanere sveglio durante gli orari di scuola o di lavoro, ciò rende difficile – se non impossibili per il narcolettico – lo svolgimento di alcune professioni dove è necessario tenere alta la concentrazione per periodi lunghi.
Leggi anche: Beth, la “bella addormentata” esiste davvero
Fisiopatologia
Nel soggetto sano esistono due fasi diverse di sonno: il sonno NON REM o NREM (non rapid eye movement), costituito da sonno leggero e profondo, e il sonno REM (rapid eye movement), in cui si manifestano circa l’85% dei sogni. Nel sonno REM, inoltre, si assiste ad una condizione di paralisi a carico di quasi tutti i muscoli del corpo, eccetto i muscoli oculari e il diaframma, che sostiene la respirazione. Quando ci si addormenta, il sonno inizia nelle fasi più leggere di sonno NREM per poi approfondirsi progressivamente. Ogni 90 minuti circa il sonno NREM lascia spazio al manifestarsi del sonno REM. Nel soggetto sano questa alternanza NREM e REM si ripete più volte nel corso della notte.
Nei soggetti affetti da narcolessia si assiste ad una rapida ed atipica emergenza di sonno REM, nei 15-20 minuti che intercorrono dopo l’addormentamento, e ad intrusioni di sonno REM durante il giorno. Gli attacchi di sonno diurni compaiono in genere ogni 90-120 minuti e, spesso, al risveglio da un sonnellino di 5-15 minuti, il soggetto ricorda di aver sognato e si sente discretamente riposato.
Leggi anche:
Che cosa causa la narcolessia?
La narcolessia è una patologia la cui causa scatenante non è ancora conosciuta. Recenti ricerche hanno mostrato che numerosi neurotrasmettitori sono coinvolti. Il più importante di questi è l’ipocretina (anche conosciuta come orexina), che nei narcolettici si è dimostrata ridotta all’interno del liquor cefalo-rachidiano, fino alla completa scomparsa nel 90% dei soggetti affetti da narcolessia con cataplessia. È stata inoltre evidenziata una riduzione dei neuroni ipotalamici secernenti questo composto in rilievi autoptici di soggetti affetti.
Solamente 1% dei casi di narcolessia presenta familiarità. Il rischio del riscontro di narcolessia fra parenti di primo grado è del 1% – 2%, quindi 30 – 40 volte più alto della popolazione generale. Questo significa che i fattori genetici giocano un ruolo fondamentale in questa patologia.
Leggi anche: Cataplessia: significato, cause e cura
Caratteristiche degli attacchi di sonno:
- possono durare dai 15 ai 60 minuti ciascuno circa;
- possono verificarsi più volte nell’arco di una giornata;
- di solito accadono dopo aver mangiato, ma possono verificarsi in qualsiasi momento, come ad esempio durante la guida, parlando con qualcuno, o durante altre situazioni in cui c’è poco movimento;
- in alcuni soggetti l’intensità dell’attacco è caratterizzata da una discreta progressività temporale che gli permette di interrompere consciamente le proprie azioni ed appartarsi in un luogo adatto prima di crollare a dormire.
A volte la persona può avere allucinazioni da sogno prima di dormire o durante un attacco. Quando ci si sveglia ci si sente riposati anche dopo un breve attacco. La narcolessia può anche essere associata ad una temporanea e improvvisa debolezza muscolare chiamata cataplessia, che di solito è causata da forti emozioni. Questo può essere associato a reazioni emotive come rabbia o risate ed essere simile alle crisi epilettiche e può comportare:
- improvvisa perdita di tono muscolare;
- temporanea incapacità di usare i muscoli (paralisi del sonno): questa condizione si verifica immediatamente dopo il risveglio o con l’insorgenza della sonnolenza.
Sintomi della narcolessia
- attacchi di sonno improvvisi, uno o più volte al giorno;
- eccessiva sonnolenza diurna (il narcolettico ogni 2 ore prova un forte impulso ad addormentarsi);
- cataplessia (perdita di forze causata da forti emozioni come il riso, l’imbarazzo, la collera fino alla caduta a terra);
- paralisi del sonno (il narcolettico si trova completamente paralizzato prima di addormentarsi o subito dopo il risveglio, mantenendosi perfettamente cosciente);
- allucinazioni ipnagogiche (il narcolettico sogna ad occhi aperti interagendo spesso con la realtà).
Leggi anche: Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
Se hai il dubbio che il tuo disturbo neurologico sia la narcolessia, la prima sintomatologia che compare è l’eccessiva sonnolenza diurna; la cataplessia la puoi manifestare entro 1-4 anni dall’inizio della sonnolenza, ma può tardare anche 40-60 anni. E’ presente una rapida ed atipica comparsa del sonno REM entro 15-20 minuti dall’addormentamento, puoi avere attacchi diurni di sonno ogni 90-120 minuti, con sonnellini di 5-15 minuti durante i quali poi ricordi di aver sognato e ti senti anche sufficientemente riposato, nel complesso hai comunque una discreta resistenza al sonno fra un episodio di riposo ed il successivo.
Leggi anche: Differenze tra attacco cataplettico ed attacco epilettico
Come si fa diagnosi di narcolessia?
Per una corretta diagnosi di narcolessia non è sufficiente valutare solo i sintomi clinici, è fondamentale ricorrere ad un centro del sonno per una accurata diagnosi strumentale. Per porre diagnosi di narcolessia è necessario che il soggetto lamenti presenza d’ipersonnia diurna quasi quotidiana da almeno 3 mesi, che potrà essere associata, quando presente, a storia di cataplessia.
I rilievi anamnestici devono essere confermati tramite l’esecuzione del test delle latenze multiple (Multiple Sleep Latency Test MSLT). MSLT è un test diurno dove 4-5 volte nel corso della giornata viene chiesto al paziente di provare ad addormentarsi . Ogni sessione può durare fino a 35 minuti e viene intervallata da 2 ore di pausa. Viene considerato indicativo della patologia il riscontro in corso di MSLT di una latenza media di addormentamento inferiore a 8 minuti e la comparsa di sonno REM in almeno 2 delle sedute.
Una polisonnografia notturna, in genere eseguita la sera prima dello svolgimento del MSLT, può evidenziare una comparsa precoce di sonno REM dopo l’addormentamento.
In alternativa, il dato anamnestico può essere confermato con dosaggio dell’ipocretina-1 liquorale, che deve risultare ≤110 ng/l.
Leggi anche:
- Perché sogniamo? Perché ricordiamo alcuni sogni e altri no? Cos’è un sogno lucido e la fase REM?
- Catatonia: significato, definizione, cause, sinonimi e cure
- Cataplessia: causa, significato, nel sonno, cura ed etimologia
- Catalessia in medicina: cause, sintomi, nel sonno e cure
- Differenza tra catatonia, catalessia e cataplessia
- Sognare topi, serpenti, gatti, sangue… Perché alcuni sogni sono ricorrenti e cosa significano?
Quante persone soffrono di narcolessia?
La narcolessia sembra non avere un fattore di familiarità, infatti solo l’1% dei casi ha una predisposizione familiare e compare tra i 15 ed i 25 anni. Il disturbo della narcolessia è probabilmente sottodiagnosticato in tutto il mondo; si riscontra in 0,2-2 casi ogni 1000 abitanti e solo il 10-15% dei narcolettici presenta tutti i sintomi, inoltre l’85-100% dei pazienti narcolettici presenta gli stessi antigeni di istocompatibilità (cioè hanno un simile assetto genetico predisponente).
E’ consigliato l’uso di farmaci per la narcolessia?
Soltanto i farmaci sintomatici sono consigliati per la narcolessia con cataplessia, si tratta comunque di sostanze che attenuano/risolvono uno o più sintomi del malessere, ma non curano ciò che scatena questo disturbo neurologico.
Terapie per la narcolessia
- La terapia non farmacologica più efficace si basa sui sonnellini brevi ristoratori (pochi minuti fino al massimo di 1 ora) che consentono al fisico di resistere alcune ore, dopodiché la sonnolenza ricompare. Queste brevi fasi di sonno possono variare da 6-7 al giorno. Gli adulti possono aiutarsi con l’uso di caffeina, assolutamente da evitare nei bambini.
- La terapia farmacologica prevede l’assunzione secondo i casi di uno dei seguenti farmaci:
- Modafinil;
- Sodio Oxybato.
Il Modafinil attiva la veglia; in soggetti adulti si assume in compresse distribuite nell’arco della mattinata per controllare la sonnolenza diurna. E’ vivamente sconsigliata l’assunzione di Modafinil nelle prime ore del pomeriggio perchè si rischia di disturbare il sonno della notte successiva. Non ci sono molti dati riguardo lo studio del Modafinil nei bambini, alcuni mostrano effetti assumendo la stessa dose degli adulti, mentre ad altri è sufficiente metà della dose. Generalmente gli effetti collaterali sono leggeri e possono essere: mal di testa, ansia,nervosismo e rinite.
Il Sodio Oxybato ha proprietà sedative ed anestetiche, sostanzialmente induce in un sonno profondo, si assume in sciroppo prima di andare a letto e deve essere assunta una seconda dose dopo circa 3 ore. Il massimo dell’efficacia per combattere la sonnolenza diurna è l’associazione del sodio oxybato di notte con il modafinil di giorno. Gli effetti collaterali del Sodio Oxybato sono:
- nausea;
- sonnambulismo;
- perdita di peso;
- confusione al risveglio;
- enuresi;
- ipertensione arteriosa;
- vertigini;
- cefalea.
I farmaci prima menzionati non sono una cura definitiva: curano solo i sintomi ma non il disturbo a monte. Alcuni comportamenti consigliati sembrano però ridurre l’insorgenza di attacchi di sonno:
- mangiare frutta e verdura durante il giorno ed evitare pasti pesanti prima di importanti attività;
- pianificazione di un breve pisolino (da 10 a 15 minuti) dopo i pasti se possibile;
- pianificazione di un pisolino per il controllo del sonno diurno e ridurre il numero di imprevisti e improvvisi attacchi di sonno.
In presenza di questa malattia è doveroso informare gli insegnanti e le autorità di vigilanza circa la condizione di quanti sono stati colpiti da narcolessia, in modo da non punirli per essere “pigri” a scuola o al lavoro.
Leggi anche: Le dieci cose che sicuramente non sai sui sogni
Eventuali complicazioni
La narcolessia è una malattia cronica, che dura tutta la vita. Non si tratta di una malattia mortale né pericolosa in sé, ma può diventarlose gli episodi si verificano durante la guida, l’uso di macchinari o attività simili. A tal proposito è importante che la narcolessia sia controllata con la terapia del sonno, per limitare il rischio di eventuali complicazioni, che sono:
- infortuni ed incidenti: se gli attacchi si verificano durante le attività prima descritte;
- riduzione di affidabilità sul luogo di lavoro;
- riduzione delle attività sociali;
- effetti collaterali di farmaci usati per curare la malattia.
Leggi anche:
- Perché abbiamo gli incubi?
- Quali sono i benefici del sonno?
- Come interpretare correttamente i sogni
- Come imparare a controllare i sogni
- Come imparare a ricordare i sogni
- Differenze tra fase REM e NON REM del sonno
- I 20 disturbi psichiatrici più strani che abbiate mai visto
- Sindrome di Stoccolma: psicologia, in amore, casi, cura e film in cui è presente
- Elettroshock oggi in Italia: effetti collaterali, a cosa serve, come funziona
- Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
- Le cinque regole d’oro per dormire bene
- Usare lo smartphone a letto prima di andare a dormire potrebbe ucciderti
- Le dieci cose che sicuramente non sai sui sogni
- Sognare topi, serpenti, gatti, sangue… Perché alcuni sogni sono ricorrenti e cosa significano?
- La donna deve dormire più dell’uomo: il cervello di lei lavora più di quello di lui
- Dimmi come dormi e ti dirò chi sei
- Dormire senza struccarsi invecchia la pelle di dieci anni
- La morte per mancanza di sonno è davvero possibile? Per quanto tempo si può restare svegli?
- Tumescenza peniena notturna, ovvero: le cinque erezioni che ha l’uomo di notte mentre dorme
- Diventare più belli? basta dormirci su, ti spiego come!
- La dieta per dormire bene, combattere l’insonnia e svegliarsi la mattina riposati
- E tu di che insonnia soffri? I cinque disturbi più frequenti sotto le coperte
- Vi insegno le 12 regole d’oro per battere l’insonnia ed avere un sonno perfetto
- Indossi sempre lo stesso pigiama? Ecco quali sono i rischi per la tua salute
- Dormire poco ti consuma il cervello ma correre te lo ricostruisce
- Chi non riesce ad alzarsi presto la mattina è più intelligente e creativo
- Usare lo smartphone a letto prima di andare a dormire potrebbe ucciderti
- Narcolessia: cause, sintomi, cure e terapia farmacologica
- Differenze tra fase REM e NON REM del sonno
- Perché sogniamo? Perché ricordiamo alcuni sogni e altri no? Cos’è un sogno lucido e la fase REM?
- Diventare più belli? basta dormirci su, ti spiego come!
- Stress: non basta dormire nel weekend per recuperare
- Beth, la “bella addormentata” esiste davvero
- Le cinque regole d’oro per dormire bene
- Bambini: meno dormono e più mangiano
- Differenza tra arma da fuoco ed arma da sparo con esempi
- Differenza tra arma automatica e semiautomatica con esempi
- Elenco di varie tipologie di armi suddivise per tipo
- Rigor mortis (rigidità cadaverica): perché avviene e dopo quanto tempo dalla morte?
- Differenza tra arma bianca, da fuoco e da taglio
- Differenza tra morte assistita (suicidio assistito), eutanasia e testamento biologico
- Differenza tra morte clinica, biologica, legale, apparente, improvvisa ed istantanea
- Differenza tra morte corporale e secunda
- Differenza tra morte cerebrale, stato vegetativo e coma
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:
 L’anguria è sicuramente uno dei frutti che più rappresentano l’estate. La sua altissima percentuale di acqua, unita alle vitamine A, B6 e C la rendono perfetta per dissetarsi, nutrire l’organismo, ma anche per realizzare delle maschere e ricette cosmetiche fai da te per la bellezza della pelle. Ecco 3 utilizzi cosmetici dell’anguria che (forse) non conosci!
L’anguria è sicuramente uno dei frutti che più rappresentano l’estate. La sua altissima percentuale di acqua, unita alle vitamine A, B6 e C la rendono perfetta per dissetarsi, nutrire l’organismo, ma anche per realizzare delle maschere e ricette cosmetiche fai da te per la bellezza della pelle. Ecco 3 utilizzi cosmetici dell’anguria che (forse) non conosci!
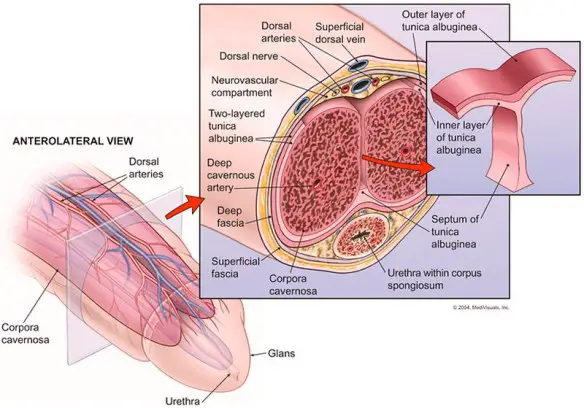 Il pene, anche chiamato verga o asta virile, è un organo maschile che appartiene sia all’apparato riproduttivo che a quello urinario. Apparentemente semplice, è in realtà un organo complesso e delicato.
Il pene, anche chiamato verga o asta virile, è un organo maschile che appartiene sia all’apparato riproduttivo che a quello urinario. Apparentemente semplice, è in realtà un organo complesso e delicato. Le “controindicazioni” (in inglese “contraindication“) sono tutte quelle circostanze che sconsigliano l’impiego di un farmaco, di una terapia o di un procedimento diagnostico, in quanto aumentano il rischio nell’utilizzo di quel farmaco. Le controindicazioni possono essere assolute o relative.
Le “controindicazioni” (in inglese “contraindication“) sono tutte quelle circostanze che sconsigliano l’impiego di un farmaco, di una terapia o di un procedimento diagnostico, in quanto aumentano il rischio nell’utilizzo di quel farmaco. Le controindicazioni possono essere assolute o relative. La narcolessia (narcolepsy) è un disturbo neurologico cronico che si manifesta con
La narcolessia (narcolepsy) è un disturbo neurologico cronico che si manifesta con 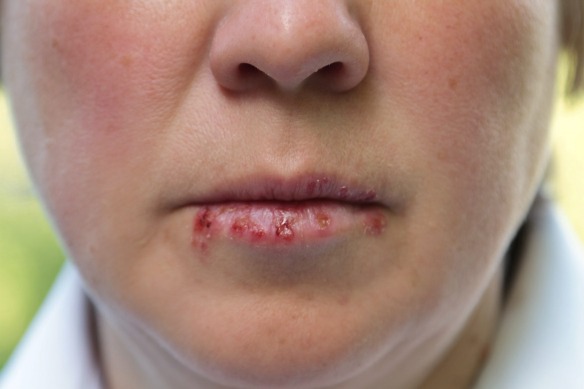 Oltre ad essere pruriginoso e doloroso, l’herpes labiale (più comunemente conosciuto come “febbre delle labbra”) può procurare disagio. Alcuni trattamenti, se impiegati alle prime avvisaglie di un focolaio, contribuiscono a ridurre la durata dell’infezione. Altri, invece, possono alleviare i sintomi. Nel corso dell’articolo, spiegheremo come riconoscere un focolaio di herpes labiale, come prevenirne la comparsa e in che modo curare questa spiacevole infezione.
Oltre ad essere pruriginoso e doloroso, l’herpes labiale (più comunemente conosciuto come “febbre delle labbra”) può procurare disagio. Alcuni trattamenti, se impiegati alle prime avvisaglie di un focolaio, contribuiscono a ridurre la durata dell’infezione. Altri, invece, possono alleviare i sintomi. Nel corso dell’articolo, spiegheremo come riconoscere un focolaio di herpes labiale, come prevenirne la comparsa e in che modo curare questa spiacevole infezione. Con la locuzione latina “rigor mortis” (chiamata anche “rigidità cadaverica”) si intende una particolare rigidità muscolare che acquista un cadavere dopo un certo periodo dalla morte ed è uno dei segni riconoscibili di quest’ultima. È una condizione peculiare della muscolatura (striata e liscia) consistente in uno stato di retrazione e di compattezza che subentra (fase d’insorgenza) gradualmente nel cadavere. Il rigor mortis può essere accelerato in alcune condizioni, come in cadaveri di persone morte con ipertermia anche se la temperatura ambientale può essere normale, come può accadere nelle morti per overdose da cocaina, da PCP o da metamfetamine.
Con la locuzione latina “rigor mortis” (chiamata anche “rigidità cadaverica”) si intende una particolare rigidità muscolare che acquista un cadavere dopo un certo periodo dalla morte ed è uno dei segni riconoscibili di quest’ultima. È una condizione peculiare della muscolatura (striata e liscia) consistente in uno stato di retrazione e di compattezza che subentra (fase d’insorgenza) gradualmente nel cadavere. Il rigor mortis può essere accelerato in alcune condizioni, come in cadaveri di persone morte con ipertermia anche se la temperatura ambientale può essere normale, come può accadere nelle morti per overdose da cocaina, da PCP o da metamfetamine. Anche i cani sanno imitare le espressioni dei propri simili. Questo sarebbero in grado di fare i nostri graziosi animali domestici, secondo uno
Anche i cani sanno imitare le espressioni dei propri simili. Questo sarebbero in grado di fare i nostri graziosi animali domestici, secondo uno  La prima, evidente differenza fra questi formaggi è il latte con cui vengono prodotti: rigorosamente di mucca il Parmigiano Reggiano, interamente di pecora il Pecorino Romano.
La prima, evidente differenza fra questi formaggi è il latte con cui vengono prodotti: rigorosamente di mucca il Parmigiano Reggiano, interamente di pecora il Pecorino Romano.