 La risposta dell’ormone insulina non sempre segue la risposta della glicemia dopo l’assunzione di un alimento o di un pasto. L’indice insulinico nasce per esprimere l’effetto di un dato alimento sui livelli ematici di insulina (insulinemia).
La risposta dell’ormone insulina non sempre segue la risposta della glicemia dopo l’assunzione di un alimento o di un pasto. L’indice insulinico nasce per esprimere l’effetto di un dato alimento sui livelli ematici di insulina (insulinemia).
Conoscere le ripercussioni che i cibi hanno sull’insulinemia è fondamentale nella gestione dei pazienti che soffrono di diabete, obesità, sindrome metabolica e nella prevenzione di tali patologie. Dopo tante informazioni sull’indice glicemico e il carico glicemico (IG e CG) nei prossimi anni occorrerà abituarsi a fare i conti anche con l’indice insulinico (II) soprattutto in caso di diabete di tipo 2, obesità e sindrome metabolica. Questo parametro, da un lato è complementare all’indice glicemico, dall’altro ne rappresenta l’evoluzione, considerato che permette di completare il quadro di ciò che accade dopo l’ingestione di un alimento e di un pasto.
Cos’è l’indice insulinico?
L’indice insulinico è il parametro per determinare quanto aumentano i livelli di insulina nel sangue in seguito all’assunzione di un dato alimento.
- Gli alimenti ad alto indice insulinico fanno aumentare notevolmente la concentrazione di insulina nel sangue.
- Gli alimenti a basso indice insulinico non influenzano in maniera significativa la secrezione di questo ormone da parte del pancreas.
L’indice viene misurato valutando gli alimenti a parità di contenuto calorico (porzione isocalorica), pari a 239 kcal. Dato che un alimento è costituito da diverse componenti nutrizionali, l’indice insulinico vuole proprio indicare come la sinergia di tali nutrienti può influenzare il rilascio di insulina.
Perché usare l’indice insulinico?
Avere un indice fisiologico basato sull’effettiva risposta insulinica a una porzione isocalorica di cibo è più preciso che determinare tale risposta in maniera indiretta in funzione della curva glicemica. Inoltre con l’indice insulinico è possibile paragonare gli effetti di pasti misti dal simile valore calorico sull’insulinemia determinando il diverso contributo dei macronutrienti che costituiscono il pasto e non solo sulla base del conteggio dei carboidrati.
Leggi anche:
- Differenza tra calo di zuccheri e calo di pressione: sono la stessa cosa?
- Cosa fare se ho la pressione bassa? Consigli e rimedi
- Se ho la pressione bassa, può essere utile lo zucchero? Cosa fare?
- Perché d’estate la pressione arteriosa è più bassa che nei mesi freddi
- Quanto varia la pressione arteriosa durante l’estate?
- Perché col freddo la pressione arteriosa è più alta che col caldo?
Indice insulinico e indice glicemico: quale correlazione?
Si può sempre dire che un alimento ad alto indice glicemico sia anche un alimento dotato di indice insulinico elevato?
I primi studi sulla correlazione tra livelli glicemici e insulinici postprandiali hanno evidenziato come esista, per la maggior parte degli alimenti, una forte correlazione tra i due indici. Un alimento ad alto indice glicemico scatena un rilascio di insulina maggiore. Però sono emersi casi dove l’andamento non è sempre di questo tipo. Ci sono alimenti che innalzano l’insulinemia in maniera sproporzionatamente maggiore rispetto a quanto si attende dall’indice glicemico e dalla quantità di carboidrati assunti. Questo effetto è dovuto alla diversa combinazione di nutrienti all’interno dell’alimento e non solo alla quantità dei carboidrati presenti. Si ritiene infatti che l’impatto dei macronutrienti sulla secrezione di insulina sia dovuta per il 90%-100% daicarboidrati (glucidi), intorno al 50% dalle proteine (protidi) e per il 10% dai grassi (lipidi). Detto in altri termini ciò vuol dire che le proteine e i grassi, quando presenti nell’alimento e/o nel pasto, causano un aumento della secrezione dell’insulina maggiore a quanto atteso dall’innalzamento della glicemia postprandiale. I meccanismi biochimici non sono ancora stati chiariti anche se si inizia a comprendere quali siano gli effetti di alcuni nutrienti. Tali effetti si osservano in risposta a singoli alimenti ma anche in risposta ad un intero pasto, introducendo così il concetto di carico insulinico (CI) analogo al carico glicemico.
Insulina e proteine
Le proteine sono costituite da combinazioni diverse di 20 aminoacidi, alcuni di questi arginina, lisina, leucina e valina sembrerebbero avere la capacità di aumentare la secrezione di insulina. Anche se le proteine possono stimolare la produzione di insulina il loro potere insulinogenico all’interno di un pasto dipenderà dal mix di aminoacidi e dalla presenza o meno di carboidrati.
Che le proteine siano in grado di determinare una risposta insulinica non deve spaventare. La natura non fa nulla per caso, tale risposta è necessaria per alcuni importanti processi fisiologici. Ma c’è una domanda alla quale occorre dare una risposta alla luce di questi studi e per evitare il protrarsi di un’abitudine alimentare scorretta e pericolosa per la salute per tanti anni. Qual è l’associazione peggiore tra alimenti contenenti carboidrati e alimenti contenenti proteine? In altre parole quali sono gli alimenti ricchi di proteine con un elevato indice insulinico? Stando agli studi condotti fino ad oggi gli alimenti proteici che determinano una notevole risposta insulinica sono latte, yogurt e latticini, contenenti le proteine della frazione del siero del latte. Questi alimenti possono incrementare notevolmente la risposta insulinica (dalle 3 alle 6 volte rispetto all’atteso). Quando sono associati in un pasto con alimenti ricchi di carboidrati e con elevato indice glicemico possono generare una risposta iperinsulinica sproporzionata.
Alcuni studi hanno evidenziato che in soggetti affetti da diabete mellito di tipo 2 diverse fonti proteiche associate con una stessa quantità di carboidrati possono aumentare l’insulinemia fino anche al 360%.
In soggetti sani, un alto consumo di latte a breve periodo determina un aumento dei livelli di insulina e di insulino-resistenza al contrario della carne.
Alla luce di questi studi un’alimentazione che superi le porzioni indicate dalle linee guida alimentari è sconsigliata ed è da moderare il consumo abitudinario di pasti in cui si abbia una loro associazione con alimenti ricchi di carboidrati (latte e biscotti a colazione, una pizza, un piatto di caprese accompagnato da pane bianco, lasagne al forno).
Leggi anche:
- Il diabetico può mangiare la marmellata o il miele?
- Il diabetico può mangiare le fave ed i piselli?
- Il diabetico può mangiare la polenta?
- Il diabetico può mangiare le banane?
- Il diabetico può mangiare il riso?
- Diabete: quale frutta mangiare e quale evitare? Guida completa
- Alimentazione consigliata a chi soffre di diabete: i cibi che tengono sotto controllo la glicemia
- Indice glicemico: perché è importante per il paziente diabetico
- Diabete: come comportarsi col paziente anziano
- Diabete: guida completa a carboidrati, proteine, grassi, fibre, condimenti, bevande e dolci
- Indice glicemico: cos’è, a che serve, perché è così importante?
- Differenza tra indice glicemico e carico glicemico
- Differenza tra calorie e indice glicemico
- Differenza tra glicemia e indice glicemico
- Differenza tra glicemia e insulina
- Differenza calorie, kilocalorie e Joule: 1 Kcal quante calorie sono?
- Fabbisogno calorico: quante calorie “mangiare” ogni giorno?
Insulina e grassi
L’assunzione di trigliceridi, acidi grassi liberi e chetoni da soli hanno un effetto trascurabile sul rilascio di insulina ma se i lipidi sono presenti insieme ad una quota di carboidrati allora si osserva una riduzione dei valori glicemici e un aumento dei valori di insulina rispetto all’assunzione della stessa quota di carboidrati da sola. Il potenziamento della risposta insulinica osservata in questi studi è coerente con l’instaurarsi di insulino-resistenza in soggetti sottoposti a diete ricche di grassi e povere di carboidrati evidenziata in altri studi. In questo caso la sproporzione maggiore tra insulina rilasciata e risposta attesa in funzione del carico glicemico si ha con le merendine, i prodotti di pasticceria e i dolciumi ricchi di grassi.
Insulina e alimenti industriali
I cibi industriali stimolano in maniera spropositata la secrezione di insulina rispetto al loro indice glicemico a causa del loro mix nutrizionale fatto spesso di zuccheri semplici, grassi saturi e/o idrogenati ed eventuale presenza di latte. Tra tutti spiccano i biscotti, i gelati, i prodotti di pasticceria, i croissant, le barrette dolci, le merendine, le torte confezionate, le creme spalmabili.
Una citazione a parte meritano i prodotti a base di cioccolato (cacao in polvere). Prendendo in considerazione uno stesso prodotto industriale e variando solo l’aroma (es. vaniglia-cacao), sebbene l’indice glicemico fosse uguale, è stato riscontrato un indice insulinico sempre maggiore nel prodotto al cacao con una media di +28%.
Insulina e pasto misto
Il pasto misto contenente anche carboidrati risulta scatenare una risposta iperinsulinemica, fino anche a 7 volte maggiore rispetto all’ingestione di soli carboidrati.
Questo non vuole dire che occorre organizzare i pasti in monopiatti ma sicuramente occorre ripensare alle associazioni che si fanno in tavola e non solo alla quantità e qualità dei carboidrati assunti. Un pasto completo e bilanciato resta senza dubbio il più indicato ma deve essere basato su un consumo elevato di verdure/ortaggi capaci di saziare, di abbassare la quantità di calorie assunte e migliorare la risposta insulinica, una piccola porzione di glucidi e una piccola porzione di proteine; il tutto commisurato al proprio stile di vita.
Insulina e prima colazione
La classica prima colazione al bar con cappuccino e brioche o latte macchiato e brioche ha un effettoiperinsulinizzante e ipoglicemizzante scatenato dall’azione sinergica di farina raffinata, zucchero semplice,grassi idrogenati e latte. Effetti analoghi si riscontrano in una colazione dolce a base di latte zuccherato e biscotti e/o pane, burro e marmellata con latte zuccherato.
Conclusioni
Dato che la richiesta di insulina esercitata dai cibi è importante per la salute a lungo termine per descrivere tali effetti l’indice glicemico è attualmente il parametro da prendere maggiormente in considerazione in virtù dei tanti studi dedicati, della sua diffusione nella “cultura popolare”, per la presenza di tabelle dettagliate da poter utilizzare e per aver constatato che la maggior parte dei cibi hanno una proporzione diretta tra indice glicemico e indice insulinico.
Fino a quando gli studi sull’indice insulinico non saranno completi esso può essere usato per integrare le informazioni basate sull’indice glicemico, soprattutto per alcuni alimenti e per il modo con cui essi devono essere associati.
Leggi anche:
- Cosa può e non può mangiare il diabetico: cibi per controllare la glicemia
- Diabete: zucchero o dolcificanti per il diabetico?
- Diabete: il diabetico può mangiare cioccolato? Quale preferire?
- Diabete: lista di alimenti vietati e moderatamente ammessi
- Fa più ingrassare la pasta o il riso? Quale scegliere per dimagrire?
- Chi ha il diabete può mangiare l’anguria?
- Ricetta per la granita all’anguria: gustosa, facile e veloce
- Come scegliere l’anguria più buona, matura al punto giusto?
- Insulina alta: cause, diabete, prediabete, valori normali e cure
- Glicemia alta o bassa: valori normali, che patologie indica e come si controlla nei diabetici
- Differenze tra diabete mellito ed insipido: glicemia, vasopressina, poliuria e polidipsia
- Vuoi dimagrire? Meglio i pesi della Zumba!
- L’arma segreta per dimagrire? E’ l’indice glicemico
- Trucchi per dimagrire in fretta: il mentolo
- Bere l’acqua fa dimagrire?
- Per dimagrire è meglio eliminare carboidrati o i grassi? L’esperimento dei due gemelli
- Dimagrire scientificamente: scopri i fattori che aumentano o rallentano il tuo metabolismo
- Dimagrire con le proteine: tutti gli alimenti snellenti
- Vuoi dimagrire? Non ci riuscirai mai se non conosci il concetto di “termogenesi indotta dalla dieta”. Scoprilo ora!
- Diabete di tipo 2: cause, fattori di rischio, sintomi e cure
- Diabete di tipo 1: cause, fattori di rischio, sintomi e cure
- Differenza tra dieta ipocalorica, normocalorica ed ipercalorica
- Dieta ipoglucidica: cos’è e cosa mangiare?
- Dieta zero grano senza pane né pasta: cosa mangiare?
- Dieta mima digiuno: cosa mangiare, esempio e menu
- Dieta chetogenica: cosa mangiare, controindicazioni e rischi
- Dieta ipoproteica ed aproteica: cosa mangiare e chi la deve seguire
- Alga bruna o fucus per dimagrire: proprietà e controindicazioni
- Zucchine per dimagrire: proprietà, calorie, e controindicazioni
- Se hai il diabete puoi andare in pensione anticipata
- “Può causare cancro”: procura di Torino avvia inchiesta su farmaco anti-diabete
- Diabete e gengive infiammate: i diabetici rischiano di perdere il sorriso
- Farmaco per diabete ritirato dalle farmacie: ecco i lotti interessati
- Inverti il primo piatto con il secondo: il segreto della dieta anti-diabete
- Contenitori in plastica per il cibo e rischio diabete: studio su mamme e bimbi
- Ecco perché il kiwi è un’ottima scelta per chi soffre di diabete
- I 5 sintomi poco conosciuti del diabete
- Calore sul duodeno: una possibile cura per sconfiggere il diabete
- Diabete: impiantato in Italia nuovo sensore che monitora glicemia
- Pancreas artificiale: monitora e fornisce insulina per il paziente diabetico
- Diabete a Natale: le 10 regole da seguire per tenere sotto controllo la glicemia
- Nuova insulina rapida ‘”2×1″, iniezione più soft e più facile da trasportare
- Il cioccolato fondente protegge il cuore e previene il diabete
- Diabete: 5 regole per gestire la glicemia durante le vacanze estive
- 422 milioni di adulti con diabete nel mondo: quadruplicati dal 1980
- Punture sul dito addio, per i bimbi diabetici arriva la tecnica ‘flash’
- Chili di troppo per 27 milioni di italiani, 100 mila nuovi obesi l’anno
- Attenti agli energy drink: “Potrebbero portare al diabete”
- Troppo macho per la dieta, sempre più uomini muoiono di diabete
- I bambini italiani sono i più grassi d’Europa
- Attenti al pisolino: oltre i 40 minuti aumenta rischio diabete
- In Italia 4 milioni di diabetici, cura precoce abbatte le complicanze
- Farmaci al posto di corsa e palestra, arriva lo sport in pillole contro il diabete
- Diabete: un nuovo cerotto analizza sudore e misura glicemia
- Il diabetico può mangiare il gelato?
- I diabetici possono mangiare i dolci?
- Il diabetico può mangiare la pizza? Quale preferire?
- Il diabetico può bere caffè?
- Diabete: con cosa posso sostituire lo zucchero?
- Il diabetico può mangiare le uova?
- Il diabetico può bere vino?
- I diabetici possono mangiare lo yogurt?
- Il diabetico può mangiare arance, limoni, mandarini, cedro e bergamotto?
- Il diabetico può mangiare lo zucchero di canna? Quanti carboidrati e calorie ha?
- Diabete: le sostituzioni di alcuni alimenti di uso comune
- I diabetici possono mangiare i pop corn?
- Il diabetico può mangiare le carote? Quanti carboidrati e calorie hanno?
- Il diabetico può bere birra?
- Diabete: quale verdura e legumi preferire per controllare la glicemia
- Il diabetico può mangiare le fragole ed altra frutta?
- Il diabetico può bere latte? Quanti carboidrati e calorie ha?
- I diabetici possono mangiare i pomodori?
- I diabetici possono mangiare i kiwi?
- Il diabetico può mangiare il riso integrale?
- Il diabetico può mangiare le ciliegie?
- I diabetici possono mangiare ricotta? Quante calorie ha?
- Il diabetico può mangiare l’uva?
- Il diabetico può mangiare le nespole? Quante calorie hanno?
- Il diabetico può mangiare il melone? Quante calorie ha?
- Il diabetico può mangiare la frutta secca?
- I diabetici possono mangiare i peperoni?
- I diabetici possono mangiare lo yogurt greco?
- Il diabetico può mangiare i wurstel? Quante calorie e carboidrati hanno?
- I diabetici possono mangiare ravanelli?
- Il diabetico può mangiare i broccoli? Quanti carboidrati e calorie hanno?
- Il diabetico può mangiare datteri, canditi, fichi e prugne secche?
- Il diabetico può mangiare gli asparagi?
- Il diabetico può mangiare la zucca? Quanti carboidrati e calorie contiene?
- Il diabetico può mangiare le zucchine? Quanti carboidrati e calorie hanno?
- Il diabetico può mangiare i carciofi? Quanti carboidrati e calorie hanno?
- Il diabetico può mangiare le bacche di Goji?
- I diabetici possono mangiare le barbabietole rosse?
- I diabetici possono mangiare le mandorle?
Articoli sul prediabete:
- Differenza tra prediabete, intolleranza glucidica e diabete
- Come faccio a sapere se sono in prediabete senza saperlo?
- Il prediabete porta sempre al diabete di tipo 2?
- Ho scoperto di avere il prediabete: cosa posso fare per evitare il diabete conclamato?
- Prediabete (intolleranza glucidica): sintomi, dieta e valori ematici
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 L’acido alfa lipoico (ALA) è un antiossidante che ha il potere di aiutare a pulire il fegato e aiutare a prevenire eventuali potenziali malattie connesse ad esso. La ricerca è ancora in corso, ma ci sono diversi studi che hanno fatto riferimento all’acido alfa lipoico come efficace per: diabete, intorpidimento delle gambe e delle braccia, perdita di memoria, sindrome da stanchezza cronica (CFS), l’HIV / AIDS, cancro, malattie del fegato, malattie di cuore e dei vasi sanguigni, la malattia di Lyme, disturbi correlati agli occhi, quali: danni alla retina, cataratta, glaucoma, e una malattia chiamata morbo di Wilson. L’acido alfa lipoico sembra aiutare a prevenire alcuni tipi di danno cellulare nel corpo, e ripristina anche i livelli di vitamina E e Vitamina C. Vi è anche un’evidenza scientifica, che l’acido alfa lipoico possa migliorare la funzione e la conduzione di neuroni nei diabetici. Essendo un potente antiossidante, l’acido alfa lipoico aiuta anche a liberare il corpo dalla maggior parte dei radicali liberi; i radicali liberi sono ritenuti responsabili del danneggiamento delle cellule e di accelerare la progressione del cancro, malattie cardiovascolari e altri disturbi legati all’età. Nella pesistica è utile assumere l’acido alfa lipoico perché aiuta ad assorbire e ripartire l’eccesso di carboidrati di un pasto e sintetizzarli direttamente nei muscoli – alcuni definiscono questo processo semplicemente come blocco dei carboidrati, lo utilizzano durante il loro ciclo di perdita di peso. Lievito, fegato, rene, spinaci, broccoli e patate sono tutte buone fonti di acido alfa lipoico, ma se si vuole potenziare questi livelli, occorre assumere l’acido alfa lipoico sotto forma di capsule.
L’acido alfa lipoico (ALA) è un antiossidante che ha il potere di aiutare a pulire il fegato e aiutare a prevenire eventuali potenziali malattie connesse ad esso. La ricerca è ancora in corso, ma ci sono diversi studi che hanno fatto riferimento all’acido alfa lipoico come efficace per: diabete, intorpidimento delle gambe e delle braccia, perdita di memoria, sindrome da stanchezza cronica (CFS), l’HIV / AIDS, cancro, malattie del fegato, malattie di cuore e dei vasi sanguigni, la malattia di Lyme, disturbi correlati agli occhi, quali: danni alla retina, cataratta, glaucoma, e una malattia chiamata morbo di Wilson. L’acido alfa lipoico sembra aiutare a prevenire alcuni tipi di danno cellulare nel corpo, e ripristina anche i livelli di vitamina E e Vitamina C. Vi è anche un’evidenza scientifica, che l’acido alfa lipoico possa migliorare la funzione e la conduzione di neuroni nei diabetici. Essendo un potente antiossidante, l’acido alfa lipoico aiuta anche a liberare il corpo dalla maggior parte dei radicali liberi; i radicali liberi sono ritenuti responsabili del danneggiamento delle cellule e di accelerare la progressione del cancro, malattie cardiovascolari e altri disturbi legati all’età. Nella pesistica è utile assumere l’acido alfa lipoico perché aiuta ad assorbire e ripartire l’eccesso di carboidrati di un pasto e sintetizzarli direttamente nei muscoli – alcuni definiscono questo processo semplicemente come blocco dei carboidrati, lo utilizzano durante il loro ciclo di perdita di peso. Lievito, fegato, rene, spinaci, broccoli e patate sono tutte buone fonti di acido alfa lipoico, ma se si vuole potenziare questi livelli, occorre assumere l’acido alfa lipoico sotto forma di capsule.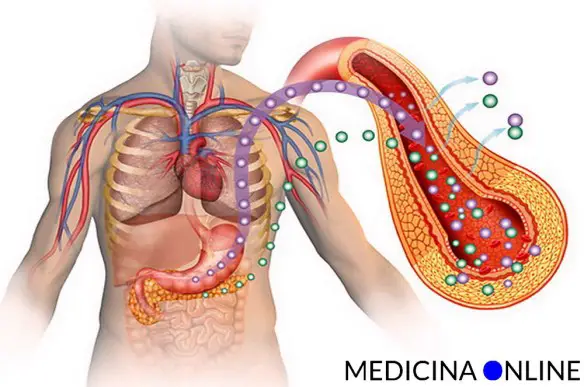 Il diabete mellito di tipo 1 e di tipo 2, una volta rispettivamente chiamati “insulino dipendente” ed “insulino resistente”, sono due patologie che vengono spesso confuse, anche perché in effetti portano entrambe ad una alterazione dei livelli glicemici nel sangue, tuttavia sono patologie profondamente diverse per eziologia, diffusione, sintomi e terapie. Vediamo quali sono queste differenze.
Il diabete mellito di tipo 1 e di tipo 2, una volta rispettivamente chiamati “insulino dipendente” ed “insulino resistente”, sono due patologie che vengono spesso confuse, anche perché in effetti portano entrambe ad una alterazione dei livelli glicemici nel sangue, tuttavia sono patologie profondamente diverse per eziologia, diffusione, sintomi e terapie. Vediamo quali sono queste differenze. Fitomagra è una linea di integratori alimentari prodotti e venduti da Aboca. A base di erbe sono prodotti ad azione drenante dell’organismo pensati per la riduzione del peso corporeo in regimi alimentari controllati. Tutti i prodotti della linea Fitomagra sono pensati per integrare l’apporto energetico, vitaminico per il controllo del peso corporeo. La linea fitomagra riguarda tutte le tipologie di problemi legate al mantenimento o alla necessità di controllare il peso corporeo.
Fitomagra è una linea di integratori alimentari prodotti e venduti da Aboca. A base di erbe sono prodotti ad azione drenante dell’organismo pensati per la riduzione del peso corporeo in regimi alimentari controllati. Tutti i prodotti della linea Fitomagra sono pensati per integrare l’apporto energetico, vitaminico per il controllo del peso corporeo. La linea fitomagra riguarda tutte le tipologie di problemi legate al mantenimento o alla necessità di controllare il peso corporeo. La conversione dei carboidrati alimentari in grasso è sempre stata una preoccupazione per chi segue una dieta per dimagrire o cura la forma fisica. In realtà i carboidrati contribuiscono in maniera prevalentemente indiretta a far accumulare adipe, la loro conversione in grasso è piuttosto rara, e quindi sopravvalutata nella quotidianità. Questo articolo vorrà far luce sui dettagli poco conosciuti del processo di conversione dei carboidrati in grassi, approfondendo i rari contesti in cui questo effettivamente si verifica nel soggetto sano. Inoltre, si approfondirà l’influenza dell’attività fisica e delle diete con abbondanza calorica e glucidica per gli sportivi su questo processo metabolico.
La conversione dei carboidrati alimentari in grasso è sempre stata una preoccupazione per chi segue una dieta per dimagrire o cura la forma fisica. In realtà i carboidrati contribuiscono in maniera prevalentemente indiretta a far accumulare adipe, la loro conversione in grasso è piuttosto rara, e quindi sopravvalutata nella quotidianità. Questo articolo vorrà far luce sui dettagli poco conosciuti del processo di conversione dei carboidrati in grassi, approfondendo i rari contesti in cui questo effettivamente si verifica nel soggetto sano. Inoltre, si approfondirà l’influenza dell’attività fisica e delle diete con abbondanza calorica e glucidica per gli sportivi su questo processo metabolico. Nell’ambiente medico si discute da tempo sul consiglio di dare o non dare importanza all’anguria nelle diete dei diabetici ed il dibattito ancora è aperto. Sicuramente l’anguria non va certo considerata un grosso pericolo per chi soffre di diabete, perché contiene meno zuccheri e carboidrati rispetto ad altri frutti molto comuni, come le mele; inoltre poiché nella dieta di una persona diabetica tutti i principi nutrivi – compresi quindi gli zuccheri – vanno assunti in maniera equilibrata, l’anguria potrebbe essere un alimento che permette gli apporti giornalieri in modo ottimale; chiaramente, però, è importante sempre evitare gli eccessi, quindi SI all’anguria, ma sempre con moderazione.
Nell’ambiente medico si discute da tempo sul consiglio di dare o non dare importanza all’anguria nelle diete dei diabetici ed il dibattito ancora è aperto. Sicuramente l’anguria non va certo considerata un grosso pericolo per chi soffre di diabete, perché contiene meno zuccheri e carboidrati rispetto ad altri frutti molto comuni, come le mele; inoltre poiché nella dieta di una persona diabetica tutti i principi nutrivi – compresi quindi gli zuccheri – vanno assunti in maniera equilibrata, l’anguria potrebbe essere un alimento che permette gli apporti giornalieri in modo ottimale; chiaramente, però, è importante sempre evitare gli eccessi, quindi SI all’anguria, ma sempre con moderazione. Necessaria premessa alla lettura di questo post: stiamo per parlare di crudisti, persone cioè che si nutrono esclusivamente di verdure e frutta crude, ingerite così come sono o al più frullate, tritate, essiccate ma a una temperatura massima di 45 gradi. In particolare, stiamo parlando di una crudista fondamentalista definita «fruttariana»: una crudista che mangia esclusivamente frutta. Fine della necessaria premessa sulla dieta fruttariana.
Necessaria premessa alla lettura di questo post: stiamo per parlare di crudisti, persone cioè che si nutrono esclusivamente di verdure e frutta crude, ingerite così come sono o al più frullate, tritate, essiccate ma a una temperatura massima di 45 gradi. In particolare, stiamo parlando di una crudista fondamentalista definita «fruttariana»: una crudista che mangia esclusivamente frutta. Fine della necessaria premessa sulla dieta fruttariana. Molte malattie o le loro conseguenze possono causare un malassorbimento . Il meccanismo può essere rappresentato da un’alterazione diretta dell’assorbimento o da dei disturbi della digestione che causano l’alterato assorbimento. Il malassorbimento si può verificare per molte sostanze nutritive o per specifici carboidrati, grassi o micronutrienti.
Molte malattie o le loro conseguenze possono causare un malassorbimento . Il meccanismo può essere rappresentato da un’alterazione diretta dell’assorbimento o da dei disturbi della digestione che causano l’alterato assorbimento. Il malassorbimento si può verificare per molte sostanze nutritive o per specifici carboidrati, grassi o micronutrienti.