 La claustrofobia (dal latino claustrum, “luogo chiuso” e dal greco φόβος, phobos, “fobia”) è la paura di luoghi chiusi e ristretti come camerini, ascensori, sotterranei, metropolitane, strumenti per eseguire risonanze magnetiche e di tutti i luoghi angusti in cui il soggetto si ritiene accerchiato e privo di libertà spaziale attorno a sé. Oltre alle classiche manovre di fuga di fronte alla situazione fobica (letteralmente il soggetto si allontana con rapidità dal luogo ristretto, il claustrofobico cerca di fronte alle altre persone delle giustificazioni apparentemente logiche che spieghino il motivo di una scelta che altri possono considerare poco usuale: ad esempio il claustrofobico evita l’ascensore e preferisce salire le scale (anche se deve fare molti piani!) dicendo agli altri che così può fare un po’ di moto.
La claustrofobia (dal latino claustrum, “luogo chiuso” e dal greco φόβος, phobos, “fobia”) è la paura di luoghi chiusi e ristretti come camerini, ascensori, sotterranei, metropolitane, strumenti per eseguire risonanze magnetiche e di tutti i luoghi angusti in cui il soggetto si ritiene accerchiato e privo di libertà spaziale attorno a sé. Oltre alle classiche manovre di fuga di fronte alla situazione fobica (letteralmente il soggetto si allontana con rapidità dal luogo ristretto, il claustrofobico cerca di fronte alle altre persone delle giustificazioni apparentemente logiche che spieghino il motivo di una scelta che altri possono considerare poco usuale: ad esempio il claustrofobico evita l’ascensore e preferisce salire le scale (anche se deve fare molti piani!) dicendo agli altri che così può fare un po’ di moto.
La claustrofobia è una delle fobie specifiche: le persone che ne soffrono manifestano una sensazione di malessere generale che risveglia paure archetipe (solitudine, vuoto, impotenza) e si può manifestare con attacchi di panico, senso di oppressione, difficoltà di respirazione, iperventilazione, sudorazione e nausea.
Claustrofobia e agorafobia
Nella claustrofobia il soggetto ha paura dei posti chiusi mentre nell’agorafobia – semplificando – ha invece paura degli spazi aperti. La claustrofobia è generalmente considerata in “antitesi” all’agorafobia, con la quale condivide i sintomi generali anche se motivati da diverse basi di partenza (l’agorafobico infatti teme di non essere soccorso in caso di panico e cerca la presenza di altri), con differenze anche di personalità di individui: il claustrofobico è infatti di norma autonomo, anche se imposta il suo stile di vita cercando di evitare le situazioni di accerchiamento e chiusura. Tuttavia, in molti casi, la presenza di legami relazionali troppo opprimenti potrebbe essere un’altra causa scatenante della claustrofobia e il soggetto potrebbe cercare una sua maggiore libertà evitando così la relazione con l’altro.
Trattamento
La terapia prevede:
- la terapia espositiva;
- la psicoterapia;
- l’uso di psicofarmaci.
Se non vi sono altri disturbi psicologici, il trattamento della claustrofobia è di norma un percorso che si basa su un approccio cognitivo-comportamentista con terapia espositiva, associato o meno ai farmaci.
Terapia espositiva
La terapia espositiva “costringe” il paziente ad affrontare la situazione (o le situazioni) che gli genera l’attacco di fobia: il soggetto è invitato a parlare e/o scrivere ripetutamente del peggior evento traumatico che ha affrontato (o dei peggiori eventi), rivivendo nel dettaglio tutte le emozioni associate alla situazione. Attraverso questo processo molti pazienti subiscono un “abituarsi” alla risposta emotiva scatenata dalla memoria traumatica, che di conseguenza, col tempo, porta a una remissione dei sintomi della fobia quando la situazione si ripresenta nella realtà. La terapia espositiva – praticata per un periodo di tempo adeguato – secondo la nostra esperienza aiuta circa 9 pazienti su 10. Per approfondire, leggi questo articolo: Terapia espositiva: essere esposti alla propria fobia per superarla
Psicoterapia
La psicoterapia che ha mostrato fornire buoni risultati con la claustrofobia, è quella cognitivo comportamentale. La terapia cognitivo-comportamentale standard per il trattamento della claustrofobia, oltre agli interventi comportamentali basati sull’esposizione situazionale, prevede una psicoeducazione iniziale e interventi cognitivi. All’interno della psicoterapia cognitivo-comportamentale, le tecniche di esposizione si sono dimostrate utili nel ridurre i comportamenti che alimentano l’ansia claustrofobica (vedi paragrafo precedente). Recentemente sono state implementate strategie volte a incrementare la capacità dei soggetti di stare in contatto con l’attivazione ansiosa senza temerne le conseguenze catastrofiche. Favorendo l’accettazione e diminuendo il bisogno di controllo dei sintomi d’ansia.
Farmaci
Vengono usati farmaci ansiolitici e antidepressivi. Tra gli ansiolitici, le benzodiazepine (come il Valium) possono essere utili poiché generano un sollievo sintomatologico ansiolitico istantaneo, tuttavia tra gli effetti collaterali (se usate per lunghi periodi) ritroviamo il rischio di dipendenza da farmaco. Tra gli antidepressivi, particolarmente utili sono gli SSRI (Inibitori Selettivi del Reuptake della Serotonina). I farmaci generalmente funzionano bene per controllare la fobia, tuttavia, i sintomi della claustrofobia tendono a ripresentarsi alla loro sospensione.
Se credi di avere un problema di claustrofobia, prenota la tua visita e, grazie ad una serie di colloqui riservati, riuscirai a risolvere definitivamente il tuo problema.
Leggi anche:
- Agorafobia: diffusione, sinonimi, cause, sintomi, caratteristiche e diagnosi
- Agorafobia: test, conseguenze, rischi, terapia espositiva, psicoterapia e farmaci
- Attacchi di panico: cosa sono, come riconoscerli e curarli
- Demofobia: etimologia, cause, sintomi, caratteristiche, terapie, farmaci
- Centrofobia: etimologia, cause, sintomi, caratteristiche, terapie, farmaci
- Antropofobia: etimologia, cause, sintomi, caratteristiche, terapie, farmaci
- Necrofobia: etimologia, cause, sintomi, caratteristiche, terapie, farmaci
- Tanatofobia: etimologia, cause, sintomi, caratteristiche, terapie, farmaci
- Medicina Narrativa cos’è, a cosa serve, quando si usa
- Terapia espositiva: essere esposti alla propria fobia per superarla
- Terapia dell’esposizione narrativa: rievocare la propria esperienza traumatica per superarla
- Ho sempre paura e timidezza: ipersensibilità dell’amigdala ed adrenalina
- Emozioni: cosa sono, classificazione, importanza e stress
- Rabbia: differenza tra ira passiva ed ira aggressiva
- Paura: cause, gradi, timore, ansia, fobia, panico, terrore ed orrore
- Paure fisiologiche e patologiche nei bambini
- Fobie specifiche o semplici: cosa sono ed esempi di fobia
- Terrore notturno: sintomi, diagnosi e terapia
- Sono un sonnambulo: cause, sintomi, diagnosi e terapie
- Disturbo d’ansia generalizzato: sintomi, diagnosi e terapia
- Vertigine e perdita di equilibrio: tipi, cause, diagnosi e cure
- Debolezza senza perdita completa di coscienza: la lipotimia
- Sindrome di Hikikomori e dipendenza da internet: giovani sempre più colpiti
- Preoccuparsi troppo per la propria salute: l’ipocondria
- Quando mancano le emozioni: l’alessitimia
- Connessione tra corpo e mente: la psicosomatica
- Disturbo da somatizzazione: caratteristiche, diagnosi e decorso
- Disturbo di conversione o isteria di conversione
- Isteria: significato e visione moderna
- Psiconeuroendocrinoimmunologia
- Personalità sottomessa: caratteristiche e descrizione
- Cosa significa “andare in iperventilazione”?
- Disturbi dissociativi: definizione, classificazione, tipologie, caratteristiche
- Disturbo di personalità multipla (disturbo dissociativo dell’identità): sintomi, terapie e film in cui è presente
- Fuga dissociativa (psicogena) e dromomania: cause, sintomi, cure
- Fuga epilettica: differenze con la fuga psicogena (dissociativa)
- Amnesia dissociativa: sistematizzata, circoscritta, selettiva e altri tipi
- Scissione: significato in psicologia, cause e conseguenze
- Disturbo da depersonalizzazione-derealizzazione: cause e fattori di rischio
- Disturbo da depersonalizzazione-derealizzazione: sintomi
- Disturbo da depersonalizzazione-derealizzazione: diagnosi
- Disturbo da depersonalizzazione-derealizzazione: terapia
- Disturbo da derealizzazione: cause, sintomi, diagnosi e terapia
- Rivivere ogni giorno una esperienza drammatica: il disturbo post-traumatico da stress
- Meccanismi di difesa in psicologia: rimozione, negazione, proiezione, sostituzione, repressione, distorsione
- Amnesia isterica: cause, sintomi, diagnosi, terapia e prognosi
- Differenza tra amnesia retrograda, anterograda, lacunare, globale
- Differenza tra amnesia transitoria, stabile e progressiva
- Inserzione del pensiero: quando quelli che pensi proviene da un altro
- Sindrome di Lasègue-Falret e Disturbo psicotico condiviso: quando la follia è “a due”
- Allucinazioni lillipuziane e Sindrome di Alice nel Paese delle Meraviglie
- Disturbi bipolari e Sindrome maniaco depressiva: sintomi e cure
- Illusioni ottiche: incredibili immagini a colori e spiegazione del fenomeno
- Differenza tra allucinazione, allucinosi ed illusione visiva
- Delirio persecutorio, erotomane, di gelosia… Tutti i deliri della psichiatria
- Anosognosia e Sindrome neglect: significato, test e trattamento
- Psicosomatica e malattie psicosomatiche: elenco, significato, come si guarisce
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!



 Ogni volta che una donna ha il ciclo, oppure è costretta a fare l’equilibrista per fare pipì in un bagno pubblico senza sedersi, pensa che avere il pene renderebbe tutto più facile.
Ogni volta che una donna ha il ciclo, oppure è costretta a fare l’equilibrista per fare pipì in un bagno pubblico senza sedersi, pensa che avere il pene renderebbe tutto più facile. La risposta è facile: dormire poco e/o male, fa ingrassare. Questo perché:
La risposta è facile: dormire poco e/o male, fa ingrassare. Questo perché: Gli inibitori selettivi della ricaptazione della serotonina (noti anche con la sigla abbreviata SSRI, dall’inglese selective serotonin reuptake inhibitors) sono una classe di psicofarmaci che rientrano nell’ambito degli antidepressivi. Si ritiene che siano in grado di modificare la concentrazione nel cervello di alcuni neurotrasmettitori responsabili della regolazione del tono dell’umore (in particolare aumentando quella della serotonina) bloccando il principale processo biologico di eliminazione di questa dal vallo sinaptico (reuptake). Vengono perciò utilizzati per un’ampia varietà di disturbi psicologici quali depressione maggiore, disturbi d’ansia (attacchi di panico, ansia generalizzata, disturbo ossessivo-compulsivo), disturbi dell’alimentazione (bulimia, binge-eating), disturbo post traumatico da stress: rappresentano attualmente gold standard della medicina psichiatrica, grazie anche alla minore incidenza di effetti collaterali (transitori ed in caso di overdose) rispetto a classi di farmaci più vecchi come i triciclici.
Gli inibitori selettivi della ricaptazione della serotonina (noti anche con la sigla abbreviata SSRI, dall’inglese selective serotonin reuptake inhibitors) sono una classe di psicofarmaci che rientrano nell’ambito degli antidepressivi. Si ritiene che siano in grado di modificare la concentrazione nel cervello di alcuni neurotrasmettitori responsabili della regolazione del tono dell’umore (in particolare aumentando quella della serotonina) bloccando il principale processo biologico di eliminazione di questa dal vallo sinaptico (reuptake). Vengono perciò utilizzati per un’ampia varietà di disturbi psicologici quali depressione maggiore, disturbi d’ansia (attacchi di panico, ansia generalizzata, disturbo ossessivo-compulsivo), disturbi dell’alimentazione (bulimia, binge-eating), disturbo post traumatico da stress: rappresentano attualmente gold standard della medicina psichiatrica, grazie anche alla minore incidenza di effetti collaterali (transitori ed in caso di overdose) rispetto a classi di farmaci più vecchi come i triciclici.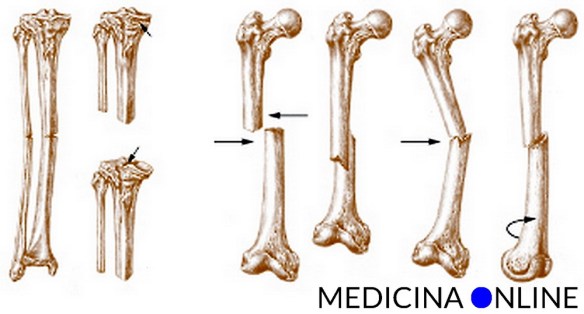 Con frattura si indica, in medicina, l’interruzione parziale o totale della continuità di un osso del corpo, causata da traumi (incidenti stradali, cadute), da patologie (tumore) o da stress (da microtraumi reiterati in un osso con normale resistenza meccanica).
Con frattura si indica, in medicina, l’interruzione parziale o totale della continuità di un osso del corpo, causata da traumi (incidenti stradali, cadute), da patologie (tumore) o da stress (da microtraumi reiterati in un osso con normale resistenza meccanica).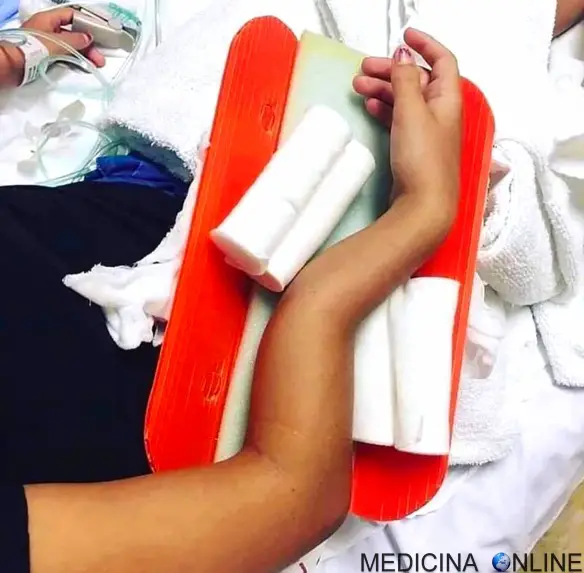
 Dolore somatico
Dolore somatico