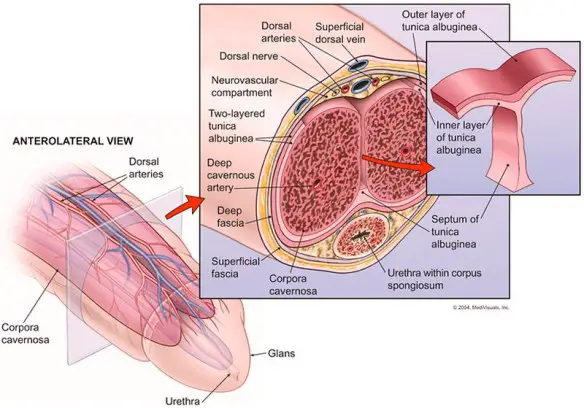
 Prima di iniziare la lettura, per meglio comprendere l’argomento, leggi anche: Micropene: quanto misura, complicazioni, c’è una cura?
Prima di iniziare la lettura, per meglio comprendere l’argomento, leggi anche: Micropene: quanto misura, complicazioni, c’è una cura?
La condizione di micropene può essere risolta facendo ricorso sia a una terapia ormonale (quindi farmacologica) sia a una terapia chirurgica.
TRATTAMENTO ORMONALE
Il trattamento ormonale consiste principalmente nella somministrazione di testosterone esogeno.
Per ottenere dei buoni risultati, tale cura dovrebbe iniziare durante la prima infanzia – quindi è fondamentale la diagnosi precoce – e interrompersi alla fanciullezza – per evitare spiacevole effetti collaterali come virilizzazione e maturazione ossea precoci.
Sui tempi e le modalità di somministrazione del testosterone esogeno, è bene sapere che:
- L’assunzione dell’ormone non è mai continuativa. Infatti, massimo ogni 3 mesi è prevista un’interruzione temporanea della terapia.
- Le vie di assunzione possibili sono quella intramuscolo e quella topica.
Se all’origine del micropene c’è una condizione di ipogonadismo (per esempio come nel caso di un portatore di sindrome di Klinefelter), la cura ormonale a base di testosterone esogeno deve riprendere durante l’adolescenza; molto spesso, in questi frangenti, le somministrazioni durano per tutta la vita.
Per quanto concerne la sua efficacia, il trattamento ormonale può avere particolare successo in alcuni pazienti e meno in altri, quindi varia da persona a persona. In ogni caso, raramente fa sì che il pene raggiunga una lunghezza considerata normale.
Leggi anche:
Deficienza di 5-alfa reduttasi
In presenza di una deficienza di 5-alfa reduttasi (quindi quando c’è una mutazione genetica a carico del gene SRD5A2), i medici possono prescrivere una terapia a base di diidrotestosterone esogeno. I risultati ottenibili da un siffatto trattamento sono più che soddisfacenti.
A tal proposito, è importante sottolineare che il ricorso al diidrotestosterone avviene in tutti quei casi in cui c’è una risposta ridotta alla cura con testosterone esogeno.
Leggi anche:
- Il pene può essere allungato o no?
- Smegma: i rischi dell’accumulo di sporco sul pene
- Testicoli e scroto: dimensioni, anatomia e funzioni in sintesi
- L’autopalpazione del testicolo ti salva dal cancro testicolare
- Torsione del testicolo: sintomi, cure, conseguenze, neonati. E’ doloroso?
- Impianto di protesi testicolare: quando, come e perché si effettua
- Cancro del testicolo: prevenzione, diagnosi, stadiazione, cure
TRATTAMENTO CHIRURGICO
Il trattamento chirurgico del micropene consiste in un intervento particolare e molto delicato, chiamato falloplastica di allungamento.
Durante una falloplastica di allungamento, il chirurgo preleva da un avambraccio del paziente una porzione di tessuto cutaneo, che applica attorno al piccolo pene, creando una sorta di involucro cilindrico.
Quindi, su questo involucro cilindrico, opera nel seguente modo:
- Lo fa raggiungere da una rete di vasi sanguigni e lo innerva. La costruzione di un sistema vascolare serve per la capacità d’erezione, mentre l’innervazione per la sensibilità durante i rapporti sessuali.
- Vi inserisce una protesi gonfiabile (N.B: in genere, sono protesi ripiene di liquido), dotata di un canale interno per l’espulsione dell’urina e dello sperma. In altre parole, nella protesi c’è un’uretra sintetica.
Se c’è il consenso del paziente, il chirurgo può anche migliorare l’aspetto estetico dell’involucro cilindrico, ricostruendovi, al suo apice, il glande (glanduloplastica).
La falloplastica di allungamento è un’operazione alquanto invasiva, pertanto non è esente da rischi e complicazioni.
Leggi anche:
- Com’è fatta e come funziona una protesi peniena idraulica
- Testicolo ritenuto (criptorchidismo): terapia e complicazioni
- Ipospadia nel bambino e nell’adulto: sintomi, diagnosi e cure
- Ipospadia nel bambino e nell’adulto: terapia chirurgica e post-operatorio
TRATTAMENTI CHIRURGICI DEL PASSATO
In passato, soprattutto su influenza dello psicologo e sessuologo John William Money (1921-2006), si diffuse la teoria secondo cui i portatori del micropene fossero delle “donne mancate” e che, per questo, era necessario ricorrere a una terapia particolare, nota come riassegnazione del sesso.
Brevemente, la riassegnazione del sesso consisteva in: un intervento chirurgico per la modificazione dell’apparato genitale (in un maschio, si provvedeva alla sostituzione del pene con una vagina), cure ormonali e terapia psicologica finalizzata all’accettazione della nuova condizione sessuale.
A partire dal 1975, dopo l’emblematico caso di un certo Bruce Reimer, gli studi e le teorie sulla riassegnazione del sesso, portate avanti da Money, destarono sdegno e furono oggetto di aspre critiche in più parti del mondo. Fu così, quindi, che diversi medici e rappresentanti della carta stampata si incaricarono di screditare l’operato di Money, affermando come la riassegnazione del sesso fosse un trattamento del tutto illogico.
A questo punto, riteniamo opportuno precisare che i soggetti con micropene nascono con un corredo cromosomico XY, come gli uomini con un pene di dimensioni normali.
Leggi anche:
- Testicoli piccoli: quali sono le cause e le dimensioni normali?
- Testicolo gonfio e dolorante: cause, diagnosi e terapie
- Fimosi serrata, non serrata, congenita ed acquisita: cause, conseguenze e cure;
- Cosa accade e cosa si prova quando si frattura il pene?;
- Priapismo: quando l’erezione dura più di quattro ore;
- Perché l’uomo può avere figli per tutta la vita e la donna no?
- Fino a che età un uomo può avere figli?
- Come capire se una donna ha avuto davvero un orgasmo? Ecco i segnali del piacere femminile
- Non ho mai raggiunto l’orgasmo: è un problema? Quali soluzioni?
- Il sesso è davvero importante in una coppia?
- Amore senza sesso o sesso senza amore?
- Come distinguere un vero orgasmo femminile da uno “finto”
- L’orgasmo femminile è tutta questione di ritmo
- Lui ha il pene piccolo? I 6 trucchi per raggiungere lo stesso l’orgasmo
- Le 6 cose che gli uomini con il pene piccolo vogliono che la donna sappia
- Micropene: intervista a due uomini che hanno il pene piccolo
- Le donne rivelano le 16 piccole cose che rendono un uomo irresistibile
- Orgasmo femminile: dieci consigli per raggiungerlo più facilmente
- Differenza tra orgasmo maschile e femminile
- L’orgasmo e le altre fasi del ciclo di risposta sessuale
- Orgasmo maschile e femminile: nuovo studio sulle differenze fisiologiche
- Qual è la lunghezza media del pene?
- Come raggiungere un orgasmo femminile lungo ed intenso
- Orgasmo femminile: una donna su 5 non lo ha mai provato in vita sua
- Dare un nome al proprio pene ed altre cose che fanno gli uomini di nascosto
- Come avere un orgasmo vaginale
- Orgasmo femminile: le posizioni migliori per raggiungerlo
- Sintomi di eccitazione sessuale femminile e maschile
- Cos’è il liquido emesso da una donna durante l’orgasmo?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 Una terapia si definisce “palliativa” (in inglese “palliative care“) quando non va direttamente a curare la causa della patologia, bensì si occupa di alleviare i sintomi che essa procura al paziente, dando la possibilità a quest’ultimo di godere della migliore qualità di vita possibile, specie in caso di malattia terminale, cioè una malattia che non può essere curata e che condurrà il paziente a morte in un tempo variabile.
Una terapia si definisce “palliativa” (in inglese “palliative care“) quando non va direttamente a curare la causa della patologia, bensì si occupa di alleviare i sintomi che essa procura al paziente, dando la possibilità a quest’ultimo di godere della migliore qualità di vita possibile, specie in caso di malattia terminale, cioè una malattia che non può essere curata e che condurrà il paziente a morte in un tempo variabile. La bronchiolite è un’infiammazione dei bronchioli, i più piccoli passaggi di aria dei polmoni. Di solito si verifica nei bambini di meno di due anni di età, con la maggioranza dei casi compresi tra i tre e i sei mesi. Si presenta con tosse, mancanza di respiro e respiro sibilante e può essere causa per alcuni bambini di difficoltà di alimentazione. Questa infiammazione è di solito causata dal virus respiratorio sinciziale (70% dei casi) ed è molto più comune nei mesi invernali.
La bronchiolite è un’infiammazione dei bronchioli, i più piccoli passaggi di aria dei polmoni. Di solito si verifica nei bambini di meno di due anni di età, con la maggioranza dei casi compresi tra i tre e i sei mesi. Si presenta con tosse, mancanza di respiro e respiro sibilante e può essere causa per alcuni bambini di difficoltà di alimentazione. Questa infiammazione è di solito causata dal virus respiratorio sinciziale (70% dei casi) ed è molto più comune nei mesi invernali.
 Lo sport, si sa, fa bene e agisce come un ‘farmaco’ che protegge dalle malattie metaboliche come il diabete. Ora la ricerca italiana scopre perché, aprendo a nuove terapie in grado di riprodurre l’effetto-scudo dell’esercizio fisico. Sport in pillole. Il lavoro, ‘made in Milano’, è pubblicato sul ‘Journal of Diabetes Research‘ e svela il ruolo dell’irisina, una molecola scoperta di recente e prodotta dal muscolo scheletrico durante l’attività sportiva. Secondo gli scienziati, questa sostanza può spiegare l’azione positiva di una vita attiva su metabolismo.
Lo sport, si sa, fa bene e agisce come un ‘farmaco’ che protegge dalle malattie metaboliche come il diabete. Ora la ricerca italiana scopre perché, aprendo a nuove terapie in grado di riprodurre l’effetto-scudo dell’esercizio fisico. Sport in pillole. Il lavoro, ‘made in Milano’, è pubblicato sul ‘Journal of Diabetes Research‘ e svela il ruolo dell’irisina, una molecola scoperta di recente e prodotta dal muscolo scheletrico durante l’attività sportiva. Secondo gli scienziati, questa sostanza può spiegare l’azione positiva di una vita attiva su metabolismo. Il pacemaker è uno strumento elettronico capace di monitorare il battito del nostro cuore e di erogare un impulso elettrico se rileva una frequenza bassa o molto bassa. In pratica serve per risolvere quei blocchi cardiaci che causano una bradicardia patologica (ritmo cardiaco molto lento, causa di vertigini o svenimenti). Il pacemaker viene inserito attraverso un’incisione sotto la clavicola.
Il pacemaker è uno strumento elettronico capace di monitorare il battito del nostro cuore e di erogare un impulso elettrico se rileva una frequenza bassa o molto bassa. In pratica serve per risolvere quei blocchi cardiaci che causano una bradicardia patologica (ritmo cardiaco molto lento, causa di vertigini o svenimenti). Il pacemaker viene inserito attraverso un’incisione sotto la clavicola. La flora batterica intestinale costituisce una vera e propria barriera difensiva nei confronti di batteri dannosi. Il suo equilibrio può essere danneggiato da infezioni intestinali, intossicazioni, disordini alimentari, alterazioni della dieta, uso di antibiotici. Questo squilibrio si manifesta con diarrea, dolori addominali, aumento dell’aria nell’intestino.
La flora batterica intestinale costituisce una vera e propria barriera difensiva nei confronti di batteri dannosi. Il suo equilibrio può essere danneggiato da infezioni intestinali, intossicazioni, disordini alimentari, alterazioni della dieta, uso di antibiotici. Questo squilibrio si manifesta con diarrea, dolori addominali, aumento dell’aria nell’intestino. La schizofrenia è una psicosi cronica caratterizzata dalla persistenza di sintomi di alterazione del pensiero, del comportamento e dell’affettività, da un decorso superiore ai sei mesi, con forte disadattamento della persona ovvero una gravità tale da limitare le normali attività di vita della persona.
La schizofrenia è una psicosi cronica caratterizzata dalla persistenza di sintomi di alterazione del pensiero, del comportamento e dell’affettività, da un decorso superiore ai sei mesi, con forte disadattamento della persona ovvero una gravità tale da limitare le normali attività di vita della persona.