Le scorie prodotte indicano molto della salute di un organismo vivente. Le feci, ad esempio, cambiano colore, odore, struttura e consistenza in base al tipo di alimentazione ed al funzionamento corretto/scorretto del vostro intestino, quindi sarebbe buona norma, dopo l’evacuazione, controllare che le feci siano in un range di normalità.
Come sono le feci “sane”?
Le feci ideali:
- sono di colore oro scuro/marrone chiaro/marrone scuro;
- hanno la forma di un cilindro allungato;
- hanno struttura omogenea o leggermente crepata;
- hanno consistenza solida ma non eccessivamente dura;
- galleggiano o vanno a fondo;
- non sono “verniciate” di sangue rosso vivo;
- non includono traccie di sangue scuro o pus;
- hanno il caratteristico odore fecale;
- non includono elementi non digeriti, anche se è possibile ritrovare fisiologicamente nelle feci alcuni tipi di cibo, come ad esempio il mais ed alcuni legumi: ciò non deve preoccupare.
I 5 segni da tenere in considerazione:
- frequenza dell’evacuazione;
- odore delle feci;
- galleggiamento delle feci;
- forma e consistenza delle feci;
- colore delle feci.
Leggi anche: Feci dalla bocca: il vomito fecaloide
1) Frequenza dell’evacuazione
La defecazione dovrebbe avvenire una volta al giorno, solitamente al mattino, dopo aver assunto il caffè caldo, fatto che può stimolare il riflesso gastro- colico (un impulso nervoso fisiologicamente trasmesso dallo stomaco al colon quando le pareti gastriche sono distese dal cibo e che determina un aumento della motilità intestinale). La regolarità della defecazione è una condizione basilare per una buona salute: una irregolarità nell’evacuazione delle feci potrebbe essere sintomo di problemi intestinali, di patologie o anche di un particolare stress emotivo. Alcune persone riescono ad andare in bagno anche 2 o 3 volte al giorno. Esistono moltissimi fattori che possono influenzare la frequenza delle evacuazioni, tra cui:
- metabolismo soggettivo;
- età del soggetto;
- stato di salute generale del soggetto;
- ormoni (un aumento degli ormoni tiroidei può aumentare la frequenza delle evacuazioni);
- ileo paralitico (stato di occlusione intestinale in assenza di una evidente causa di ostruzione);
- ileo meccanico (occlusione intestinale determinata da molte cause come fecalomi, aderenze, corpi estranei, strangolamento da volvolo, ammassi di elminti, compressione da parte di masse di varia natura…);
- quantità di batteri contenuti nell’intestino;
- quantità e qualità del cibo ingerito;
- assunzione di fibre;
- stato emotivo del soggetto.
Per approfondire: Frequenza defecazione: quante volte al giorno è normale andare di corpo?
2) Odore delle feci
Un cattivo odore delle feci può essere sintomo di cattiva digestione o di una alimentazione non adeguata, ma anche di malassorbimento (vedi anche l’articolo presente al seguente link: steatorrea).
3) Galleggiamento delle feci
Delle feci particolarmente “pesanti” che affondano nell’acqua, potrebbero essere sintomo di cattiva digestione o di una alimentazione non adeguata, ma anche di una masticazione inefficace. Feci particolarmente leggere e galleggianti sull’acqua, potrebbero indicare malassorbimento dei grassi.
Leggi anche: Feci galleggianti e maleodoranti: cause e quando chiamare il medico
4) Forma delle feci
Per interpretare la corretta forma e consistenza delle feci ci viene in aiuto un pratico riferimento chiamato Bristol Stool Scale o Scala delle feci di Bristol che potete vedere nell’immagine qui sotto:
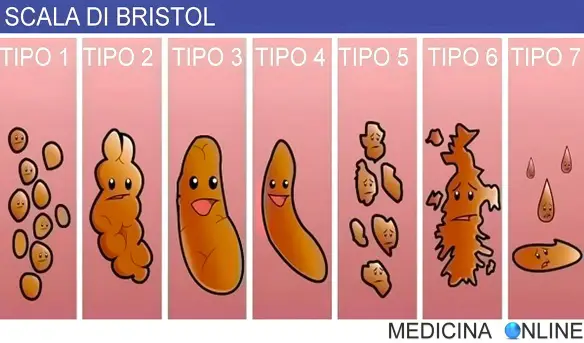
- Tipo 1: Grumi duri separati tra loro, come noci/nocciole (difficili da espellere); dette anche feci caprine: sono espressione di stipsi severa.
- Tipo 2: A forma di salsiccia, ma formata da grumi uniti tra loro: indicano stipsi di minore entità rispetto al tipo precedente.
- Tipo 3: Come un salame, ma con crepe sulla sua superficie: sono feci normali.
- Tipo 4: Come una salsiccia o un serpente, liscia e morbida: sono feci normali.
- Tipo 5: Pezzi separati morbidi con bordi come tagliati/spezzati; chiara (facile da evacuare): sono feci normali anche se in alcuni casi potrebbero indicare una mancanza di fibre nell’alimentazione.
- Tipo 6: Pezzi soffici/flocculari con bordi frastagliati, feci pastose: potrebbero essere sintomo di infiammazione.
- Tipo 7: Acquosa, nessun pezzo solido, diarrea, feci completamente liquide: indicano malassorbimento e infiammazione.
Leggi anche: Feci pastose e maleodoranti: malassorbimento e cattiva digestione
5) Colore
Il colore perfetto dovrebbe essere tra il marrone chiaro e il marrone scuro e dovrebbe essere omogeneo. Per approfondire: Colore delle feci: normale e patologico
Pezzi di cibo intero nelle feci
Nelle feci sane non dovrebbero essere presenti pezzi di cibo intero, anche se in alcuni casi è possibile trovare cibo non digerito o non completamente digerito anche in assenza di malattia (ad esempio il mais).
Feci del neonato
Le feci del neonato dovrebbero essere giallo-arancioni e piuttosto soffici e abbastanza maleodoranti. Per approfondire:
- Feci del neonato verdi, gialle, con muco, schiumose: cosa fare?
- Meconio, transizione e svezzamento: feci diverse nel neonato
I migliori prodotti per la salute dell’apparato digerente
Qui di seguito trovate una lista di prodotti di varie marche per il benessere del vostro apparato digerente, in grado di combattere stipsi, fecalomi, meteorismo, gonfiore addominale, acidità di stomaco, reflusso, cattiva digestione ed alitosi:
- Integratore Matt contro gas intestinale e meteorismo: http://amzn.to/2B704FB
- Integratore lassativo alle erbe: http://amzn.to/2B5ONW9
- Integratore probiotico: https://amzn.to/3E0q7Be
- Compresse contro acidità di stomaco e reflusso gastroesofageo: https://amzn.to/3E2Nom5
- Supposte di glicerina: https://amzn.to/3T5QoST
- Clistere a peretta: http://amzn.to/2Bn0JqI
- Enteroclisma: http://amzn.to/2BOPG9e
- Microclismi evacuanti per adulti: https://amzn.to/3WyTFNt
- Microclismi evacuanti per bambini: http://amzn.to/2BMQnQc
- Doccetta per pulizia intestinale: https://amzn.to/3FILhoN
- Compresse per l’alitosi: http://amzn.to/2BEKoup
- Carbone vegetale in compresse per gas intestinale e meteorismo: https://amzn.to/3NElGPu
Quale contenitore sterile usare per l’esame delle feci?
In caso di un eventuale esame delle feci, per raccogliere e conservare correttamente il campione di feci da inviare in laboratorio, è necessario usare un contenitore sterile apposito, dotato di spatolina. Il prodotto di maggior qualità, che ci sentiamo di consigliare per raccogliere e conservare le feci, è il seguente: http://amzn.to/2C5kKig
Leggi anche:
- Steatorrea immagini, sintomi, colore delle feci, dieta, terapia
- Riconoscere i differenti tipi di vomito a seconda del colore
- Vomito: le cause più frequenti
- Ossiuri (vermi intestinali): cause, trasmissione, come vederli, cura definitiva
- Coprocoltura feci per salmonella: perché e come si fa
- Sangue occulto nelle feci: come interpretare il risultato dell’esame
- Colonscopia: cos’è, quando si fa, preparazione e rischi
- Sindrome dell’intestino irritabile: cause, sintomi e diagnosi
- Fa male trattenere l’urina troppo a lungo? Per quale motivo?
- Quante volte al giorno è normale urinare? Vescica iperattiva e ansia
- Idratazione corretta: quanta acqua bere al giorno e perché è così importante
- Il mio alito odora di feci: cause, quando è pericoloso e rimedi
- Gli alimenti più lassativi: addio stitichezza!
- Quanto peso perdiamo ogni volta che andiamo in bagno?
- Cause di pancia gonfia: alimentazione ed emozioni
- Stitichezza acuta e cronica: tipi, cause, trattamenti medici e rimedi
- Sangue occulto nelle feci: da cosa dipende e come si cura
- I tuoi capelli rivelano la tua salute: ecco come leggere i segnali che ti inviano
- Fare un clistere evacuativo: procedura semplice con peretta
- Fecaloma: tappo di feci durissime, cause, sintomi e rimedi
- Feci dure, stitichezza e dolore defecazione: cause e cure
- Come ammorbidire le feci dure in modo naturale e con i farmaci
- Manovre ed altri accorgimenti per facilitare l’evacuazione
- Sindrome da defecazione ostruita: sintomi, cause e terapie
- Come porti capelli rivela molto della tua personalità
- Vomito: rimedi naturali e cure farmacologiche (farmaci anti-emetici)
- Differenza tra vomito e rigurgito nel neonato
- Diarrea in vacanza: attenzione all’alimentazione!
- Diarrea del viaggiatore: consigli per prevenirla e curarla
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Lingua bianca, impastata, spaccata: cause e quando è pericolosa
- Feci gialle, giallo oro, giallastre: cause ed interpretazione clinica
- Feci con sangue, muco, cibo: quando preoccuparsi?
- Le tue unghie dicono molto sulla tua salute: ecco come leggerle
- Feci nere e melena: cause e cure in adulti e neonati
- Sindrome dell’intestino irritabile: sintomi, dieta e cibi da evitare
- Mal di pancia e di stomaco: da cosa può dipendere e quali sono le cure
- Mal di pancia forte: quando chiamare il medico?
- Differenza tra feci del neonato allattato al seno o con latte artificiale
- È normale che il mio bambino non emetta feci ogni giorno?
- Quante volte al giorno va cambiato il pannolino in neonati e bimbi?
- Carboidrati, proteine e grassi: come vengono assorbiti nell’intestino?
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Colangiopancreatografia retrograda (ERCP): cos’è, preparazione, è dolorosa o pericolosa?
- Legatura/sclerosi delle varici esofagee: perché si esegue, quali sono i rischi?
- Cirrosi epatica e fegato: sintomi, dieta, diagnosi, terapia e prevenzione
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- Epatiti croniche: cosa sono, sintomi, diagnosi e cura
- Polipi intestinali e polipectomia: come si esegue, biopsia e pericoli
- Differenza tra polipi e diverticoli: sintomi comuni e diversi
- Differenza tra diverticolite e diverticolosi
- Diverticolite e diverticolosi: sintomi, diagnosi e trattamento
- Vomitare sangue ed ematemesi: cos’è, cosa fare, cause e terapie
- Da cosa viene causata l’ulcera allo stomaco?
- Acido cloridrico e succo gastrico dello stomaco: di cosa è fatto ed a che serve
- Meccanismi e controllo della secrezione acida dello stomaco
- Dispepsia: cos’è, sintomi, come si fa la diagnosi e terapia
- Gastrite cronica, quando il bruciore di stomaco non dà tregua
- Incontinenza fecale primitiva e secondaria: cos’è e come si cura
- Infezione da Helicobacter Pylori: cosa causa, come si riconosce e cura
- Le 5 cose da fare a stomaco vuoto, secondo la scienza
- Stomaco: come fa a digerire il cibo che mangi ed a dirti che sei “pieno”
- Come vincere l’ansia per evitare di mangiare fuori pasto
- Eliminare la tensione nervosa allo stomaco con i rimedi naturali
- Differenza tra colite ulcerosa, muco-membranosa, da fermentazione e da putrefazione
- Perché viene la diarrea? Quando diventa pericolosa? Cura farmacologica e rimedi casalinghi
- Perché viene la diarrea in gravidanza? Fa male al bambino? Cure e rimedi
- Perché viene la diarrea prima e durante il ciclo mestruale e cure
- La diarrea è pericolosa nel bambino e neonato? Cosa fare? Quando chiamare il pediatra?
- Parassiti e vermi nelle feci: sintomi e come eliminarli con farmaci e rimedi naturali
- Coprocoltura e antibiogramma: procedura e perché si eseguono
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Afte, nevralgia, herpes ed altre cause di dolore alla lingua (glossodinia)
- Dolore alla lingua ed alla bocca: cause, complicanze, dieta e terapia
- Alitosi: il tipo di odore del tuo alito cattivo rivela la patologia che hai
- Alito cattivo: tutti i rimedi migliori per combattere l’alitosi
- Tumore del colon retto: diagnosi, metastasi, prognosi e stadiazione
- Tumore del colon retto: sintomi iniziali, tardivi e ritardo nella diagnosi
- Tumore del colon retto: trattamento chirurgico, radioterapia e chemioterapia
- Tumore del colon retto con metastasi: chirurgia, chemioterapia e terapie biologiche
- Tumore del colon retto: terapia personalizzata col test RAS
- Di cosa è fatta la saliva, quanta ne produciamo, a che serve?
- Labbra blu: da cosa sono causate e come si curano in bimbi ed adulti
- Labbra screpolate e gonfie: cause e rimedi in bambini ed adulti
- Herpes labiale: cause, sintomi, rimedi e trattamento farmacologico
- Labbra gonfie (gonfiore labiale): possibili cause, sintomi e rimedi
- Cattivo sapore in bocca acido o amaro: rimedi e quando è pericoloso
- Denti sensibili: sbiancamento, caldo, freddo, collutorio ed altre cause
- Differenze tra morbo di Crohn e colite ulcerosa: sintomi comuni e diversi
- Cibi che macchiano i denti: quali evitare ed i consigli per mantenerli bianchi
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!





























































 Lorenzo di Piero de’ Medici, detto Lorenzo il Magnifico, è stato signore di Firenze dal 1469 fino alla sua morte, avvenuta nel quartiere di Careggi a Firenze l’8 aprile del 1492. Raffinato e colto, Lorenzo il Magnifico fu anche scrittore, mecenate, poeta ed umanista, oltre ovviamente ad essere uno dei più grandi uomini politici del Rinascimento. Ma le qualità del “Magnifico” non si fermano qui. Il membro più celebre della più importante famiglia fiorentina di epoca rinascimentale, si contraddistinse anche per una coscienza ambientalista allora tutt’altro che comune, che spaziava dall’innato amore per gli animali al rispetto per tutto ciò che era naturale.
Lorenzo di Piero de’ Medici, detto Lorenzo il Magnifico, è stato signore di Firenze dal 1469 fino alla sua morte, avvenuta nel quartiere di Careggi a Firenze l’8 aprile del 1492. Raffinato e colto, Lorenzo il Magnifico fu anche scrittore, mecenate, poeta ed umanista, oltre ovviamente ad essere uno dei più grandi uomini politici del Rinascimento. Ma le qualità del “Magnifico” non si fermano qui. Il membro più celebre della più importante famiglia fiorentina di epoca rinascimentale, si contraddistinse anche per una coscienza ambientalista allora tutt’altro che comune, che spaziava dall’innato amore per gli animali al rispetto per tutto ciò che era naturale. L’emoglobina glicata (emoglobina A1c, HbA1c, A1C, o Hb1c; a volte anche HbA1c) è una forma di emoglobina usata principalmente per identificare la concentrazione plasmatica media del glucosio per un lungo periodo di tempo. Viene prodotta in una reazione non-enzimatica a seguito dell’esposizione dell’emoglobina normale al glucosio plasmatico. La glicazione alta dell’emoglobina è stata associata con le malattie cardiovascolari, le nefropatie e la retinopatia del diabete mellito. Il monitoraggio dell’HbA1c nei pazienti con diabete di tipo 1 può migliorare il trattamento. L’emoglobina A1c fu separata dalle altre forme di emoglobina da Huisman e Meyering nel 1958 mediante una colonna cromatografica. Venne caratterizzata per la prima volta come glicoproteina da Bookchin e Gallop nel 1968. Il suo aumento nel diabete fu descritto per la prima volta nel 1969 da Samuel Rahbar e collaboratori La reazione che porta alla sua formazione fu caratterizzata da Bunn e i suoi collaboratori nel 1975. L’uso dell’emoglobina A1c per il monitoraggio del grado di controllo del metabolismo glucidico in pazienti diabetici fu proposto nel 1976 da Anthony Cerami, Ronald Koenig e collaboratori.
L’emoglobina glicata (emoglobina A1c, HbA1c, A1C, o Hb1c; a volte anche HbA1c) è una forma di emoglobina usata principalmente per identificare la concentrazione plasmatica media del glucosio per un lungo periodo di tempo. Viene prodotta in una reazione non-enzimatica a seguito dell’esposizione dell’emoglobina normale al glucosio plasmatico. La glicazione alta dell’emoglobina è stata associata con le malattie cardiovascolari, le nefropatie e la retinopatia del diabete mellito. Il monitoraggio dell’HbA1c nei pazienti con diabete di tipo 1 può migliorare il trattamento. L’emoglobina A1c fu separata dalle altre forme di emoglobina da Huisman e Meyering nel 1958 mediante una colonna cromatografica. Venne caratterizzata per la prima volta come glicoproteina da Bookchin e Gallop nel 1968. Il suo aumento nel diabete fu descritto per la prima volta nel 1969 da Samuel Rahbar e collaboratori La reazione che porta alla sua formazione fu caratterizzata da Bunn e i suoi collaboratori nel 1975. L’uso dell’emoglobina A1c per il monitoraggio del grado di controllo del metabolismo glucidico in pazienti diabetici fu proposto nel 1976 da Anthony Cerami, Ronald Koenig e collaboratori.















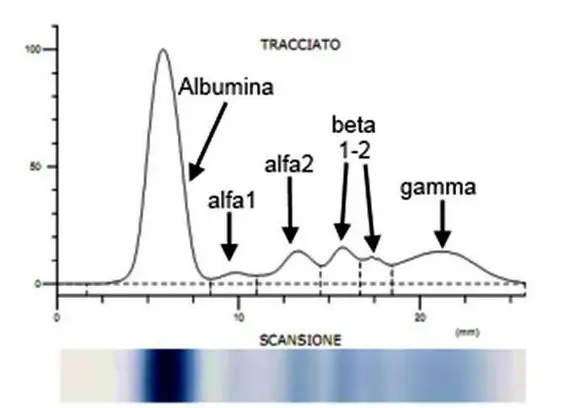 L’elettroforesi delle proteine del siero (o siero proteine) viene anche chiamata protidogramma ed è una analisi di laboratorio in uso da diversi anni e ancora sempre attuale, che permette di separare, identificare e valutare le proteine del siero.
L’elettroforesi delle proteine del siero (o siero proteine) viene anche chiamata protidogramma ed è una analisi di laboratorio in uso da diversi anni e ancora sempre attuale, che permette di separare, identificare e valutare le proteine del siero.