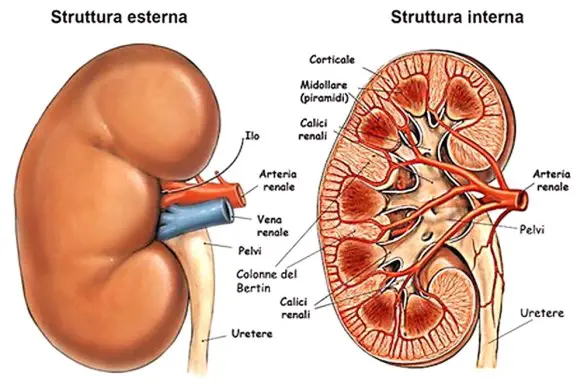
 La renella (anche chiamata “sabbia renale o “sabbiolina renale“) è una sorta di sabbiolina composta da numerosi piccoli aggregati cristallini che possono formarsi all’interno dei reni, e migrare nelle vie escretrici e nella vescica causando coliche renali e/o disturbi della minzione. La renella, pur essendo concettualmente simile ai calcoli renali, è diversa da essi: oltre la dimensione estremamente minore rispetto ai calcoli veri e propri, cambiano anche la consistenza ed il tipo di aggregazione rispetto alla calcolosi. Di solito la renella è composta da acido urico ed ossalati di calcio e date le minuscole dimensioni solitamente è sufficiente un aggiustamento dietetico e l’assunzione di molti liquidi per espellerla in modo naturale ed asintomatico, al contrario di quelli che accade con i calcoli, dove – in alcuni casi – si può rendere necessaria anche un intervento chirurgico. Nonostante queste notizie confortanti, la renella non deve essere sottovalutata, sia perché è la spia di una possibile alimentazione errata, sia perché è un fattore di rischio per i calcoli renali, sia perché può capitare che provochi delle coliche renali molto fastidiose.
La renella (anche chiamata “sabbia renale o “sabbiolina renale“) è una sorta di sabbiolina composta da numerosi piccoli aggregati cristallini che possono formarsi all’interno dei reni, e migrare nelle vie escretrici e nella vescica causando coliche renali e/o disturbi della minzione. La renella, pur essendo concettualmente simile ai calcoli renali, è diversa da essi: oltre la dimensione estremamente minore rispetto ai calcoli veri e propri, cambiano anche la consistenza ed il tipo di aggregazione rispetto alla calcolosi. Di solito la renella è composta da acido urico ed ossalati di calcio e date le minuscole dimensioni solitamente è sufficiente un aggiustamento dietetico e l’assunzione di molti liquidi per espellerla in modo naturale ed asintomatico, al contrario di quelli che accade con i calcoli, dove – in alcuni casi – si può rendere necessaria anche un intervento chirurgico. Nonostante queste notizie confortanti, la renella non deve essere sottovalutata, sia perché è la spia di una possibile alimentazione errata, sia perché è un fattore di rischio per i calcoli renali, sia perché può capitare che provochi delle coliche renali molto fastidiose.
Cause della renella
Le cause della formazione di questi piccolissimi calcoli risiedono essenzialmente in un fattore genetico di predisposizione abbinato ad una dieta alimentare errata, o comunque troppo ricca di determinati nutrienti che i reni non riescono ad espellere totalmente. In base al tipo di alimentazione, si formerè una sabbia renale di composizione diversa (vedi paragrafo “Terapia per la renella”).
Sintomi e segni della renella
La renella in molti casi può essere del tutto asintomatica, cioè non determinare alcun sintomo nel paziente. In altri casi la renella può accumularsi nelle vie urinarie e determinare, similarmente a quanto avviene con i calcoli veri e propri, una ostruzione al deflusso dell’urina che porta a colica renale la quale si manifesta con dolore intermittente, che può essere anche molto violento e fastidioso, che origina solitamente al fianco o alla parte bassa della schiena e si irradia attraverso l’addome lungo il decorso dell’uretere (destro o sinistro), frequentemente nella regione dei genitali e nel lato interno della coscia. In presenza di grande accumulo di renella, nei casi più gravi e non trattati possono verificarsi vari sintomi e segni legati ad alterata minzione, tra cui:
- tenesmo vescicale;
- gocciolamento post-minzionale;
- pollachiuria;
- disuria;
- ematuria;
- stranguria;
- proteinuria;
- leucocituria;
- urine torbide e maleodoranti;
- sensazione di svuotamento incompleto della vescica;
- sensazione di minzione urgente;
- globo vescicale.
Diagnosi per la renella
La diagnosi della renella si basa su questi strumenti principali:
- anamnesi (raccolta dei dati del paziente);
- esame obiettivo (visita vera e propria con, ad esempio palpazione dell’addome ed ispezione dei genitali);
- ecografia renale;
- esame per valutare la funzionalità renale;
- esame delle urine.
Solo in alcuni casi, in genere per escludere altre patologie e/o se si è in presenza di sintomi gravi, possono essere usati altri strumenti, tra cui:
- ecografia transrettale della prostata;
- PSA;
- esplorazione digitale rettale della prostata;
- esame del sangue (emocromo);
- VES;
- clearance della creatinina;
- azotemia;
- cistoscopia;
- cistografia;
- biopsia della prostata;
- biopsia renale;
- radiografia, TAC e/o risonanza magnetica;
- uro-TAC;
- scintigrafia;
- uroflussometria;
- urinocultura.
Terapia per la renella
La terapia per la renella si basa essenzialmente sulla modifica delle abitudini alimentari errate che hanno portato alla sua formazione. La cura migliore (e la migliore prevenzione di nuova formazione di renella) consisterà quindi in un cambiamento dell’alimentazione quotidiana, a seconda della tipologia della sabbia renale:
- in caso di renella di agglomerati di ossalati di calcio sarà opportuno ridurre le quantità di cibi che ne contengono dosi abbondanti (spinaci, prezzemolo, cacao, pomodori verdi, rabarbaro, prezzemolo, erba porcellana, erba cipollina, bietola, barbabietola rossa, verza, tè verde, cioccolato);
- in caso di renella di agglomerati di acido urico andranno evitati gli alimenti ricchi di purine (acciughe, frutti di mare, carne e pesce grassi, cacciagione, acciughe, sardine sott’olio, aringa, caviale, frattaglie, estratti di carne, brodo di carne).
In generale vanno evitati caffè e bevande a base di caffeina, cola compresa, inoltre va bevuta una adeguata quantità di acqua. Il consiglio generale è quello di assumere circa 200/250 ml di liquidi ogni ora durante il giorno. Utili anche le tisane, soprattutto quelle diuretiche. Tisane consigliate sono quelle di tarassaco, di betulla, di solidago, di virga aurea, di equiseto, di finocchio e di radice di aneto. Importante anche limitare il sale. In presenza di renella di ossalato di calcio si consiglia di assumere una compressa di calcio carbonato durante i pasti ricchi di ossalati in modo da limitarne l’assorbimento intestinale. Solo nei casi più gravi, potrebbero essere necessarie le terapie usate per la calolosi renale (vedi paragrafo “Terapia dei calcoli renali”).
Leggi anche: Diuresi: cos’è, definizione, oraria normale ed eccessiva significato
Cause di calcoli renali
Dopo aver analizzato cause, sintomi, diagnosi e cure per la renella, andiamo ora ad occuparci dei calcoli renali. Le cause di origine della calcolosi renale non sono ancora state completamente chiarite, anche se alcuni fattori predisponenti aumentano sensibilmente la probabilità che si formino dei calcoli:
- sesso: i maschi hanno una probabilità tripla rispetto alle donne di sviluppare calcolosi alle vie urinarie (la maggiore concentrazione di citrato nelle urine femminili, in stretto rapporto con il tasso estrogenico, spiegherebbe questa minore incidenza del problema nel gentil sesso);
- scarso introito di liquidi: un flusso di urine limitato favorisce il ristagno, quindi la precipitazione dei sali in esse contenuti;
- disidratazione per aumentata perdita di liquidi (diarrea, iperidrosi ecc);
- età: i calcoli renali si formano prevalentemente tra i venti ed i quarant’anni;
- acidità delle urine: pH urinario inferiore a 5 (per quanto riguarda alcuni tipi ben precisi di calcio, come quelli di cistina, xantine ed acido urico);
- storia familiare di calcoli renali: è il caso ad esempio dei calcoli di origine cistinica in cui, a causa di un difetto congenito del rene, un amminoacido scarsamente solubile nelle urine (cistina) precipita formando dei cristalli;
- infezioni croniche delle vie urinarie;
- abuso di certi medicinali o di integratori salini e vitaminici;
- ipertiroidismo (effetto catabolico sul tessuto osseo) e iperparatiriodismo (aumento calcemia);
- dieta incongrua;
- etnia: maggiore incidenza dei calcoli renali nella razza bianca ed asiatica;
- clima (durante il periodo caldo estivo la maggiore evaporazione, se non reintegrata da un adeguato apporto di liquidi aumenta la concentrazione delle urine e la precipitazione dei calcoli).
Diagnosi di calcoli renale
La diagnosi di calcolosi renale viene effettuata con una serie di esami strumentali e di laboratorio. L’analisi delle urine mira ad esempio a ricercare alterazioni nell’equilibrio elettrolitico e l’eventuale presenza di tracce di sangue. In questo modo è possibile suggerire al paziente una dieta povera degli elementi presenti in eccesso, minimizzando la probabilità di sviluppare calcoli.
Fra le indagini più comuni vi sono la radiografia dell’addome in bianco e l’ecografia addominale. Analizzando le immagini radiografiche si possono localizzare i calcoli calcarei in quanto composti da sostanze radio opache. Non sono invece distinguibili i calcoli non calcarei come quelli causati dal deposito di acido urico o cistina.
L’ecografia è un esame più sensibile rispetto alla radiografia tradizionale, ma non è sempre in grado di fornire chiare informazioni al medico. Per confermare la diagnosi di calcoli renali possono allora divenire necessarie indagini più complesse come l’urografia, che prevede l’iniezione di un mezzo di contrasto per via endovenosa, e la TAC spirale, un esame abbastanza costoso ma molto preciso ed affidabile.
Terapia dei calcoli renali
Molti piccoli calcoli solitari, non complicati da ostruzione o infezione non hanno bisogno di una terapia specifica e tendono a risolversi da sé. Se invece i calcoli sono associati a ostruzione ed infezione, devono essere asportati chirurgicamente o disintegrati con gli ultrasuoni. A volte è possibile l’estrazione attraverso l’uretra, ma oggi si ricorre sempre più spesso alla distruzione dei calcoli con gli ultrasuoni (litotrissia). In caso di colica renale è necessario il riposo con l’applicazione locale di fonti di calore.
Integratori consigliati per la salute delle vie urinarie
Di seguito trovate una lista di prodotti e di integratori alimentari acquistabili senza ricetta, potenzialmente in grado di migliorare la salute delle vie urinarie:
- Tisana diuretica: https://amzn.to/3EUnNM1
- Tisana all’orthosiphon: https://amzn.to/3J6OhMO
- Uva ursina: https://amzn.to/2rPzEon
- Mirtillo rosso: https://amzn.to/2Gr6EbV
- D -Mannosio, mirtillo rosso, biotina e zinco: https://amzn.to/2GrsYlE
- Mirtillo rosso, semi di pompelmo, fermenti lattici e zinco: https://amzn.to/2k7yOQd
Per approfondire, continua la lettura con i seguenti articoli:
- Colica renale: sintomi premonitori, quanto dura, cosa fare e mangiare?
- Calcolo bloccato nell’uretere: sintomi, espulsione, operazione
- Calcolo vescicale: asportazione, endoscopia, operazione, rimedi
- Calcoli uretrali: cause, sintomi, complicazioni, cure
Leggi anche:
- Calcoli urinari bloccati in rene, uretere, vescica e uretra: cause e cure
- Insufficienza renale cronica: stadi, dieta, sintomi, diagnosi e terapia
- Emodialisi: come funziona, effetti collaterali e complicanze
- Azotemia (Urea) alta o bassa: valori, cause, sintomi e cosa fare
- Creatinina alta o bassa: cos’è, cosa indica e come si corregge
- Clearance della creatinina: alta o bassa, valori, calcolo e sintomi
- Esami per valutare funzionalità renale ed insufficienza renale
- Insufficienza renale acuta: sintomi, terapia, linea guida, morte
- Differenza tra insufficienza renale acuta e cronica
- Differenza tra esame delle urine ed urinocoltura
- Ipertrofia o iperplasia prostatica benigna: cause, sintomi e cure
- Esame delle urine completo con urinocoltura: come fare e capire i risultati
- Urodinamica: cos’è, a che serve e come funziona
- Differenza tra rene policistico e multicistico
- Minzione: come funziona l’emissione di urina e come si controlla
- Uretra maschile e femminile: anatomia, funzioni e patologie in sintesi
- Oliguria: sintomi, quantità, valori, terapia, definizione, significato
- Anuria e urine: definizione, terapia, valori, cosa fare, morte
- Poliuria: sintomi, notturna, diabete, nervosa, stress, malattie associate
- Pollachiuria: cause, notturna, ansia, psicogena, psicosomatica
- Emazie nelle urine: valori normali, alti, bassi, cause e cure
- Uretrorragia: cause, da catetere, da trauma, femminile, cura e trattamento
- Enuresi notturna in bambini, adolescenti e adulti: cause e terapia
- Disuria: significato, cause, cura, rimedi naturali, bruciore
- Stranguria: significato, dolore alla minzione, cura
- Proteinuria fisiologica e alta: sintomi, valori, cause, classificazione
- Glicosuria: significato, valori, sintomi, normoglicemica, cura
- Piuria: significato, sintomi, valori, sterile, acida, terapia
- Leucocituria: severa, sterile, in gravidanza, asintomatica
- Batteriuria: asintomatica, non significativa, valori normali, cura
- Urine torbide, schiumose, maleodoranti, scure con bruciore
- Polidipsia e sete intensa: cause, psicogena, diabete, primaria
- Ritenzione urinaria acuta e cronica: significato, rimedi, dieta
- Urgenza minzionale e incontinenza: definizione e vescica iperattiva
- Svuotamento incompleto della vescica: sintomi, ristagno e rimedi
- Gocciolamento post-minzionale maschile e femminile: cause e cure
- Tenesmo vescicale e uretrale: significato, cause, sintomi e terapia
- Globo vescicale: definizione, terapia, svuotamento, esame obiettivo
- Incontinenza urinaria maschile e femminile: cause, tipi, da sforzo, rimedi
- Sangue nelle urine (ematuria): iniziale, terminale, microscopica e macroscopica asintomatica
- Nicturia: cos’è, cosa la provoca e come si cura
- Proteinuria 24 ore alta: cause, tipi, valori e terapie
- Quante volte al giorno è normale urinare? Vescica iperattiva e ansia
- Perché viene la cistite e come curarla?
- Si può vivere senza reni? Conseguenze della nefrectomia
- Perché la cistite è più frequente nelle donne che negli uomini?
- Differenze tra apparato urinario maschile e femminile
- Albumina ed albuminemia alta o bassa: cause, valori e terapie
- Glicemia alta o bassa: valori normali, che patologie indica e come si controlla nei diabetici
- Differenza tra poliuria e pollachiuria
- Differenza tra anuria ed oliguria
- Differenza tra anuria e ritenzione urinaria
- Differenza tra sindrome nefritica e nefrosica
- Differenza tra disuria, stranguria, pollachiuria e nicturia
- Differenza tra proteinuria transitoria, persistente ed ortostatica
- Differenza tra nefrologo ed urologo: patologie e competenze specifiche e comuni
- Semeiotica dei reni: esame obiettivo renale
- Tampone uretrale: positivo, candida, risultati, costo, fa male?
- Cattivo odore intimo: cause, cure e rimedi facili
- Balanite, lichen planus, verruche, candida, gonorrea: le infezioni del pene
- Candida in uomo e donna: cause, trasmissione e farmaci
- Uretrite cronica, traumatica e non infettiva: cure e rimedi naturali
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Uroflussometria: indicazioni, preparazione, come si esegue
- Vescica: dove si trova, anatomia, funzioni e patologie frequenti in sintesi
- Rene: anatomia, funzioni e patologie in sintesi
- Smegma: quando lo sporco si accumula sul pene, cause e cure
- Smegma femminile, vulviti e cattivi odori vaginali: cura e prevenzione
- Resezione vescicale transuretrale (TURB): quando si fa ed effetti collaterali
- Ecografia prostatica transrettale: come si svolge, è dolorosa, a che serve?
- PSA totale e free alto: capire i risultati dell’esame e rischio di tumore alla prostata
- Esplorazione rettale digitale della prostata: fa male? A che serve?
- Prostata ingrossata ed infiammata: ecco cosa fare per mantenerla in salute
- Tumore alla vescica: terapie, asportazione, si può guarire?
- Video di una cistoscopia maschile
- Video di una cistoscopia femminile
- Differenza tra cistoscopia e TURB
- Differenza tra TURV, TURB, TURBT e TURBC
- Differenza tra TURP e TURB
- Uro-TAC: indicazioni, preparazione, è dolorosa, costo
- Differenza tra uro-TAC e cistoscopia: vantaggi e svantaggi
- Uretere: dove si trova, anatomia, funzioni e patologie in sintesi
- Fa male trattenere l’urina troppo a lungo? Per quale motivo?
- Vescica neurogena disinibita, riflessa, autonoma, atonica
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su Tumblr e su Pinterest, grazie!

 Una rara fotografia di Albert Einstein mentre da lezioni sulla Teoria della relatività, negli anni ’20.
Una rara fotografia di Albert Einstein mentre da lezioni sulla Teoria della relatività, negli anni ’20. Normalmente le mosche sono pericolose perché trasportano agenti patogeni, posandosi, per la deposizione delle uova, su materiale organico in decomposizione. Alcune specie di mosche possono però essere dannose per l’uomo tramite il contatto diretto ovvero mordendo.
Normalmente le mosche sono pericolose perché trasportano agenti patogeni, posandosi, per la deposizione delle uova, su materiale organico in decomposizione. Alcune specie di mosche possono però essere dannose per l’uomo tramite il contatto diretto ovvero mordendo.
 Generalmente sin dalle prime settimane di gravidanza e per tutto il periodo, le future mamme hanno le cosiddette voglie, ovvero una forte necessità di un particolare cibo. In passato si diceva che non soddisfare queste voglie potesse avere ripercussioni sul bambino, come ad esempio la comparsa di macchie sulla pelle, ma questo è un mito da sfatare, anche se considerando che si tratta dell’espressione di un bisogno, vale la pena di assecondare le voglie e quindi soddisfarle.
Generalmente sin dalle prime settimane di gravidanza e per tutto il periodo, le future mamme hanno le cosiddette voglie, ovvero una forte necessità di un particolare cibo. In passato si diceva che non soddisfare queste voglie potesse avere ripercussioni sul bambino, come ad esempio la comparsa di macchie sulla pelle, ma questo è un mito da sfatare, anche se considerando che si tratta dell’espressione di un bisogno, vale la pena di assecondare le voglie e quindi soddisfarle. Il sistema immunitario è una complessa forma di difesa dell’organismo verso ciò che viene ritenuto potenzialmente dannose per l’organismo. La risposta immunitaria può essere specifica (o adattativa) o aspecifica (innata), diverse ma accomunate dal fatto che entrambe dipendono dalla capacità del sistema immunitario di distinguere tra quello che è dannoso (da attaccare) e quello che non lo è e quindi NON deve essere attaccato.
Il sistema immunitario è una complessa forma di difesa dell’organismo verso ciò che viene ritenuto potenzialmente dannose per l’organismo. La risposta immunitaria può essere specifica (o adattativa) o aspecifica (innata), diverse ma accomunate dal fatto che entrambe dipendono dalla capacità del sistema immunitario di distinguere tra quello che è dannoso (da attaccare) e quello che non lo è e quindi NON deve essere attaccato.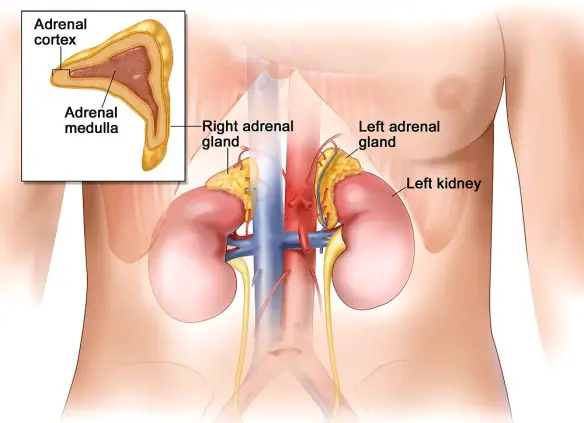 Il surrene (in inglese adrenal gland o suprarenal gland) è una ghiandola endocrina che, come suggerito dal nome, è situata sopra il rene. L’essere umano possiede due ghiandole surrenali, la destra e la sinistra, ognuna pesa 4-6 grammi, di forma piramidale.
Il surrene (in inglese adrenal gland o suprarenal gland) è una ghiandola endocrina che, come suggerito dal nome, è situata sopra il rene. L’essere umano possiede due ghiandole surrenali, la destra e la sinistra, ognuna pesa 4-6 grammi, di forma piramidale. Essere mamma è di per sé una bella responsabilità, ma essere allo stesso tempo single può complicare le cose in quanto manca la cosiddetta “spalla maschile” a gestire le questioni scomode.
Essere mamma è di per sé una bella responsabilità, ma essere allo stesso tempo single può complicare le cose in quanto manca la cosiddetta “spalla maschile” a gestire le questioni scomode.