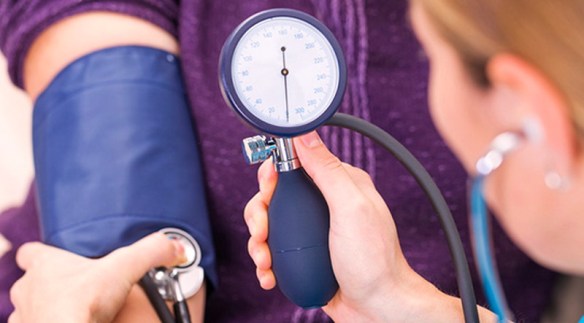
 L’ipertensione arteriosa, comunemente chiamata pressione alta, è una condizione clinica in cui la pressione del sangue nelle arterie della circolazione sistemica risulta elevata. Colpisce oltre 10 milioni di persone in Italia, delle quali solo ¼ è in grado di tenerla sotto controllo.
L’ipertensione arteriosa, comunemente chiamata pressione alta, è una condizione clinica in cui la pressione del sangue nelle arterie della circolazione sistemica risulta elevata. Colpisce oltre 10 milioni di persone in Italia, delle quali solo ¼ è in grado di tenerla sotto controllo.
L’ipertensione viene definita tale quando si verifica un aumento permanente della pressione ARTERIOSA, al di sopra dei valori considerati normali.
Valori normali della pressione arteriosa
Quali sono i valori normali della pressione arteriosa? Leggi questo articolo: Pressione arteriosa: valori normali e patologici
Leggi anche:
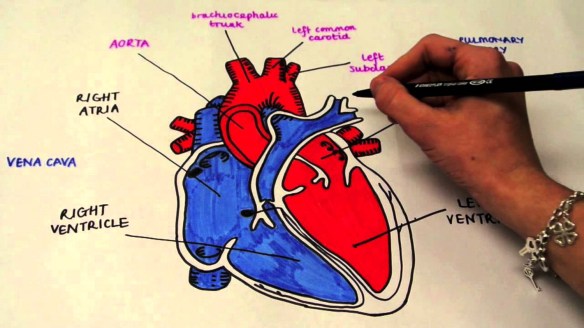
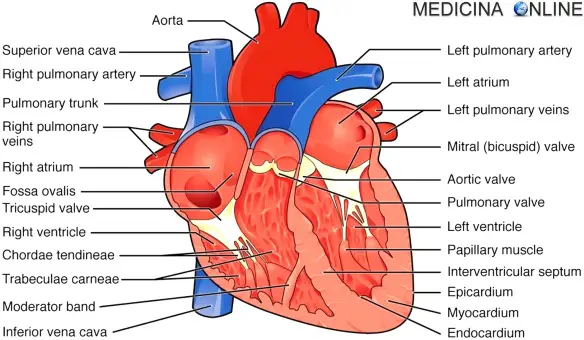
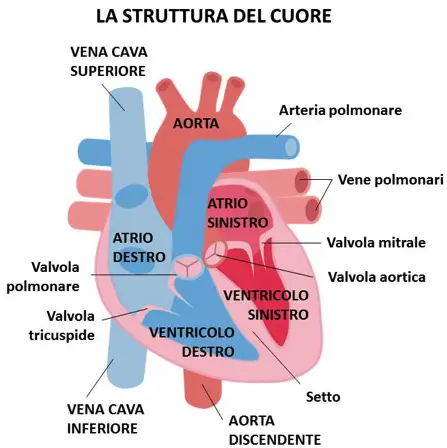
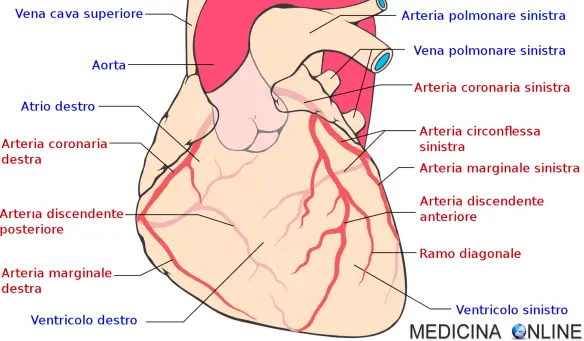
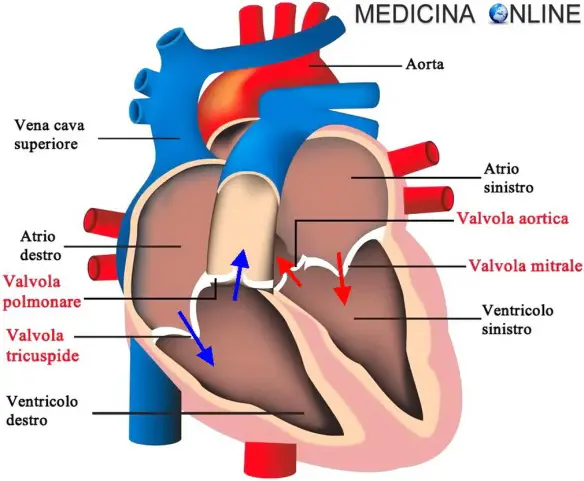
- Com’è fatto il cuore, a che serve e come funziona?
- Differenza tra pressione arteriosa e venosa
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
Come si misura la pressione arteriosa?
Si misura tramite un apparecchio che prende il nome di sfigmomanometro (o sfigmometro o sfigmoscopio, misuratore della pressione), con il paziente steso sul lettino o seduto, a riposo, possibilmente che non abbia bevuto caffè o fumato nei minuti precedenti alla misurazione, fattori questi che possono elevare frequenza cardiaca e pressione arteriosa anche fino a 10 mmHg.
Diagnosi di ipertensione
L’ipertensione viene diagnosticata sulla base di una pressione arteriosa persistentemente elevata. Tradizionalmente, ciò richiede almeno tre misurazioni intervallate nell’arco di un mese.
Leggi anche:
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Pressione arteriosa: i momenti della giornata in cui è più alta
- A che ora del giorno misurare la pressione arteriosa?
- Come si misura la pressione arteriosa? Guida facile
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Fattori di rischio cardiovascolare modificabili e non modificabili
Sintomi e segni dell’ipertensione arteriosa
Raramente l’ipertensione viene accompagnata da sintomi e la sua identificazione avviene solitamente attraverso lo screening. La pressione alta viene rilevata tramite lo sfigmomanometro anche durante visite mediche fatte per altri motivi. Pur essendo quasi sempre assenti sintomi, una parte delle persone con ipertensione lamenta mal di testa, in particolare nella zona superiore e nella mattinata, così come stordimento, vertigini, tinnito (ronzio o sibilo nelle orecchie), visione alterata e episodi di svenimento. Questi sintomi sono però più probabilmente correlati all’ansia associata piuttosto che all’ipertensione stessa. Durante l’esame obiettivo, l’ipertensione può essere sospettata sulla base della presenza di retinopatia ipertensiva rilevata mediante l’esame ottico del fundus oculi mediante oftalmoscopio. Normalmente, la gravità della retinopatia ipertensiva viene classificata mediante i gradi che vanno dall’I al IV, anche se i tipi più lievi possono essere difficili da distinguere uno dall’altro. I risultati della oftalmoscopia possono anche dare alcune indicazioni sul periodo in cui una persona è stata ipertesa.
Tipi di ipertensione
Quasi sempre (nel 95% dei casi), la pressione alta è di tipo primaria (anche chiamata ipertensione essenziale), quindi indipendente da altre condizioni patologiche; questa forma di ipertensione risulta tutt’ora idiopatica, cioè non se ne conoscono le cause specifiche. Esistono poi altri tipi di ipertensione, detti secondari, che devono la loro insorgenza ad altre malattie, spesso legate ai reni o al cuore.
Cause di ipertensione
- Le cause di ipertensione essenziale non sono ancora del tutto conosciute, tuttavia si tratta di una condizione ad eziologia probabilmente multifattoriale; tra le cause più importanti si riconoscono: predisposizione genetica/familiarità, sovrappeso, dieta scorretta, sedentarietà, abuso alcolico e stress. L’aumento della pressione è anche legato all’invecchiamento.
- L’ipertensione secondaria è quell’ipertensione causata da un’altra patologia identificabile, quasi sempre una malattia che interessa i reni. L’ipertensione secondaria può anche essere causata da condizioni endocrine, come la sindrome di Cushing, l’ipertiroidismo, l’ipotiroidismo, l’acromegalia, la sindrome di Conn o iperaldosteronismo, l’iperparatiroidismo e il feocromocitoma. Altre cause dell’ipertensione secondaria sono l’obesità, l’apnea notturna, la gravidanza, la coartazione dell’aorta, il consumo eccessivo di liquirizia e di alcuni medicinali soggetti a prescrizione, rimedi a base di erbe e droghe illegali.
- L’ipertensione arteriosa resistente è la persistenza di una pressione arteriosa non controllata (PA sistolica ≥ 140 mmHg e/o PA diastolica ≥ 90 mmHg), nonostante corrette abitudini di vita e l’assunzione continuativa e controllata di almeno tre farmaci antipertensivi, tra cui un diuretico. La prevalenza dell’ipertensione resistente ai farmaci varia dal 5% nelle misurazioni dal medico curante, sino al 50% negli ambulatori nefrologici e rappresenta un notevole problema in quanto la sua presenza e persistenza determinano un incremento del danno d’organo a livello del cuore, del cervello e del rene.
L’ipertensione arteriosa come fattore di rischio
La grande attenzione di noi medici riguardo la pressione sanguigna alta, deriva dal fatto che un’ipertensione di grave entità, e/o aggravata da altri fattori di rischio (es. fumo, diabete, sovrappeso ecc.) determina un carico maggiore per il cuore e per le pareti dei vasi sanguigni, che si riflette in un fattore di rischio per l’ictus, per l’infarto del miocardio, per l’insufficienza cardiaca, per gli aneurismi delle arterie (es. aneurisma aortico), per la malattia arteriosa periferica ed è una causa della malattia renale cronica. Anche moderate elevazioni della pressione sanguigna arteriosa vengono associate a una riduzione dell’aspettativa di vita.
Leggi anche:
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- Ipertensione: quali farmaci usare per abbassare la pressione arteriosa?
- Sarò iperteso per tutta la vita? Dovrò continuare ad assumere il farmaco per sempre?
- Non riesco a controllare la pressione arteriosa alta
- Cosa fare in caso di picco di pressione arteriosa elevato?
Come si cura l’ipertensione arteriosa?
Cambiamenti nella dieta e nello stile di vita sono in grado di migliorare sensibilmente il controllo della pressione sanguigna e di ridurre il rischio di complicazioni per la salute. Tuttavia il trattamento farmacologico è spesso necessario in persone per le quali i cambiamenti dello stile di vita risultino inefficaci o insufficienti.
Ipertensione arteriosa: terapia farmacologica
Esistono numerose classi di farmaci, chiamati farmaci antipertensivi, in grado di ridurre la pressione arteriosa mediante vari meccanismi. Le principali classi di farmaci antiipertensivi attualmente utilizzate sono:
- ACE inibitori. Le principali molecole di questa classe sono: captopril, enalapril, zofenopril, fosinopril, lisinopril, quinapril, ramipril.
- Antagonista del recettore per l’angiotensina II (Angiotensin II receptor Blocker – ARBs) o sartani: telmisartan, irbesartan, losartan, valsartan, candesartan, olmesartan.
- Calcio antagonisti come per esempio la nifedipina, l’amlodipina, la lacidipina, la lercanidipina o la barnidipina.
- Diuretici: il clortalidone, la idroclorotiazide, la furosemide, la torasemide.
- Alfa bloccanti, che agiscono bloccando i recettori alfa del sistema nervoso simpatico: prazosina e la doxazosina
- Beta bloccanti, che agiscono invece bloccando (in misura differente a seconda della molecola), le diverse classi di recettore beta adrenergici. Le principali molecole di questa classe sono: atenololo, labetalolo, metoprololo, propranololo.
- Alfa-Beta bloccanti. Sono farmaci antiadrenergici ad azione mista. Rientrano in questa categoria molecole come il carvedilolo e il labetalolo.
- Simpaticolitici ad azione centrale, come per esempio la clonidina e la metildopa.
- Inibitore del sistema renina-angiotensina-aldosterone. È la più recente classe di farmaci antiipertensivi; il capostipite è l’aliskiren.
Tutte le molecole citate possono essere usate da sole o in combinazione. Alcune combinazioni, come per esempio ACE-inibitore + diuretico o ARB + diuretico o ACE-inibitore + Calcio Antagonista sono in commercio in associazione in una unica compressa, per migliorare la compliance del paziente.
Leggi anche:
- Sistole e diastole nel ciclo cardiaco: fasi durata e spiegazione
- Che differenza c’è tra sistole e diastole?
- Qual è la differenza tra arteria e vena?
- Cardioaspirin 100mg: effetti indesiderati, a cosa serve, dosaggi (foglio illustrativo)
Ipertensione arteriosa resistente: denervazione simpatica
Tra le terapie non farmacologiche, nell’ipertensione resistente alla terapia è stata inserita la denervazione simpatica. La denervazione dell’arteria renale mediante ablazione transcatetere con radiofrequenza a bassa energia, è stata proposta per i risolvere quei casi in cui tutte le altre strategie hanno fallito. Questa tecnica si basa sul fatto che le terminazioni simpatiche renali afferenti ed efferenti contribuirebbero alla patogenesi dell’ipertensione arteriosa. I risultati dello studio Symplicity HTN-1 hanno confermato il ruolo fondamentale dell’innervazione simpatica nel mantenimento di valori pressori alterati nei soggetti ipertesi e l’applicazione della denervazione simpatica si è rivelata una metodica efficace e sicura nel trattamento di pazienti affetti da forme resistenti di ipertensione, come riportato nei risultati del Symplicity HTN-2 Trial.
Come abbassare la pressione arteriosa alta in modo naturale?
A tale proposito leggi: Abbassare la pressione alta senza farmaci con rimedi naturali
Leggi anche:
- Differenza tra attacco di cuore (infarto del miocardio) ed arresto cardiaco
- Differenza tra infarto cardiaco, infarto miocardico e attacco di cuore
- Differenza tra infarto ed ischemia
- Differenza tra infarto ed angina
- Differenza tra angina stabile ed instabile
- Differenza tra coronarografia ed angiografia
- Differenza tra coronarografia ed angioplastica
- Differenza tra coronarografia e scintigrafia
- Differenza tra cateterismo cardiaco e coronarografia
- Differenza tra cuore destro e sinistro
- Differenza tra cuore e miocardio
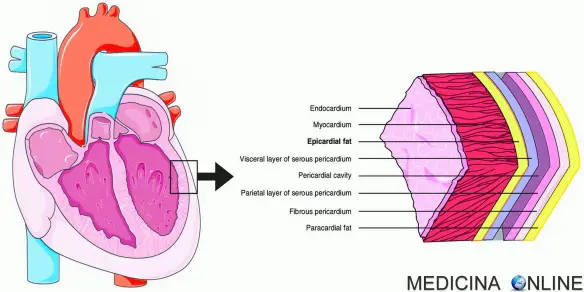
- Differenza tra miocardio, endocardio, pericardio ed epicardio
- Differenza tra bypass ed angioplastica con stent: vantaggi e svantaggi
- Differenza tra miocardio comune (di lavoro) e specifico (di conduzione)
- Come, dove e quando si misura la frequenza cardiaca?
- Frequenza cardiaca normale, alta, bassa, a riposo e sotto sforzo
- Come si misura la frequenza respiratoria?
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Viaggio dell’impulso cardiaco all’interno del cuore
- Differenza tra pacemaker e bypass
- Differenza tra pacemaker e defibrillatore ICD
- I dubbi su pacemaker e ICD: carica, impulsi, cellulare, banca ed aereo
- Differenza tra pressione del sangue e pressione arteriosa
- Differenza tra pressione del braccio destro e sinistro
- Come funziona uno sfigmomanometro (apparecchio per la pressione)
- Differenza tra pressione venosa centrale e periferica
- Cos’è la pressione venosa centrale e perché si misura?
- Cos’è la pressione sistemica di riempimento?
- Perché la pressione venosa è inferiore a quella arteriosa
- Di cosa è composto il sangue e quali sono le sue funzioni?
- Plasma e cellule (elementi corpuscolati) che compongono il sangue
- Plasma e suoi derivati (plasmaderivati)
- Gruppi sanguigni: cosa sono e quali sono compatibili tra loro
- Differenza tra sangue, plasma e siero
- Come si ottiene il plasma?
- Plasmaferesi e donazione di sangue
- Plasma: a cosa serve e quali sono le sue funzioni?
- Differenza tra plasma liquido e secco
- Differenza tra siero e plasma
- Il plasma contiene fibrinogeno? Ed il siero?
- Come si separa il siero dal sangue?
- Qual è il volume totale del sangue (volemia) nel corpo umano?
- Da cosa viene prodotto il sangue nel corpo umano?
- Quanti litri di sangue abbiamo nel corpo?
- Quanto sangue si può donare in una sola volta?
- Ogni quanto tempo si può donare il sangue
- Quanto tempo serve per reintegrare il sangue dopo una donazione?
- Donare sangue: come fare con mestruazioni, pillola o gravidanza
- Condizioni e preparazione per donare il sangue: tutte le informazioni
- Quanto sangue possiamo perdere prima di morire dissanguati?
- Fibrinogeno: cos’è, a che serve, quali sono i suoi valori normali?
- Fibrinogeno alto o basso: valori normali ed interpretazione
- Fibrinogeno alto o basso in gravidanza: quando preoccuparsi?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

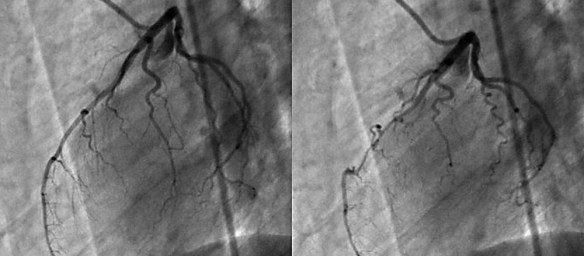 La coronografia è un esame radiologico invasivo che consente di visualizzare immagini dei vasi arteriosi che avvolgono il cuore e che portano il sangue al muscolo cardiaco, chiamati appunto coronarie. E’ una tecnica procedura diagnostica che viene condotta attraverso l’introduzione di un mezzo di contrasto nel circolo sanguigno, utile a rendere visibili le coronarie al macchinario. La coronografia prevede l’introduzione di un catetere, un tubicino sottile e flessibile che viene fatto avanzare nei vasi sanguigni fino al punto in cui deve rilasciare il liquido di contrasto. Grazie all’avvento delle tecnologie digitali, oggi è possibile ottenere immagini della funzionalità circolatoria minimizzando l’uso del mezzo di contrasto.
La coronografia è un esame radiologico invasivo che consente di visualizzare immagini dei vasi arteriosi che avvolgono il cuore e che portano il sangue al muscolo cardiaco, chiamati appunto coronarie. E’ una tecnica procedura diagnostica che viene condotta attraverso l’introduzione di un mezzo di contrasto nel circolo sanguigno, utile a rendere visibili le coronarie al macchinario. La coronografia prevede l’introduzione di un catetere, un tubicino sottile e flessibile che viene fatto avanzare nei vasi sanguigni fino al punto in cui deve rilasciare il liquido di contrasto. Grazie all’avvento delle tecnologie digitali, oggi è possibile ottenere immagini della funzionalità circolatoria minimizzando l’uso del mezzo di contrasto.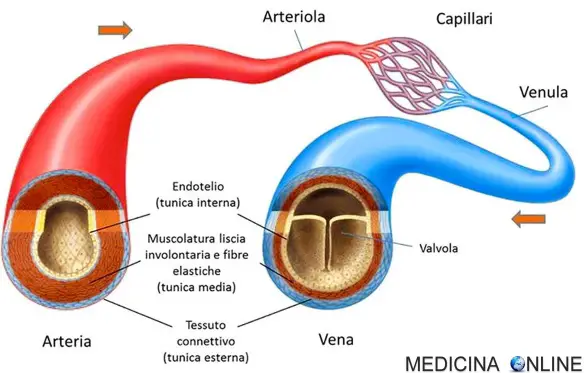 I vasi sanguigni non sono tutti uguali. Molti sanno che esistono arterie e vene, e che sono diverse tra loro, ma non tutti esattamente quali siano queste differenze. Cominciamo illustrando cosa siano le arterie.
I vasi sanguigni non sono tutti uguali. Molti sanno che esistono arterie e vene, e che sono diverse tra loro, ma non tutti esattamente quali siano queste differenze. Cominciamo illustrando cosa siano le arterie.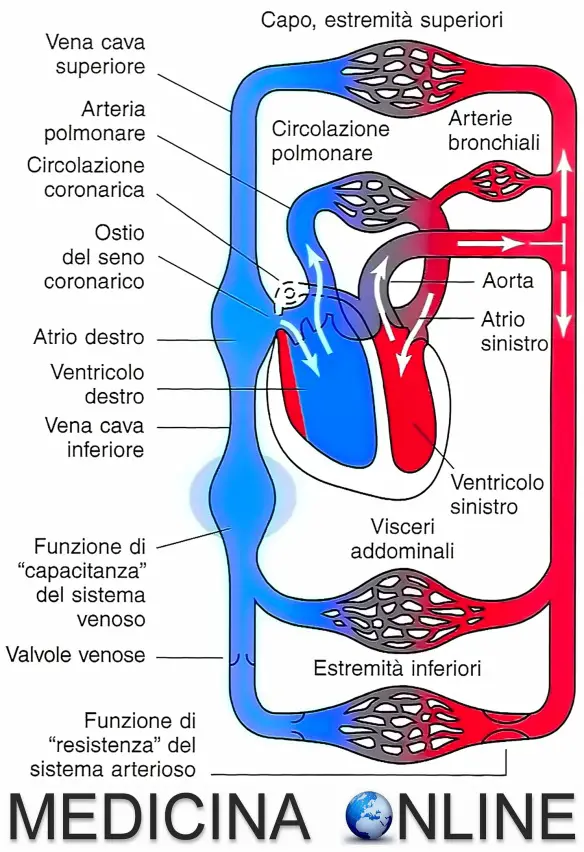
 Ecco a voi una classifica semi-seria di alcune diete che girano per il mondo e sono diffuse nel web. Statene alla larga perché – se seguite alla lettera – possono rappresentare una seria minaccia per la vostra salute!
Ecco a voi una classifica semi-seria di alcune diete che girano per il mondo e sono diffuse nel web. Statene alla larga perché – se seguite alla lettera – possono rappresentare una seria minaccia per la vostra salute! Se utilizziamo la parola “alluminio” a cosa vi fa pensare? Sicuramente le ipotesi sono due: una riguarda la conservazione degli alimenti, l’altra riguarda la tossicità di tale materiale. Analizzando il primo punto, quello della conservazione, sappiamo benissimo che gli alimenti lasciati a se stessi in poco tempo andranno a deteriorarsi in seguito ad una serie di reazioni fisiche, biologiche e chimiche. Ma una domanda ci sorge normale ossia: l’alluminio a contatto con il cibo è sicuro? L’alluminio è un elemento presente in natura, sia nell’acqua, che nell’aria e nel suolo, ma lo si può riscontrare anche in piccole tracce nel nostro corpo attraverso l’utilizzo di semplici utensili da cucina come padelle, mestoli, vaschette ecc.. Così l’INRAN (Istituto Nazionale della Nutrizione), ha indotto uno studio cui obiettivo era quello di verificare quali siano i veri livelli di ingestione di alluminio nella popolazione italiana e capire quali possano essere rischiosi per la salute.
Se utilizziamo la parola “alluminio” a cosa vi fa pensare? Sicuramente le ipotesi sono due: una riguarda la conservazione degli alimenti, l’altra riguarda la tossicità di tale materiale. Analizzando il primo punto, quello della conservazione, sappiamo benissimo che gli alimenti lasciati a se stessi in poco tempo andranno a deteriorarsi in seguito ad una serie di reazioni fisiche, biologiche e chimiche. Ma una domanda ci sorge normale ossia: l’alluminio a contatto con il cibo è sicuro? L’alluminio è un elemento presente in natura, sia nell’acqua, che nell’aria e nel suolo, ma lo si può riscontrare anche in piccole tracce nel nostro corpo attraverso l’utilizzo di semplici utensili da cucina come padelle, mestoli, vaschette ecc.. Così l’INRAN (Istituto Nazionale della Nutrizione), ha indotto uno studio cui obiettivo era quello di verificare quali siano i veri livelli di ingestione di alluminio nella popolazione italiana e capire quali possano essere rischiosi per la salute.
 Il cellulare/smartphone fa male alla salute? E il Wi-Fi? Vi propongo oggi l’opinione del dott. Fiorenzo Marinelli, ricercatore dell’Istituto di Genetica Molecolare del Cnr di Bologna, che in questa intervista non solo sconsiglia l’uso del cellulare, ma ci avverte che chiunque lo usi si espone a un rischio serio per i tessuti cerebrali. Il ricercatore spiega anche che sarebbe meglio per comunicare inviare un sms e addirittura propone di mettere la scritta: “Nuoce gravemente alla salute”. I cellulari fanno davvero male alla salute?
Il cellulare/smartphone fa male alla salute? E il Wi-Fi? Vi propongo oggi l’opinione del dott. Fiorenzo Marinelli, ricercatore dell’Istituto di Genetica Molecolare del Cnr di Bologna, che in questa intervista non solo sconsiglia l’uso del cellulare, ma ci avverte che chiunque lo usi si espone a un rischio serio per i tessuti cerebrali. Il ricercatore spiega anche che sarebbe meglio per comunicare inviare un sms e addirittura propone di mettere la scritta: “Nuoce gravemente alla salute”. I cellulari fanno davvero male alla salute?