 Con “anamnesi” in medicina si intende la raccolta – se possibile dalla voce diretta del paziente – di tutte quelle informazioni, notizie e sensazioni che possono aiutare il medico a indirizzarsi verso una diagnosi di una certa patologia o verso un gruppo specifico di esami diagnostici, scremando tutte le possibilità meno probabili e gli esami che probabilmente possono essere di scarsa utilità per raggiungere la diagnosi. L’anamnesi è importante per il medico soprattutto la prima volta che incontra un paziente, dal momento che egli – per il professionista – è, dal punto di vista clinico, un perfetto sconosciuto. La parola anamnesi deriva dal greco ἀνά-μνησις, “ricordo”.
Con “anamnesi” in medicina si intende la raccolta – se possibile dalla voce diretta del paziente – di tutte quelle informazioni, notizie e sensazioni che possono aiutare il medico a indirizzarsi verso una diagnosi di una certa patologia o verso un gruppo specifico di esami diagnostici, scremando tutte le possibilità meno probabili e gli esami che probabilmente possono essere di scarsa utilità per raggiungere la diagnosi. L’anamnesi è importante per il medico soprattutto la prima volta che incontra un paziente, dal momento che egli – per il professionista – è, dal punto di vista clinico, un perfetto sconosciuto. La parola anamnesi deriva dal greco ἀνά-μνησις, “ricordo”.
Quando il paziente non può rispondere
Esistono alcune situazioni in cui il paziente non può rispondere alle domande del medico, oppure le sue risposte non sono attendibili, ad esempio:
- neonati, lattanti o bimbi piccoli;
- soggetti con patologie psichiatriche gravi;
- soggetti in coma o con perdita di coscienza;
- soggetti con patologie che impediscono di parlare, come chi ha sofferto di ictus cerebrale;
- soggetti che non possono ricordare in modo adeguato, come persone anziane, con demenza senile, con Alzheimer;
- soggetti che parlano una lingua diversa da quella del medico.
In questi casi rispondere alle domande sarà cura dei suoi familiari (per esempio i genitori nel caso di un lattante o i figli nel caso di un anziano). In alcuni casi non è possibile eseguire l’anamnesi (ad esempio soggetto sconosciuto che giunge in coma da solo al pronto soccorso).
Leggi anche:
- Fare diagnosi in medicina: significato ed esempi
- Eziologia, patogenesi ed eziopatogenesi: definizione e significato
- Anatomia, fisiologia e fisiopatologia: definizione e significato
- Anatomia umana macroscopica, microscopica e patologica: cos’è ed a che serve
- Epidemiologia: definizione, significato, sinonimo, etimologia
- Differenza tra epidemia, endemia, pandemia, sindemia
Perché una corretta anamnesi è così importante?
Raccogliere le informazioni corrette senza tralasciare informazioni, può aiutare enormemente a raggiungere una diagnosi corretta e nel minor tempo possibile. Purtroppo negli ultimi tempi, grazie al miglioramento delle tecniche diagnostiche per immagini e di laboratorio, i medici hanno perso interesse verso un’attenta anamnesi relegando sempre più la pratica ad un semplice questionario da svolgere in modo rapido e sbrigativo, dimenticandosi che l’anamnesi è in assoluto il miglior modo per ottenere informazioni importanti e, grazie alla statistica e all’esperienza, ottenere una diagnosi esatta o quantomeno indirizzare il paziente verso gli esami diagnostici più rapidi e meno invasivi possibili. L’anamnesi è – insieme all’esame obiettivo del malato – di fondamentale ausilio nella formulazione della diagnosi poiché ricostruisce le modalità di insorgenza ed il decorso della patologia in atto, investigando inoltre sulle possibili inclinazioni genetiche (predisposizione alle malattie genetiche e famigliari) del gruppo familiare verso l’insorgenza di determinati tipi di malattie (anamnesi familiare). In questo senso è anche utilizzata per l’avvio di programmi di sorveglianza per i soggetti a rischio.
Quali sono i vantaggi dell’anamnesi?
I vantaggi di una corretta anamnesi sono vari e riassumibili nei seguenti punti:
- diagnosi più precisa;
- diagnosi raggiunta più velocemente;
- terapia intrapresa più rapidamente;
- paziente sottoposto al minor numero di esami diagnostici possibile;
- paziente sottoposto ad esami diagnostici il meno invasivi possibile;
- paziente che assume farmaci corretti e non farmaci errati;
- paziente che costa il meno possibile al sistema sanitario nazionale (cioè a tutti noi ed alle nostre tasse).
Tutto ciò determina in finale una maggiore possibilità di cura, in tempi brevi, con costi bassi per la collettività e meno disagio possibile per il paziente.
Leggi anche:
- Comorbilità e comorbidità: significato e sinonimi in medicina e psicologia
- Prognosi: significato, tipi, etimologia, giorni, sinonimi
- Differenza tra prevenzione primaria, secondaria e terziaria con esempi
- Capire se si ha un tumore: come viene diagnosticato un cancro
Esempio di come una corretta anamnesi può aiutare il medico a fare diagnosi
Un paziente ultimamente si sente molto stanco ed assonnato e non capisce perché. Tramite l’anamnesi si scopre che suo padre è diabetico, che il paziente ha una dieta sbilanciata, che fa poca attività fisica ed è in sovrappeso, urina parecchio durante la giornata e non esegue da molto tempo una analisi del sangue. Già con una anamnesi di questo tipo il medico indirizzerà i suoi esami in una certa direzione per confermare il suo forte sospetto di diabete mellito. Dimenticarsi di raccogliere tutte le informazioni alla anamnesi potrebbe non far giungere a diagnosi o ritardarla e sappiamo quanto il fattore tempo è importante per alcune patologie.
Leggi anche:
- Differenza tra ecocardiografia ed elettrocardiogramma
- Cos’è una ecografia, a che serve e quali organi può indagare?
- Ecocardiogramma da stress (ecostress) fisico e farmacologico: come si svolge, è pericoloso?
- Endocardite batterica: profilassi in bambini ed adulti
- Riduzione della riserva coronarica: cos’è e come si studia
- Ecocolordoppler dei tronchi sovraortici: come si effettua e quali patologie studia
- Doppler transcranico: a che serve, è pericoloso o doloroso?
Come organizzare una diagnosi corretta
L’anamnesi si divide in più parti, principalmente una familiare e una personale. L’anamnesi personale si divide a sua volta in fisiologica, patologica remota e patologica prossima. La raccolta dei dati anamnestici sarà differente a seconda dell’età e del sesso della persona.
Raccolta delle generalità
Per primi vengono raccolti i dati relativi a nome, età, sesso, stato civile, luogo di nascita e di residenza. Tali dettagli servono per identificare la persona che si sta per interrogare. Questa parte viene redatta soltanto la prima volta che la persona viene all’osservazione del medico, diventando poi parte della scheda clinica (o della cartella clinica).
Alla raccolta delle generalità, seguono:
- l’anamnesi familiare;
- l’anamnesi fisiologica;
- l’anamnesi patologica prossima;
- l’anamnesi patologica remota.
Anamnesi familiare
L’anamnesi familiare prevede due soli ambiti: gli ascendenti (i genitori e i nonni) e i collaterali (fratelli e sorelle). Si indaga dunque sullo stato di salute dei genitori e dei collaterali del paziente o sulla loro eventuale età e causa di morte. Questo punto è molto importante per conoscere i fattori di rischio genetici (che possono essere visualizzati tramite un genogramma), ambientali, o l’eventuale predisposizione familiare. Alcune condizioni patologiche non si trasmettono con modalità ereditaria ma è provata la predisposizione familiare. Ne sono esempio l’ipertensione arteriosaessenziale, la cardiopatia ischemica, allergopatie, malattie del sistema immunitario. Possono anche essere richieste informazioni riguardo ai nonni soprattutto se si sospetta una malattia autosomica dominante a penetranza incompleta (vengono all’osservazione come fenotipi che saltano una generazione).
Qui di seguito troverete un esempio delle informazioni che necessariamente devono essere raccolte durante una corretta anamnesi.
Anamnesi personale fisiologica
- Nascita: vengono chieste al paziente informazioni riguardo alla propria nascita, se a termine o no, e al parto se naturale (parto eutocico o parto distocico) o operativo (parto cesareo), il peso alla nascita, l’allattamento materno, mercenario o artificiale, primi atti dell’infanzia (dentizione, primi passi, prime parole) ed eventualmente profitto scolastico.
- Pubertà: menarca, regolarità dei flussi mestruali, comparsa dei primi peli, profitto scolastico, sviluppo somatico (staturale e ponderale) e psichico.
- Servizio militare: per accertare la presenza di eventuali evidenti patologie alla visita di leva.
- Matrimonio e gravidanze: viene indagata l’attività riproduttiva, numero dei figli (parità) numero delle gravidanze e modalità dei parti, aborti, comparsa della montata lattea, allattamento. Vengono anche chieste informazioni sullo stato coniugale e sull’andamento del matrimonio in quanto il matrimonio può determinare l’insorgenza di alcune nevrosi (patologia del matrimonio)
- Sessualità: si indaga, con discrezione, la vita sessuale del paziente, in particolare la presenza di problemi sessuali, disfunzione erettile, calo della libido, dispareunia, presenza di comportamenti a rischio per malattie sessualmente trasmissibili come rapporti sessuali promiscui e senza protezione.
- Menopausa: età di esordio (precoce o tardiva) comparsa di manifestazioni e sintomi, eventuali complicanze, terapia sostitutiva.
- Abitudini alimentari: quantità e qualità dell’alimentazione.
- Stili di vita: uso di alcool, tabacco, sostanze stupefacenti. Sedentarietà. Relazioni sociali. Situazione economica, familiare, domiciliare, soprattutto nell’anziano spesso soggetto a modifiche del nucleo familiare e/o nei rapporti tra i congiunti oltre che soggetto a trasferimento di residenza.
- Allergie ambientali, a farmaci o a sostanze.
- Alvo: regolare o irregolare, frequenza, difficoltà o dolori alla defecazione.
- Minzione: viene indagata la quantità, la frequenza e il colore; se è presente minzione notturna, o se la stessa causa bruciore.
- Attività lavorativa: in questa fase si raccolgono informazioni sul tipo di attività che si svolge o che si è svolta, per comprendere se sia o sia stato in passato esposto ad agenti fisici, chimici o biologici o altre possibili condizioni potenzialmente responsabili di disturbi o malattie professionali. Proprio legati alla natura lavorativa della persona è stata individuata la maggior parte dei disturbi evidenziati, (un quarto dei casi) notificati grazie all’anamnesi.
- Tratti strutturali della personalità: Informazioni sul profitto di studio o lavoro.
- Tendenza a sovra o sottostimare l’importanza del proprio stato di salute. L’umore del paziente con particolare riferimento alla risposta psicologica allo stato di malattia (accettazione, volontà di guarire, il concetto di morte, fiducia nei medici).
Altri articoli che potrebbero interessarti:
Semeiotica dell’addome:
- Addome acuto: linee guida, assistenza, come si indaga e trattamento
- Quadranti addominali: semeiotica, anatomia ed organi contenuti
- Regioni addominali: semeiotica, anatomia ed organi contenuti
- La zona del dolore addominale indica la patologia corrispondente
- Come si chiama la parte inferiore dell’addome?
- Linea ombelicale trasversa: dove si trova e cosa delimita?
- Appendice vermiforme: posizione, anatomia e funzione originaria
- Appendicectomia durata, tecnica, rischi, postoperatorio, convalescenza
- Punto di McBurney e segno positivo nell’appendicite
- Segno di Blumberg positivo o negativo: cos’è e cosa indica
- Manovra e segno dello psoas positivo o negativo: cos’è e cosa indica
- Punto di Morris, Munro, Lanz, Clado, Jalaguier e gli altri punti indicanti appendicite
- Manovra e segno di Rovsing positivo o negativo: cos’è e cosa indica
Semeiotica della colecisti:
- Manovra e segno di Murphy positivo o negativo: cos’è e cosa indica
- Colecistite acuta e cronica litiasica e alitiasica: cause, terapia, dieta e rimedi naturali
- Punti di dolorabilità di fegato, colecisti, stomaco e pancreas
- Ittero emolitico, colestatico, ostruttivo, neonatale: significato, occhi, cura
- Pelle gialla: differenza tra ittero e carotenodermia
Semeiotica del rene:
- Semeiotica dei reni: esame obiettivo renale
- Manovra e segno di Giordano positivo o negativo: cos’è e cosa indica
- Prova di Guyon (prova dei tre bicchieri): cos’è e cosa indica
- Manovra di Guyon: come si effettua ed a cosa serve
- Manovra del ballottamento renale: cos’è, come si esegue ed a che serve
- Manovra di Glenard: come si effettua ed a cosa serve
- Manovra di Petit: come si effettua ed a cosa serve
Semeiotica del cuore:
- Esame obiettivo cardiovascolare: guida completa all’esecuzione
- Semeiotica del cuore: i focolai di auscultazione cardiaca
- Semeiotica del cuore: i 4 toni cardiaci ed i toni aggiunti
- Semeiotica del cuore: i soffi cardiaci sistolici e diastolici
- Semeiotica del cuore: l’esame obiettivo cardiaco completo
- Elettrocardiogramma: posizionamento degli elettrodi dell’ECG
- Manovra di Valsalva in medicina (tachicardia e nervo vago)
- Aritmia cardiaca: cause e fattori di rischio, sintomi, diagnosi e cura
Posizione del corpo:
- Decubito prono, supino, laterale: significato, posizione e lesioni
- Posizione laterale di sicurezza: come, quando e perché può salvare una vita
- Posizione di Trendelenburg (antishock): cos’è e quando è consigliata
- Posizione di Trendelenburg inversa: cos’è e quando è consigliata
- Differenza tra Trendelenburg e Trendelenburg inversa
- Differenza tra prono o supino: significato e posizione
Leggi anche:
- Che significa malattia terminale?
- Differenza tra anamnesi patologica prossima e remota
- Esame obiettivo generale: come farlo, importanza ed esempi
- Differenza tra fonendo, fonendoscopio, stetoscopio e stetofonendoscopio
- Esame obiettivo: come si fa l’ispezione ed a cosa serve?
- Palpazione nell’esame obiettivo: cos’è ed a che serve?
- Esame obiettivo: cos’è la percussione e perché si fa?
- Auscultazione nell’esame obiettivo: cos’è ed a che serve?
- Segno della fovea in medicina: cos’è e cosa indica
- Dove finisce il torace ed inizia l’addome?
- Dove finisce il collo ed inizia il torace?
- Quali organi ed apparati sono contenuti nella cassa toracica?
- Differenza tra peritoneo e mesentere
- Cos’è il peritoneo: dove si trova, anatomia ed organi contenuti
- Differenza tra peritoneo parietale e viscerale
- Differenza tra grande e piccolo omento
- Colonna vertebrale e vertebre: anatomia, lordosi, funzioni e patologie
- Quante vertebre contiene la colonna vertebrale dell’uomo?
- Differenza tra colonna vertebrale e spina dorsale
- Diaframma: dove si trova, anatomia e funzioni
- Capire se si ha un tumore: come viene diagnosticato un cancro
- Quanto tempo mi rimane da vivere?
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Cure palliative: cosa sono ed a che servono?
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Differenza tra sintomo e segno con esempi
- Differenza tra malattia, sindrome e disturbo con esempi
- Eccesso di colesterolo (ipercolesterolemia): perché è pericoloso?;
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure;
- Emoglobina glicata alta, valori normali, IFCC e diabete;
- L’obesità è una malattia;
- Differenza tra malattia acuta e cronica con esempi
- Che significa malattia cronica? Esempi di malattia cronica
- Differenza tra adenocarcinoma e carcinoma con esempi
- Differenza tra cancro e carcinoma con esempi
- Stomie: cosa sono, a che servono, quanti tipi esistono?
- Differenza tra ipertrofia muscolare sarcolplasmatica e miofibrillare
- Ipertrofia muscolare: cosa significa e come si raggiunge
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Come nasce un cancro? Cosa sono i cancerogeni e come avviene la cancerogenesi?
- Come prevenire i tumori ed il cancro? I 10 cambiamenti consigliati
- Differenza tra ipertrofia ed iperplasia con esempi
- Differenza tra iperplasia e neoplasia
- Un oggetto che tocchi 150 volte al giorno ha più batteri della tavoletta del wc. Di cosa si tratta e come difendersi
- Differenze tra ileostomia, colostomia e urostomia
- Differenza tra atrofia, distrofia ed aplasia con esempi
- Differenza tra organismi aerobi ed anaerobi con esempi
- Ciclo di Krebs e respirazione cellulare: spiegazione facile e schema
- Differenza tra organismi aerobi obbligati e facoltativi con esempi
- Differenza tra organismi anaerobi obbligati, facoltativi, microaerofili ed aerotolleranti
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!

 Placenta
Placenta Sindrome di Hikikomori, uno degli effetti della dipendenza da internet dei ragazzi tra gli 11 e i 16 anni. Un fenomeno che sta pericolosamente prendendo piede in Italia, dove 240mila ragazzini e adolescenti passano in media più di 3 ore al giorno davanti al pc. Una vera e propria web-dipendenza che porta a una sorta di isolamento sociale, prima presente solo in Giappone e per questo denominata “sindrome di Hikikomori”.
Sindrome di Hikikomori, uno degli effetti della dipendenza da internet dei ragazzi tra gli 11 e i 16 anni. Un fenomeno che sta pericolosamente prendendo piede in Italia, dove 240mila ragazzini e adolescenti passano in media più di 3 ore al giorno davanti al pc. Una vera e propria web-dipendenza che porta a una sorta di isolamento sociale, prima presente solo in Giappone e per questo denominata “sindrome di Hikikomori”. L’Organizzazione Mondiale della Salute (OMS) ha stilato per la prima volta nella sua storia la classifica dei batteri più pericolosi al mondo. Sono 12 e sono divisi in tre categorie: fortemente critici, critici e medi. La priorità è stata definita in base alla loro resistenza agli antibiotici, al numero di morti che causano, alla frequenza delle infezioni dentro e fuori dagli ospedali.
L’Organizzazione Mondiale della Salute (OMS) ha stilato per la prima volta nella sua storia la classifica dei batteri più pericolosi al mondo. Sono 12 e sono divisi in tre categorie: fortemente critici, critici e medi. La priorità è stata definita in base alla loro resistenza agli antibiotici, al numero di morti che causano, alla frequenza delle infezioni dentro e fuori dagli ospedali.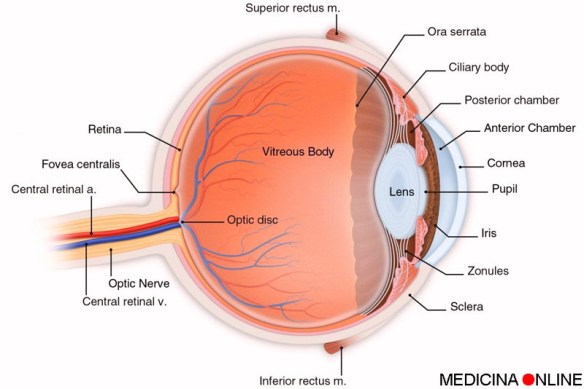 Lo strabismo non è solo un problema di carattere estetico, ma soprattutto funzionale: è un’alterazione della visione binoculare causata da una lesione dell’apparato motore, lesione che può essere di natura paralitica o di natura non paralitica.
Lo strabismo non è solo un problema di carattere estetico, ma soprattutto funzionale: è un’alterazione della visione binoculare causata da una lesione dell’apparato motore, lesione che può essere di natura paralitica o di natura non paralitica. Forse siete qui perché avete appena visto il film “The Visit” del 2015, diretto da M. Night Shyamalan (da cui è tratta la foto in alto), dove questa sindrome viene menzionata, oppure è stata diagnosticata ad un vostro caro e volete saperne di più. Cerchiamo oggi di fare chiarezza su questa patologia.
Forse siete qui perché avete appena visto il film “The Visit” del 2015, diretto da M. Night Shyamalan (da cui è tratta la foto in alto), dove questa sindrome viene menzionata, oppure è stata diagnosticata ad un vostro caro e volete saperne di più. Cerchiamo oggi di fare chiarezza su questa patologia. L’aglio ha moltissimi benefici per la nostra salute: oltre ad essere uno dei migliori antibiotici naturali, il suo consumo regolare ci aiuta a prevenire numerose malattie. Dal punto di vista nutrizionale l’aglio ha 41 kcal ogni 100 grammi. Inoltre è ricco di vitamine, come la vitamina A, C, E e le vitamine del gruppo B, e minerali come ferro, fosforo, calcio, sodio ed è estremamente ricco di potassio, circa 450 mg in 100 grammi di prodotto. Visti i suoi valori nutrizionali e le sue proprietà l’utilizzo dell’aglio viene consigliato anche a coloro che seguono diete dimagranti, infatti sembra che questo possa favorire la lipolisi, cioè favorisce lo scioglimento delle cellule adipose. L’azione dimagrante dell’aglio sarebbe da collegarsi anche alla sua capacità di stimolare il metabolismo, ed inoltre come vedremo in seguito, alle sue proprietà diuretiche. La quantità giornaliera di aglio da assumere è stimata intorno ai 4 g e può essere assunto ogni giorno salvo controindicazioni. L’assunzione può avvenire sia attraverso il consumo del bulbo fresco o secco, sia attraverso l’assunzione di compresse o sciroppi. E’ possibile anche assumere l’aglio sotto forma di tintura madre, 50 gocce tre volte al giorno. Esistono diversi tipi di aglio ed ognuno di essi ha specifiche caratteristiche.
L’aglio ha moltissimi benefici per la nostra salute: oltre ad essere uno dei migliori antibiotici naturali, il suo consumo regolare ci aiuta a prevenire numerose malattie. Dal punto di vista nutrizionale l’aglio ha 41 kcal ogni 100 grammi. Inoltre è ricco di vitamine, come la vitamina A, C, E e le vitamine del gruppo B, e minerali come ferro, fosforo, calcio, sodio ed è estremamente ricco di potassio, circa 450 mg in 100 grammi di prodotto. Visti i suoi valori nutrizionali e le sue proprietà l’utilizzo dell’aglio viene consigliato anche a coloro che seguono diete dimagranti, infatti sembra che questo possa favorire la lipolisi, cioè favorisce lo scioglimento delle cellule adipose. L’azione dimagrante dell’aglio sarebbe da collegarsi anche alla sua capacità di stimolare il metabolismo, ed inoltre come vedremo in seguito, alle sue proprietà diuretiche. La quantità giornaliera di aglio da assumere è stimata intorno ai 4 g e può essere assunto ogni giorno salvo controindicazioni. L’assunzione può avvenire sia attraverso il consumo del bulbo fresco o secco, sia attraverso l’assunzione di compresse o sciroppi. E’ possibile anche assumere l’aglio sotto forma di tintura madre, 50 gocce tre volte al giorno. Esistono diversi tipi di aglio ed ognuno di essi ha specifiche caratteristiche. In medicina per sindrome da risposta infiammatoria sistemica, SIRS, si intendeva uno stato infiammatorio frutto della risposta dell’organismo (il sistema) ad una presunta noxa. Nel 2003, la validità clinica dei criteri diagnostici per la SIRS è stata ridimensionata, il nome SIRS non compare nelle stesure successive delle linee guida della campagna surviving sepsis e la originaria definizione è stata ampliata; tuttavia molti autori hanno continuato ad utilizzare tale termine per inerzia e perché dal punto di vista didattico sembra apparire ancora utile.
In medicina per sindrome da risposta infiammatoria sistemica, SIRS, si intendeva uno stato infiammatorio frutto della risposta dell’organismo (il sistema) ad una presunta noxa. Nel 2003, la validità clinica dei criteri diagnostici per la SIRS è stata ridimensionata, il nome SIRS non compare nelle stesure successive delle linee guida della campagna surviving sepsis e la originaria definizione è stata ampliata; tuttavia molti autori hanno continuato ad utilizzare tale termine per inerzia e perché dal punto di vista didattico sembra apparire ancora utile.