 Chiunque dovrebbe smettere di fumare, e non domani o tra un mese: dovrebbe smettere ORA, anche solo per vivere mediamente 11 anni in più o per risparmiare centinaia di migliaia di euro! Ma c’è una categoria in particolare che – per filosofia di vita – dovrebbe smettere ancora più delle altre e sono i frequentatori di palestra (e gli sportivi in genere). La cosa paradossale è che molti miei amici fumatori sono convinti che l’attività fisica costante possa adeguatamente controbilanciare i danni dal fumo, che suona più come una scusa che come una reale convinzione e lo dico con assoluta certezza visto che anche io sono stato un fumatore per ben 15 anni e quante sigarette ho fumato uscito dalla palestra convinto che l’allenamento costante mi desse una specie di “bonus salute” da spendere in nicotina. È vero l’esatto contrario: i fumatori sono penalizzati in partenza perché il monossido di carbonio (CO: prodotto della combustione come il gas di scarico delle automobili) riduce l’ossigenazione del sangue, provoca un incremento della frequenza cardiaca e della pressione arteriosa e riduce la capacità respiratoria complessiva. Nessuno di questi fattori viene neanche lontanamente controbilanciato dal “bonus salute” fornito dall’attività sportiva.
Chiunque dovrebbe smettere di fumare, e non domani o tra un mese: dovrebbe smettere ORA, anche solo per vivere mediamente 11 anni in più o per risparmiare centinaia di migliaia di euro! Ma c’è una categoria in particolare che – per filosofia di vita – dovrebbe smettere ancora più delle altre e sono i frequentatori di palestra (e gli sportivi in genere). La cosa paradossale è che molti miei amici fumatori sono convinti che l’attività fisica costante possa adeguatamente controbilanciare i danni dal fumo, che suona più come una scusa che come una reale convinzione e lo dico con assoluta certezza visto che anche io sono stato un fumatore per ben 15 anni e quante sigarette ho fumato uscito dalla palestra convinto che l’allenamento costante mi desse una specie di “bonus salute” da spendere in nicotina. È vero l’esatto contrario: i fumatori sono penalizzati in partenza perché il monossido di carbonio (CO: prodotto della combustione come il gas di scarico delle automobili) riduce l’ossigenazione del sangue, provoca un incremento della frequenza cardiaca e della pressione arteriosa e riduce la capacità respiratoria complessiva. Nessuno di questi fattori viene neanche lontanamente controbilanciato dal “bonus salute” fornito dall’attività sportiva.
L’unica cosa al mondo che può davvero bilanciare i disastrosi effetti nocivi del fumare è… smettere di fumare!
“Io fumo, ma mi sento bene!”
Classica frase che io stesso dicevo quando fumavo. Anche se il fumatore si sente perfettamente in forma, in realtà la sua efficienza è decisamente ridotta senza che se ne renda conto, come avere una Ferrari ed andare a 90 km/h anziché a 160 km/h: a 90 km/h hai comunque la sensazione di andare forte, ma senza il limitatore (cioè le sigarette) potresti andare a quasi il doppio della velocità. Il risultato di dipendere dalla nicotina è che un atleta fumatore, rispetto ad un atleta di pari grado (sesso, età, genetica, allenamento, alimentazione…) ma non fumatore:
- ha performance minori;
- ha minor accrescimento muscolare;
- ha minor resistenza;
- ha minore potenza;
- ha bisogno di tempi di recupero più lunghi.
“Io fumo e non ho problemi a spingere in palestra”
Frase che mi sento dire da tutti i fumatori che frequentano la mia palestra e che io stesso ripetevo a me stesso quando a 20 anni squattavo mille chili dopo aver fumato. Facciamo chiarezza: tutto quello che ho prima detto non significa ovviamente che un atleta fumatore non possa raggiungere alte vette di performance, significa invece che, se smettesse di fumare, riuscirebbe ad avere delle performance decisamente migliori a parità di allenamento e questo è un fatto scientifico e non una mia opinione, confermato da spirometrie ed altre indagini mediche. Qualsiasi sia il vostro livello, riuscireste ad avere un livello migliore semplicemente buttando il pacchetto di sigarette che avete davanti. In parole ancora più semplici: se fumate e “spingete 100”, smettendo di fumare potreste “spingere 150 o ancora di più”.
Leggi anche:
“Una volta ho smesso di fumare per tre mesi e non ho sentito differenze”
Altra scusa sentita mille volte, avendo fumato per quindici anni le conosco tutte queste frasi perché le dicevo anche io mentendo a me stesso. A questa affermazione rispondo che ovviamente, dopo aver smesso di fumare, le performance non diventano più elevate all’improvviso (specie se si è fumato per anni e non si è più giovanissimi), ma in maniera lenta e graduale e solo se si smette definitivamente di fumare e si persevera nell’astinenza per un periodo abbastanza lungo per permettere al proprio fisico di riprendersi dalla tossicodipendenza a cui è stato esposto. Anche se i miglioramenti, seppur piccoli, sono già visibili dopo pochi giorni dopo aver smesso, io stesso ho iniziato a notare performance macroscopicamente migliori solo da relativamente poco tempo, ed ho smesso da ben 4 anni! Purtroppo il fumo lascia dei danni che il corpo impiega moltissimo tempo a riparare: lo sapete che dopo che si è smesso di fumare passano 10 anni prima che il rischio di sviluppare un tumore torni ad essere accostabile a chi non ha mai fumato? Questo perché un fisico “cronicamente intossicato” ha bisogno di molto tempo per tornare ad essere efficiente ed in salute come un fisico di un non fumatore ed anzi, per certi versi, non tornerà mai del tutto ad essere equiparabile ad una persona che non abbia mai fumato in vita sua: un “ex fumatore” ha mediamente performance minori di un “mai fumatore”, a parità di condizioni.
Leggi anche:
“Sono giovane e fumo poco”
Se siete giovani e fumate poche sigarette, potreste effettivamente risentire in maniera minore della cattiva influenza del fumo. La performance sportiva peggiora in maniera esponenziale all’aumentare delle sigarette ed andando avanti con gli anni: maggiore è il numero di sigarette fumate e maggiore sarà la distanza tra la sua performance e quella di un fumatore di pari grado a partire dai 25 anni in poi; tale distanza aumenterà inoltre in modo esponenziale all’aumentare degli anni. In parole semplici: se iniziate a fumare a 20 anni il fumo rappresenta un handicap lieve per le vostre performance, se iniziate a fumare a 40 anni il fumo rappresenta un handicap più importante. Se poi iniziate a fumare a 20 anni e continuate per altri 20, il fumo a 40 anni rappresenterà un handicap ancora più importante, visto che i danni si accumulano e si sommano anno dopo anno. Il fatto che fumare a 20 anni impatti meno sulla performance, non deve essere però l’ennesima scusa: se fumate poche sigarette dovreste sapere che il fumo non è né una cattiva abitudine, né un vizio ma è una vera tossicodipendenza, farmacologicamente simile a quella di un eroinomane o un cocainomane e quindi come tale tende a far aumentare la dose di sostanza anelata dall’organismo: ciò significa che probabilmente tenderete a fumare sempre più sigarette negli anni. Infine se siete giovani e fumatori, tenete a mente che le vostre performance sportive (e la salute) di quando avrete 40 o 60 anni, sono influenzate da quello che state facendo ora che ne avete 15 o 20, anche se smettete di fumare a 30. Ne vale davvero la pena?
I 10 motivi per smettere
Tutti dovrebbero smettere di fumare, sportivi o non sportivi. Ma per voi che fate sport ed amate la ghisa ci sono 10 motivi “speciali” per farvi spegnere l’ultima sigaretta:
1) I fumatori hanno livelli più bassi di testosterone e più alti di estrogeno rispetto ai non fumatori.
2) La capacità polmonare ridotta può indurre ad un più piccolo volume di ossigeno di raggiungere gli alveoli, con conseguente scambio alterato di gas e meno ossigeno nel corpo.
3) Il monossido di carbonio introdotto tramite il fumo di sigaretta, sottrae ossigeno al sangue, inducendo effetti negativi sui tessuti. Una volta inalato, infatti, si combina, a livello alveolare, con grandi quantità di emoglobina, la proteina che trasporta l’ossigeno, riducendo l’ossigeno disponibile. Quest’ultimo è invece importante al muscolo per funzionare correttamente: il risultato è una diminuzione nella forza muscolare, specie negli esercizi di resistenza.
4) Il cuore di un fumatore deve pompare mediamente di più per fornire l’ossigeno necessario, rispetto ad un fumatore di pari forma. Ciò determina maggiore affaticamento nel fumatore. La nicotina stessa tende inoltre ad aumentare la frequenza cardiaca che è il contrario di quello che dovrebbe essere uno degli obiettivi di uno sportivo.
5) Sfruttando meno il metabolismo aerobico si deve ricorrere a quello anaerobico: da qui una precoce formazione dell’acido lattico con precoce e maggiore spossatezza. Il senso di affaticamento prodotto dal fumo di sigaretta, può portare a non riuscire a rispettare una routine di allenamento regolare e costante.
6) Gli effetti sulla prestazione sportiva del fumo sono stati calcolati da uno studio pubblicato nel 1988 da Preventive Medicine. Gli scienziati non ebbero dubbi: la resistenza alla corsa, ad esempio, è notevolmente inferiore nei fumatori rispetto ai non fumatori (per ogni sigaretta fumata il tempo per completare la corsa aumenta di 40 secondi, fumare 20 sigarette ogni giorno rende gli atleti più vecchi di 12 anni quanto a capacità atletiche). In altre parole, chi ha 30 anni e fuma, corre come una persona che ne ha 42.
7) Fumare nel lungo periodo aumenta il rischio di infortuni ed aumenta il tempo di guarigione delle ferite: i fumatori con fratture della tibia, ad esempio, hanno bisogno di 4 settimane in più rispetto ai non fumatori per guarire ed hanno un maggior rischio di mancata guarigione completa.
Leggi anche:
Fumi subito dopo l’allenamento?
Fumare subito dopo l’allenamento è ancora più nocivo, perché:
1) Il fumo restringe i passaggi di aria nei polmoni e rende più difficile respirare. Dopo l’esercizio fisico, il corpo richiede più ossigeno possibile per recuperare e ricostruire i muscoli, ma il fumo compromette questo normale processo.
2) Fumare dopo lo sport aumenta i livelli di monossido di carbonio nel flusso sanguigno, e ciò può avere effetti negativi sulla funzione del cervello, privandolo dell’ossigeno necessario. Dopo l’allenamento, ci si sente esausti e disorientati, ed il fumo aumenta il rischio di avere vertigini e altri effetti indesiderati.
3) Dopo l’allenamento la frequenza cardiaca ha bisogno di ristabilirsi a livelli normali, se si fuma la nicotina agisce da stimolante e la frequenza cardiaca aumenta, invece di diminuire.
Condividi questo articolo con qualche compagno di palestra fumatore!
I migliori prodotti per il fumatore che vuole smettere di fumare
Qui di seguito trovate una lista di prodotti di varie marche, pensati per il fumatore che vuole smettere di fumare o che ha smesso da poco. Noi NON sponsorizziamo né siamo legati ad alcuna azienda produttrice: per ogni tipologia di prodotto, il nostro Staff seleziona solo il prodotto migliore, a prescindere dalla marca. Ogni prodotto viene inoltre periodicamente aggiornato ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile, oltre ad essere stato selezionato e testato ripetutamente dal nostro Staff di esperti:
I migliori integratori per lo sport
I migliori integratori alimentari scelti, selezionati ed usati dal nostro Staff di esperti, sono:
Costruisci una palestra a casa tua
Un ottima idea per allestire una minipalestra a casa tua, è quella di acquistare apparecchi specifici come tapis roulant, cyclette, panche, bilancieri, apparecchi all in one o vogatori. Alcuni apparecchi di buona qualità, scelti dal nostro Staff di esperti, ognuno imbattibile nella sua fascia di prezzo, sono :
Prodotti per contrastare i dolori muscolari
Chi fa parecchio sport potrebbe trovare estremamente utili i seguenti prodotti per contrastare i dolori muscolari ed accelerare i tempi di riabilitazione e recupero:
Leggi anche:
- Non sono grasso: ho la costituzione robusta e le ossa grosse
- I 5 falsi miti sull’allenamento in palestra
- Perché fumi? La risposta più diffusa è anche la più sbagliata
- Differenza tra proteine animali e vegetali: quali sono le migliori?
- Differenza tra proteine ed aminoacidi
- Meglio aminoacidi o proteine?
- Differenza tra aminoacidi essenziali e non essenziali
- Differenza tra aminoacidi essenziali e ramificati
- Quando assumere aminoacidi e ramificati per migliorare l’allenamento
- Cosa fare quando viene voglia di fumare: come faccio a reprimerla?
- Quando passa la voglia di fumare?
- Smettere di fumare ha i suoi svantaggi, anche “a letto”
- Differenza tra creatina monoidrato ed alcalina: quale preferire?
- Differenza tra creatina e carnitina: quale delle due preferire?
- Differenze proteine whey concentrate, isolate e idrolizzate: quale scegliere?
- Proteine whey: quando, quante e perché assumerle?
- Creatina e sport: quando, quanta e perché assumerla?
- Creatina e caffè o coca cola: posso assumerli insieme?
- In palestra stai facendo un buon lavoro se anziché contare i kg persi…
- Smettere di fumare: quanto e per quanto tempo ingrasserò? L’esperienza mia e dei miei pazienti
- Differenze tra correre all’aperto e su tapis roulant: vantaggi e svantaggi
- Differenza tra tapis roulant magnetico ed elettrico: qual è il migliore?
- Sudare fa davvero dimagrire? La verità scientifica
- Differenza tra tapis roulant magnetico e meccanico
- Il tapis roulant magnetico fa dimagrire?
- Fa dimagrire di più il tapis roulant magnetico o quello elettrico?
- Vogatore: benefici, rischi, vantaggi, come e per quanto tempo usarlo
- Fitness al mare o in piscina: i vantaggi dell’allenamento in acqua per la tua salute
- Corsa, frequenza cardiaca, formula di Tanaka e cardiofrequenzimetro
- Come e quanto correre per dimagrire?
- Correre non fa dimagrire
- Correre fa male al cuore?
- Correre fa ingrassare? Gli errori da evitare
- Perdere peso non significa necessariamente dimagrire!
- I tre errori che fanno le donne in palestra
- Drogarsi di corsa: “runner’s high” anche detto “sballo del corridore”
- Dormire poco ti consuma il cervello ma correre te lo ricostruisce
- Come riconoscere un atleta “natural” da un dopato in palestra
- Ormone della crescita (GH) a che serve e da cosa è prodotto?
- Ormone della crescita (GH): body building e doping in palestra
- Ormone della crescita (GH): effetti avversi nel body building e nello sport
- Mandibola GH, ormone della crescita e doping nello sport
- Io dico NO al doping in palestra, sempre e comunque
- I 5 comportamenti che rendono il fumatore simile ad un eroinomane. Il fumo NON è un vizio né un’abitudine: è una tossicodipendenza
- Per quali motivi si ingrassa dopo aver smesso di fumare?
- Quali sono le sigarette che fanno più male alla salute? E quelle che fanno meno male?
- Fumi le sigarette “light” perché fanno meno male? Grande errore
- Le 10 fasi (più una) che accomunano tutti i fumatori
- I consigli per rimettersi in forma dopo aver smesso di fumare
- Differenza tra omega 3, omega 6 ed omega 9: quale integratore scegliere?
- Differenza tra grassi animali e vegetali
- Differenza tra grassi ed oli con esempi
- Differenza grassi saturi, monoinsaturi e polinsaturi
- Integratore di acido alfa lipoico: a che serve e qual è il dosaggio?
- Differenze tra acido alfa lipoico ed acido linoleico coniugato
- I 6 principi base dell’allenamento in palestra
- Allenamento ad alta intensità e cedimento muscolare per spingerti oltre ogni limite
- Il recupero tra le serie non va fatto a caso: ogni allenamento ha il suo recupero ideale
- Allenamento in palestra: gli errori che fanno spesso gli uomini
- Cosa e come mangiare prima dell’allenamento?
- Phil Heath: allenamento, dieta ed integratori del grande bodybuilder
- Core stability ed allenamento in palestra
- Allenamento con le ripetute (interval training): cos’è ed a che serve?
- Nuoto e triathlon: quanto conta e come allenarsi
- Cause di fatica muscolare: acidificazione del muscolo e deplezione del glicogeno muscolare
- Allenamento: in palestra non fare MAI questi errori
- Intensità, volume, cedimento, cadenza e pause tra gli esercizi: le 5 variabili dell’allenamento coi pesi
- Costruire un fisico muscoloso: i 14 punti chiave
- Pre-esaurimento muscolare: cos’è, a che serve e schemi pratici
- Come aumentare la massa dei pettorali senza panca piana
- Recupero breve tra le serie per aumentare la definizione muscolare
- Allungamento muscolare forzato per aumentare la massa muscolare: scheda di allenamento
- Differenza tra contrazione eccentrica e concentrica con esempi
- Differenza tra contrazione isometrica (statica) e isotonica (dinamica) con esempi
- Schemi di allenamento, riposo alimentazione, integrazione: come raggiungere la super compensazione
- Gli integratori alimentari: fanno bene o fanno male?
- Gli integratori migliori per aumentare massa e definizione muscolare
- Integratori alimentari nello sport: guida facile per principianti
- I 7 integratori alimentari necessari per chi segue una dieta vegana
- Bicarbonato di sodio: come influenza la prestazione sportiva?
- Arginina per aumentare il pump muscolare
- Quali sono gli integratori alimentari migliori per il crossfit?
- I 4 integratori più sottovalutati ma che invece sono molto utili nello sport
- I 5 integratori economici che aumentano le vostre prestazioni
- Creatina monoidrato ed acido linoleico coniugato (CLA) per migliorare le tue prestazioni
- Integratori soppressori dell’appetito per perdere peso
- Integratori: quando assumerli per potenziarne gli effetti?
- Carnosina e β-alanina per incrementare la performance sportiva
- Semi di lino e olio di lino: benefici reali e teorici
- La palestra e lo sport possono cambiare i lineamenti del volto?
- Differenza tra proteine caseine e whey
- Differenza tra pesi, kettlebell e bilanciere: punti deboli e di forza
- Differenza tra pesi e corpo libero: vantaggi e svantaggi
- È meglio mangiare o no prima di un allenamento?
- Esercizi a corpo libero: come diventare “grossi” senza i pesi
- Differenza tra pesi ed elastici: vantaggi e svantaggi delle due tecniche
- Le 5 cose che NON devi MAI fare dopo aver finito l’allenamento
- Palestra: ad obiettivi diversi corrisponde una diversa alimentazione
- Corsa, frequenza cardiaca, formula di Tanaka e cardiofrequenzimetro
- Le 10 ragioni per cui non devi MAI dimenticarti di riscaldarti prima dell’allenamento
- Non solo ipertensione: ecco gli effetti del troppo sale nella dieta
- Allenamento con la palla medica: perché è importante e quali sono i vantaggi
- Allenarsi troppo non fa dimagrire
- Come e quanto correre per dimagrire?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Condividi questo articolo:
 Un recente studio inglese sembra dimostrare che il mangiare anche solo una manciata di frutta secca al giorno possa aiutare nella prevenzione del cancro e delle malattie cardiovascolari, oltre che ridurre di molto la probabilità di morte prematura. Una “medicina” quasi a costo zero e che può essere ingerita sia a stomaco vuoto che a stomaco pieno, in qualunque momento della nostra giornata, sempre senza esagerare.
Un recente studio inglese sembra dimostrare che il mangiare anche solo una manciata di frutta secca al giorno possa aiutare nella prevenzione del cancro e delle malattie cardiovascolari, oltre che ridurre di molto la probabilità di morte prematura. Una “medicina” quasi a costo zero e che può essere ingerita sia a stomaco vuoto che a stomaco pieno, in qualunque momento della nostra giornata, sempre senza esagerare.
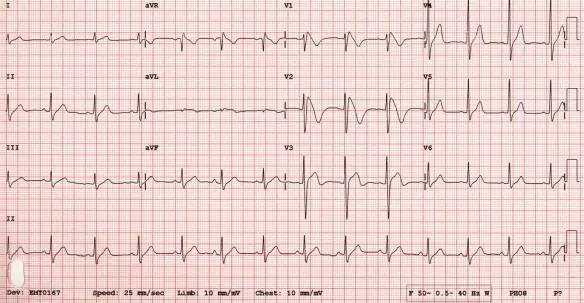 L’elettrocardiogramma è un esame diagnostico che consente la riproduzione grafica, su monitor o su carta, dell’attività elettrica del cuore durante il suo funzionamento, registrata dalla superficie del corpo. Mediante il monitoraggio dell’attività di pompaggio del sangue che il cuore esegue mediante contrazioni e rilasciamenti è possibile individuare l’eventuale presenza di una malattia cardiaca o di un disturbo del ritmo (aritmia). Questo esame può essere eseguito a riposo, mentre il paziente è supino sul lettino, o sotto sforzo, mentre il paziente cammina su un tapis roulant o pedala su una cyclette.
L’elettrocardiogramma è un esame diagnostico che consente la riproduzione grafica, su monitor o su carta, dell’attività elettrica del cuore durante il suo funzionamento, registrata dalla superficie del corpo. Mediante il monitoraggio dell’attività di pompaggio del sangue che il cuore esegue mediante contrazioni e rilasciamenti è possibile individuare l’eventuale presenza di una malattia cardiaca o di un disturbo del ritmo (aritmia). Questo esame può essere eseguito a riposo, mentre il paziente è supino sul lettino, o sotto sforzo, mentre il paziente cammina su un tapis roulant o pedala su una cyclette.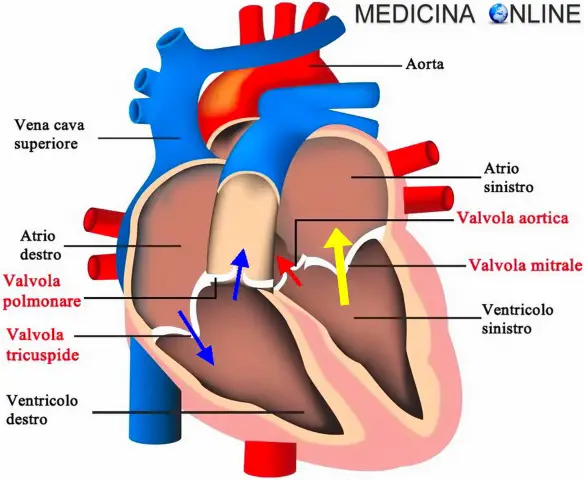
 Leggi prima:
Leggi prima:  Un uomo è deceduto dopo essere stato colpito da un malore improvviso mentre era a bordo di un Intercity 669 che da Milano lo avrebbe portato a La Spezia. La vittima però, invece di chiamare aiuto, avrebbe cercato di decifrare i sintomi facendo una ricerca su Google tramite il suo smartphone. Nessuno dunque ha potuto aiutare l’uomo, che è stato trovato già privo di vita sul convoglio. All’arrivo dei soccorso, gli operatori del 118 non hanno potuto fare altro che constatare il decesso, inutili infatti sono stati i tentativi di rianimarlo.
Un uomo è deceduto dopo essere stato colpito da un malore improvviso mentre era a bordo di un Intercity 669 che da Milano lo avrebbe portato a La Spezia. La vittima però, invece di chiamare aiuto, avrebbe cercato di decifrare i sintomi facendo una ricerca su Google tramite il suo smartphone. Nessuno dunque ha potuto aiutare l’uomo, che è stato trovato già privo di vita sul convoglio. All’arrivo dei soccorso, gli operatori del 118 non hanno potuto fare altro che constatare il decesso, inutili infatti sono stati i tentativi di rianimarlo. Chiunque dovrebbe smettere di fumare, e non domani o tra un mese:
Chiunque dovrebbe smettere di fumare, e non domani o tra un mese: 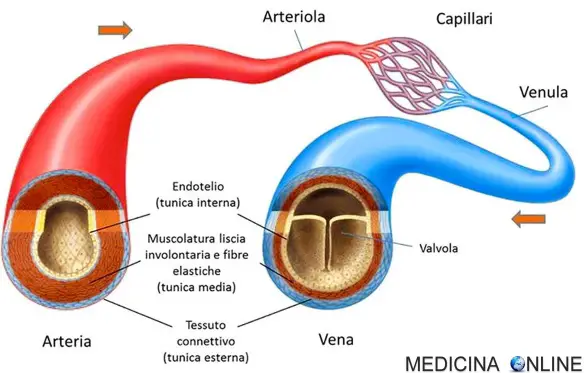 I vasi sanguigni non sono tutti uguali. Molti sanno che esistono arterie e vene, e che sono diverse tra loro, ma non tutti esattamente quali siano queste differenze. Cominciamo illustrando cosa siano le arterie.
I vasi sanguigni non sono tutti uguali. Molti sanno che esistono arterie e vene, e che sono diverse tra loro, ma non tutti esattamente quali siano queste differenze. Cominciamo illustrando cosa siano le arterie.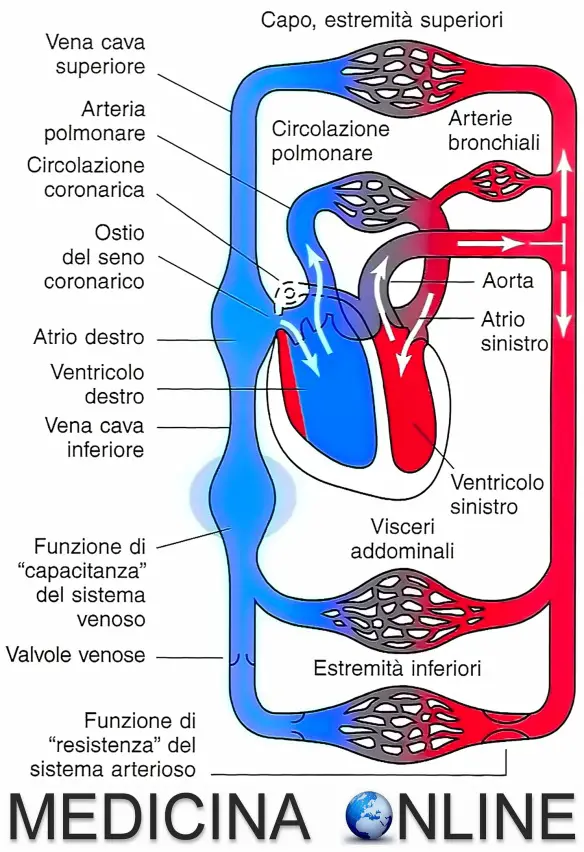
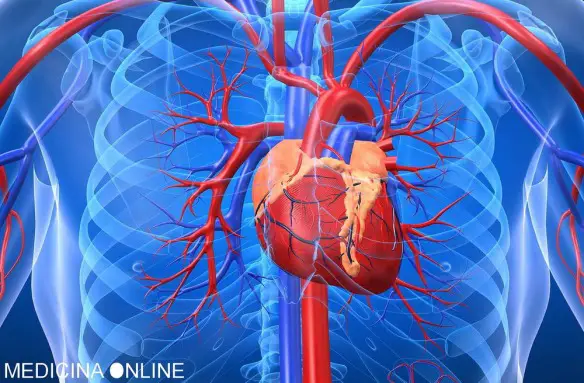 Il cuore è una vera e propria “pompa” che – grazie all’azione del miocardio – spinge il sangue in tutto il corpo, imprimendogli una certa pressione. Quest’ultima dipende quindi dalla forza di eiezione del sangue in uscita dai ventricoli, ma anche dal diametro del vaso attraversato dal sangue e dalla natura della parete che costituisce il vaso.
Il cuore è una vera e propria “pompa” che – grazie all’azione del miocardio – spinge il sangue in tutto il corpo, imprimendogli una certa pressione. Quest’ultima dipende quindi dalla forza di eiezione del sangue in uscita dai ventricoli, ma anche dal diametro del vaso attraversato dal sangue e dalla natura della parete che costituisce il vaso.