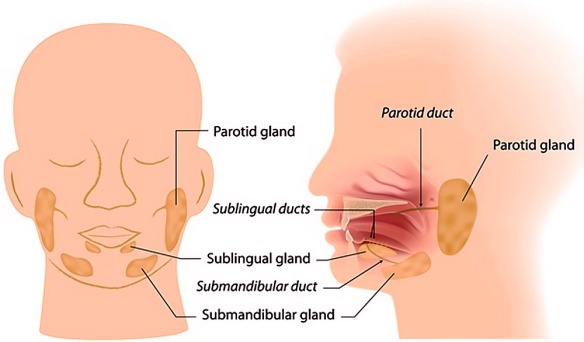
 La scialorrea, cioè la salivazione eccessiva, può essere davvero fastidiosa, specialmente quando nella bocca si accumula una quantità così abbondante di saliva, da non riuscire più ad essere contenuta dalle labbra, giungendo anche al gocciolamento. L’eccessivo accumulo e la fuoriuscita della saliva può dare luogo ad una serie di complicazioni fisiche e psicosociali molto limitanti come fissurazioni, ragadi e screpolature intorno alle labbra che si possono sovra-infettare. Inoltre tende ad associarsi ad alitosi, che spesso porta a repulsione e stigmatizzazione sociale con un impatto psicosociale spesso devastante per il paziente ed i familiari. Le cause che stanno dietro al problema sono tante, sia che la salivazione eccessiva sia notturna, sia che si associ ad altri sintomi particolari, come, ad esempio, la nausea o la tosse. A volte può essere un problema di ansia, altre volte si può manifestare in gravidanza; nemmeno i bambini ne sono esenti. In ogni caso ci sono delle cure specifiche da non sottovalutare.
La scialorrea, cioè la salivazione eccessiva, può essere davvero fastidiosa, specialmente quando nella bocca si accumula una quantità così abbondante di saliva, da non riuscire più ad essere contenuta dalle labbra, giungendo anche al gocciolamento. L’eccessivo accumulo e la fuoriuscita della saliva può dare luogo ad una serie di complicazioni fisiche e psicosociali molto limitanti come fissurazioni, ragadi e screpolature intorno alle labbra che si possono sovra-infettare. Inoltre tende ad associarsi ad alitosi, che spesso porta a repulsione e stigmatizzazione sociale con un impatto psicosociale spesso devastante per il paziente ed i familiari. Le cause che stanno dietro al problema sono tante, sia che la salivazione eccessiva sia notturna, sia che si associ ad altri sintomi particolari, come, ad esempio, la nausea o la tosse. A volte può essere un problema di ansia, altre volte si può manifestare in gravidanza; nemmeno i bambini ne sono esenti. In ogni caso ci sono delle cure specifiche da non sottovalutare.
Quanta saliva produciamo normalmente?
Teniamo presente che la produzione fisiologica di saliva è di circa 1,20 ml/h. Se si supera questo livello, si incorre nell’ipersalivazione.
Le cause di salivazione eccessiva nei bambini
In età pediatrica, le cause di scialorrea sono numerose. Distinguiamo forme acute e croniche.
1) Forme acute: È un problema piuttosto comune nei primi due anni di vita ed è spesso in relazione alla dentizione.
- Se scialorrea è isolata: è un fenomeno perfettamente normale e transitorio, solitamente si risolve spontaneamente, non porta a complicazioni e raramente è il segno di una malattia.
- Se scialorrea è associata ad altri sintomi: potrebbe essere la manifestazione di qualche patologia.
Una delle cause principali della scialorrea acuta nei bambini tra i 18 e 24 mesi di vita è la dentizione, seguono poi le affezioni del cavo orale (stomatiti aftose, mughetto, ecc).
Se associata a febbre elevata (temperatura >38°C) e/o difficoltà a deglutire, può essere dovuta a processi infettivi delle prime vie respiratorie (rinite, tonsillite, ascesso peri-tonsillare o retro-faringeo, epiglottite).
Malattie come ad esempio la rabbia, il tetano, l’encefalite, si manifestano tra l’altro con ipersecrezione salivare; pertanto è in questi casi opportuna la visita pediatrica.
La disfagia, la nausea e vomito/rigurgiti frequenti tendono ad associarsi con aumentata la produzione di saliva; pertanto, quando vi è l’associazione di questi sintomi è bene escludere varie cause ad esordio acuto, come reflusso gastroesofageo, ingestione di caustici, corpi estranei, ecc.
Se l’esordio della scialorrea è improvviso, può indicare un avvelenamento (soprattutto da pesticidi, rame, mercurio, arsenico), una reazione al veleno di serpente o di un insetto. In alcuni casi l’ipersalivazione può essere anche provocata da farmaci (analgesici, anticonvulsivanti, anticolinesterasici) o ad un eccesso di capsaicina (per esempio, se si usa del peperoncino molto forte).
2) Forme croniche: la scialorrea è uno dei disturbi più frequenti nei bambini con macroglossia o con deficit neurologico cronico e grave compromissione del sistema nervoso centrale. E’ causata frequentemente da uno scarso controllo dei muscoli facciali e della bocca. I fattori che contribuiscono possono essere l’ipersecrezione di saliva, la malocclusione dentale, i problemi posturali.
La scialorrea aggiunge alle famiglie di questi bambini, già gravati da numerose comorbilità, ulteriori problematiche igieniche e psicosociali, e rappresenta un importante fattore di rischio per la comparsa di polmonite da inalazione. I bambini con patologie del sistema nervoso centrale possono avere un ritardo nella maturazione del controllo neuromuscolare che può, in alcuni casi, continuare a migliorare spontaneamente fino ai 6 anni di età, tanto che spesso un eventuale intervento correttivo viene ritardato. Il paziente neurologico è, innanzitutto, un paziente affetto da patologia neurologica che può variare dal lieve ritardo psico-motorio a forme estremamente gravi con compromissione completa e profonda non solo delle capacità motorie e cognitive ma anche di funzioni intrinseche come la deglutizione.
Spesso sono affetti da gravi sindromi genetiche con parziale o addirittura incompleta capacità deglutitoria, non solo del materiale alimentare ma anche delle secrezioni salivari.
Si parla invece di scialorrea emotiva quando l’abnorme produzione salivare è provocata da fattori psicogeni: effettivamente, non è inconsueto notare una sovrabbondante produzione di saliva nei bimbi e negli adolescenti più ansiosi.
Leggi anche:
- Bocca secca ed asciutta da ansia, diabete, malattie del fegato: diagnosi e cure
- Ghiandole salivari ingrossate: sintomi, cause, come si curano
- Ghiandole salivari: anatomia e funzioni in sintesi
- Tumore delle ghiandole salivari: sintomi, diagnosi e terapie
- Dolore alla mandibola: cause e sintomi
- Articolazione temporo mandibolare (ATM): anatomia e funzioni
- Sindrome temporo mandibolare: sintomi, diagnosi e cure
- Differenza tra mascella e mandibola: sono sinonimi?
- Di cosa è fatta la saliva, quanta ne produciamo, a che serve?
- Labbra blu: da cosa sono causate e come si curano in bimbi ed adulti
- Labbra screpolate e gonfie: cause e rimedi in bambini ed adulti
- Herpes labiale: cause, sintomi, rimedi e trattamento farmacologico
- Labbra gonfie (gonfiore labiale): possibili cause, sintomi e rimedi
- Cattivo sapore in bocca acido o amaro: rimedi e quando è pericoloso
- Denti sensibili: sbiancamento, caldo, freddo, collutorio ed altre cause
- Cibi che macchiano i denti: quali evitare ed i consigli per mantenerli bianchi
- Alitosi: il tipo di odore del tuo alito cattivo rivela la patologia che hai
- Le tue unghie dicono molto sulla tua salute: ecco come leggerle
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Parassiti e vermi nelle feci: sintomi e come eliminarli con farmaci e rimedi naturali
- Coprocoltura e antibiogramma: procedura e perché si eseguono
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Feci con sangue, muco, cibo: quando preoccuparsi?
Le cause negli adulti
Le cause della salivazione eccessiva possono essere tante. A volte si tratta di un’emotività accentuata, prodotta da emozioni intense e da una sensazione di ansia. Sono proprio queste sensazioni ad attivare il sistema parasimpatico, che sta alla base della secrezione della saliva. Non dimentichiamo che anche l’uso di protesi dentarie, specialmente nella fase iniziale, può comportare un’ipersalivazione. A volte alla base ci sono delle patologie, come infezioni alla bocca causate da funghi, batteri o virus, afte, le tipiche ulcerazioni del cavo orale, oppure il reflusso gastroesofageo o la gastrite. Anche la pancreatite e le malattie che interessano il fegato possono causare il fenomeno. L’eccessiva saliva può essere prodotta anche in seguito ad un digiuno prolungato, che determina una condizione di ipoglicemia. Lo stress della gravidanza può portare ad un’ipersecrezione salivare, correlata a nausea e vomito, specialmente nei primi 3-4 mesi di gestazione. Non dimentichiamo che anche l’assunzione di alcuni farmaci, come quelli a base di clorazepina o di ketamina, possono accentuare il problema.
Le cure negli adulti
Le cure per la salivazione eccessiva dipendono ovviamente dalle cause che l’hanno determinata: solo curando il fattore eziologico a monte, si riuscirà a curare efficacemente la scialorrea. da una diagnosi precisa della causa. A volte può essere necessario intervenire anche con dei farmaci specifici. Si tratta degli anticolinergici, che hanno la funzione di contrastare l’acetolina, il neurotrasmettitore prodotto dal sistema parasimpatico. Questi medicinali, comunque, hanno molti effetti collaterali. Quando il problema diventa particolarmente grave, il medico può decidere di arrivare alle iniezioni di tossina botulinica nelle ghiandole salivari, per inibire la loro capacità secretoria. Si tratta di un trattamento che ha un’efficacia, in genere, dai 2 ai 6 mesi. C’è poi la terapia chirurgica, che consiste nel legare i dotti salivari delle ghiandole. In tutti gli altri casi, in cui il problema è contenibile, si può fare ricorso a dei rimedi naturali e la fitoterapia. Fra questi possiamo ricordare l’iperico, che riesce a calmare gli stati ansiosi, il pilocarpinum, un’erba che agisce sulle ghiandole, oppure la lobelia inflata, una pianta, che consente all’organismo di rilassarsi.
Leggi anche:
Cause e cure di scialorrea in gravidanza
La causa principale della scialorrea in gravidanza è da ricercarsi nel sistema endocrino. In particolare la fluttuazione di un ormone, l’hCG (gonadotropina corionica umana), riduce la capacità di deglutizione che, associata all’iperproduzione di saliva causa la scialorrea. Tipicamente la scialorrea si presenta in associazione con le nausee del primo trimestre, la mattina oppure la sera, oppure a termine di gravidanza quando le fluttuazioni ormonali sono maggiori. In linea generale tra il quarto e il sesto mese la produzione di saliva dovrebbe stabilizzarsi (cosi’ come gli ormoni) e limitare il disturbo. Un’altra caratteristica peculiare della scialorrea è che la saliva può presentare un sapore tipico: amaro e metallico, associato anche ad alitosi. Essendo una condizione temporanea e che non viene determinata da farmaci, si evitano i farmaci, anche per la presenza del feto. Esistono rimedi fitoterapici: utile l’utilizzo del pilocarpinum, un’erbacea che ha come scopo la stimolazione delle ghiandole salivari e quindi una regolazione della loro funzionalità. Altri due prodotti molto utilizzati sono il mercurius solubilis e il veratrum album. Un trucco “della nonna” è di tenere sempre in borsa uno snack salato e nel momento in cui sentite che la produzione salivare sta aumentando sgranocchiatene un pochino, questo aiuterà a smaltire la saliva.
Leggi anche:
Le cure nei bimbi
Se il disturbo è isolato, non è necessario alcun trattamento in quanto la scialorrea è un fenomeno transitorio e a risoluzione spontanea. Se è secondario alla dentizione, saranno utili i rimedi per il dolore locali o sistemici. Se, invece, è legato ad altra patologia, sarà necessario il trattamento della patologia di base (processo infettivo, avvelenamento, assunzione di farmaci, ecc).
Il trattamento specifico per scialorrea cronica, si divide in due diverse opzioni terapeutiche: medica e chirurgica
- Il trattamento medico è conservativo e si basa su l’utilizzo di presidi medici che non sempre hanno l’effetto desiderato e che in alcuni casi hanno effetti parziali e limitati nel tempo. Tipicamente si effettua il trattamento infiltrativo delle ghiandole salivari con tossina botulinica (in genere il sierotipo A, anche se in letteratura sono segnalati studi con il B); al momento il suo utilizzo è off-label, ma vi è ampia letteratura negli ultimi 15 anni in ambito neurologico e sono in corso numerosi studi.
- La chirurgia è una seconda opzione terapeutica che viene utilizzata quando la scialorrea, oltre a rappresentare un grave disturbo di tipo sociale e interpersonale, comporta gravi rischi respiratori per il paziente per le continue inalazioni salivari. In anestesia generale, con intubazione del paziente per via oro-tracheale, si procede con infiltrazione locale alla base della lingua, sul pavimento della bocca vicino agli sbocchi dei dotti di Warthon, con Lidocaina all’1%. Si identificano gli sbocchi dei dotti di Wharton e tramite una incisione attorno ad essi, vengono isolati e legati separandoli completamente dalle ghiandole sottolinguali che vengono asportate in toto. Si passa poi alla incannulazione dei dotti di Stenone che vengono preparati per circa 1,5 cm e legati definitivamente. Il tutto attraverso un approccio esclusivamente intra-orale con punti completamente riassorbibili. Il bambino, se le sue condizioni di base lo permettono, potrà iniziare a bere dopo 2 ore e a mangiare dopo 3 ore con una dieta semiliquida a temperatura ambiente senza grosse difficoltà. Se il paziente è portatore di PEG o PEJ l’alimentazione sarà quella abituale senza alcun tipo di restrizione.
Leggi anche:
Quando diventa pericolosa?
Una delle più importanti, ma soprattutto temute, complicanze della scialorrea, è l’inalazione della saliva che è causa di polmoniti chimiche ricorrenti. La polmonite chimica si verifica allorquando il materiale inalato, in questo caso la saliva, ha un effetto tossico diretto sui polmoni. Nel paziente neurologico, in cui le condizioni cliniche generali e respiratorie sono già notevolmente compromesse, la scialorrea è causa di continui episodi di polmonite da inalazione che possono aggravare sensibilmente le già precarie condizioni cliniche.
La scialorrea è, però, anche un problema sociale e gestionale importante per chi si occupa del paziente e in particolar modo nel bambino, per i genitori. Può costituire una fonte di imbarazzo, oltre a creare, rilevanti problemi relazionali e di linguaggio; quando la saliva è particolarmente densa ed abbondante, la scialorrea può creare notevoli difficoltà nei rapporti interpersonali, sino ad provocare il rifiuto della propria immagine. Spesso si è costretti, data la gravità del disturbo, a continui cambi dei bavaglini e degli abiti. E’ quindi una forma di grave disagio che limita notevolmente la vita sociale del paziente e della famiglia.
Quando chiamare il medico?
Quando i continui episodi di polmonite da inalazione compromettono la funzionalità respiratoria del paziente, quando il paziente tracheostomizzato è costretto a mantenere la cannula della tracheostomia continuamente “cuffiata” per evitare inalazione di saliva e in tutti i casi in cui la scialorrea rappresenta un grave problema socio-comportamentale per tutta la famiglia creando forte disagio che limita il paziente e suoi familiari nelle normali attività quotidiane.
Leggi anche:
- La lingua dice molto sulla tua salute: ecco come “leggerla”
- In quali casi la lingua viene amputata?
- Lingua gialla con alito cattivo o mal gola: cause e rimedi
- Lingua bianca e afte nei neonati: cause e cure
- Patina bianca sulla lingua: da cosa può essere causata?
- Lingua verde: cause e terapie
- Lingua nera villosa: cause, diagnosi e terapie
- La lingua che parli influenza la tua personalità ed il tuo cervello
- Cos’è la lingua: anatomia e funzioni in sintesi
- Differenze tra allergia alimentare ed intolleranza alimentare
- Pelle arrossata ed irritata a causa del sudore: come curare l’irritazione cutanea?
- Irritazione cutanea in neonati, bambini e gravidanza: i soggetti più a rischio
- Pelle arrossata ed irritata: cause patologiche e non patologiche
- Pelle arrossata ed irritata a causa del sudore: i rimedi naturali
- Pelle arrossata ed irritata: ecco quali farmaci usare
- Peli incarniti: cause, creme, infezione, depilazione e rimedi
- Peli incarniti: rimedi naturali per eliminarli in modo rapido e sicuro
- Follicolite da depilazione inguinale ed alle gambe: rimedi naturali
- Depilazione inguine: i metodi più efficaci, indolori e sicuri
- Differenza tra ceretta brasiliana e classica: pro, contro e consigli per farla bene
- Pelle screpolata: cause e rimedi naturali per viso e corpo
- Ceretta: quale scegliere? Tecniche a confronto con pro e contro
- La differenza tra epilazione e depilazione e le rispettive tecniche
- Eliminare i peletti dal viso con rimedi casalinghi e con il laser
- Reflusso gastroesofageo: sintomi, diagnosi e cura;
- Anoressia: le immagini drammatiche di un corpo che non esiste più
- Si mette a dieta e perde 60 kg. La ragione per cui lo fa vi lascerà senza parole
- Valeria Levitina pesa 25 kg: è la ragazza più anoressica del mondo [VIDEO]
- Una vostra amica è troppo magra? Vi insegno a capire se soffre di anoressia
- Qual è la differenza tra anoressia e bulimia?
- Com’è fatto il cuore, a che serve e come funziona?
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:
 Dieta ipoproteica ed aproteica: cosa mangiare e chi la deve seguire?
Dieta ipoproteica ed aproteica: cosa mangiare e chi la deve seguire?
 Una preoccupazione comune circa le diete vegane è se riescono ad offrire, a chi le segue, tutte le vitamine e i minerali di cui si ha bisogno. Molti sostengono che una dieta a base di alimenti vegetali integrali, riesce a fornire facilmente tutte le esigenze nutrizionali quotidiane. Alcuni addirittura incoraggiano i vegani ad evitare tutti gli integratori. Nonostante il buon senso, questo tipo di consulenza può fare più male che bene. Qui ci sono 7 nutrienti che potrebbero essere necessari integrare quando si segue una dieta vegana.
Una preoccupazione comune circa le diete vegane è se riescono ad offrire, a chi le segue, tutte le vitamine e i minerali di cui si ha bisogno. Molti sostengono che una dieta a base di alimenti vegetali integrali, riesce a fornire facilmente tutte le esigenze nutrizionali quotidiane. Alcuni addirittura incoraggiano i vegani ad evitare tutti gli integratori. Nonostante il buon senso, questo tipo di consulenza può fare più male che bene. Qui ci sono 7 nutrienti che potrebbero essere necessari integrare quando si segue una dieta vegana. La scialorrea, cioè la salivazione eccessiva, può essere davvero fastidiosa, specialmente quando nella bocca si accumula una quantità così abbondante di saliva, da non riuscire più ad essere contenuta dalle labbra, giungendo anche al gocciolamento. L’eccessivo accumulo e la fuoriuscita della saliva può dare luogo ad una serie di complicazioni fisiche e psicosociali molto limitanti come fissurazioni, ragadi e screpolature intorno alle labbra che si possono sovra-infettare. Inoltre tende ad associarsi ad alitosi, che spesso porta a repulsione e stigmatizzazione sociale con un impatto psicosociale spesso devastante per il paziente ed i familiari. Le cause che stanno dietro al problema sono tante, sia che la salivazione eccessiva sia notturna, sia che si associ ad altri sintomi particolari, come, ad esempio, la nausea o la tosse. A volte può essere un problema di ansia, altre volte si può manifestare in gravidanza; nemmeno i bambini ne sono esenti. In ogni caso ci sono delle cure specifiche da non sottovalutare.
La scialorrea, cioè la salivazione eccessiva, può essere davvero fastidiosa, specialmente quando nella bocca si accumula una quantità così abbondante di saliva, da non riuscire più ad essere contenuta dalle labbra, giungendo anche al gocciolamento. L’eccessivo accumulo e la fuoriuscita della saliva può dare luogo ad una serie di complicazioni fisiche e psicosociali molto limitanti come fissurazioni, ragadi e screpolature intorno alle labbra che si possono sovra-infettare. Inoltre tende ad associarsi ad alitosi, che spesso porta a repulsione e stigmatizzazione sociale con un impatto psicosociale spesso devastante per il paziente ed i familiari. Le cause che stanno dietro al problema sono tante, sia che la salivazione eccessiva sia notturna, sia che si associ ad altri sintomi particolari, come, ad esempio, la nausea o la tosse. A volte può essere un problema di ansia, altre volte si può manifestare in gravidanza; nemmeno i bambini ne sono esenti. In ogni caso ci sono delle cure specifiche da non sottovalutare. Il 65% di chi ha il diabete ha più di 65 anni, una su cinque più di 80, mentre l’età media dei diabetici italiani è 68 anni. Ciò significa che chi cura il diabete ha spesso a che fare con persone nella terza o nella quarta età. E il trattamento del diabete nell’anziano e nel grande vecchio deve seguire delle regole particolari. L’Organizzazione Mondiale della Salute stima che entro il 2040 nel mondo una persona su dieci sarà affetta da diabete, con una maggiore incidenza negli uomini rispetto alle donne. Dopo ipertensione e tabagismo, l’iperglicemia è il terzo fattore di rischio più importante per la mortalità precoce: solo nel 2015 i decessi nel mondo sono stati 5.000.000.
Il 65% di chi ha il diabete ha più di 65 anni, una su cinque più di 80, mentre l’età media dei diabetici italiani è 68 anni. Ciò significa che chi cura il diabete ha spesso a che fare con persone nella terza o nella quarta età. E il trattamento del diabete nell’anziano e nel grande vecchio deve seguire delle regole particolari. L’Organizzazione Mondiale della Salute stima che entro il 2040 nel mondo una persona su dieci sarà affetta da diabete, con una maggiore incidenza negli uomini rispetto alle donne. Dopo ipertensione e tabagismo, l’iperglicemia è il terzo fattore di rischio più importante per la mortalità precoce: solo nel 2015 i decessi nel mondo sono stati 5.000.000. Il formaggio non fa ingrassare, anzi, è utilissimo per dimagrire e accelerare il metabolismo. Stando alle recenti scoperte scientifiche pare proprio che sia benefico per chi ha intenzione di perdere peso. Il Journal of Agriculture and Food Chemistry, infatti, ha pubblicato uno studio in cui i ricercatori dibattono sull’importanza del formaggio per la dieta. Gli scienziati dell’Università di Copenhagen e Aarhus University hanno confrontato le urine e i campioni fecali di 15 uomini che hanno consumato una dieta con latte, formaggio o burro, ma nessun altro prodotto lattiero-caseario, per due settimane. Il piccolo test, che è stato in parte finanziato dalla Danish Dairy Research Foundation, ha scoperto che coloro che mangiavano formaggio (o latte) durante il periodo di riferimento avevano sviluppato una composizione batterica differente nel loro intestino. Il gruppo che aveva inserito formaggio nella propria alimentazione aveva livelli superiori del composto butirrato, un acido grasso anti-infiammatorio che può aumentare la produzione di energia. Si pensa che il butirrato acceleri il metabolismo e aiuti a mantenere stabili le percentuali di grasso corporeo e a prevenire lo sviluppo di obesità. Ovviamente questa scoperta ancora non vi autorizza ad esagerare col formaggio!
Il formaggio non fa ingrassare, anzi, è utilissimo per dimagrire e accelerare il metabolismo. Stando alle recenti scoperte scientifiche pare proprio che sia benefico per chi ha intenzione di perdere peso. Il Journal of Agriculture and Food Chemistry, infatti, ha pubblicato uno studio in cui i ricercatori dibattono sull’importanza del formaggio per la dieta. Gli scienziati dell’Università di Copenhagen e Aarhus University hanno confrontato le urine e i campioni fecali di 15 uomini che hanno consumato una dieta con latte, formaggio o burro, ma nessun altro prodotto lattiero-caseario, per due settimane. Il piccolo test, che è stato in parte finanziato dalla Danish Dairy Research Foundation, ha scoperto che coloro che mangiavano formaggio (o latte) durante il periodo di riferimento avevano sviluppato una composizione batterica differente nel loro intestino. Il gruppo che aveva inserito formaggio nella propria alimentazione aveva livelli superiori del composto butirrato, un acido grasso anti-infiammatorio che può aumentare la produzione di energia. Si pensa che il butirrato acceleri il metabolismo e aiuti a mantenere stabili le percentuali di grasso corporeo e a prevenire lo sviluppo di obesità. Ovviamente questa scoperta ancora non vi autorizza ad esagerare col formaggio! Contrariamente alle credenze predominanti, il fatto che i pasti più frequenti siano migliori per la gestione del peso, per la crescita/preservazione muscolare e per i marker metabolici è stato ampiamente messo in discussione dalla letteratura scientificica, e non c’è consenso nel ritenere i pasti frequenti superiori ai pasti rarefatti per questi scopi (a parità di calorie e macronutrienti).
Contrariamente alle credenze predominanti, il fatto che i pasti più frequenti siano migliori per la gestione del peso, per la crescita/preservazione muscolare e per i marker metabolici è stato ampiamente messo in discussione dalla letteratura scientificica, e non c’è consenso nel ritenere i pasti frequenti superiori ai pasti rarefatti per questi scopi (a parità di calorie e macronutrienti).
 Per comprendere appieno quello di cui stiamo parlando, vi consiglio di leggere prima questo mio articolo:
Per comprendere appieno quello di cui stiamo parlando, vi consiglio di leggere prima questo mio articolo: