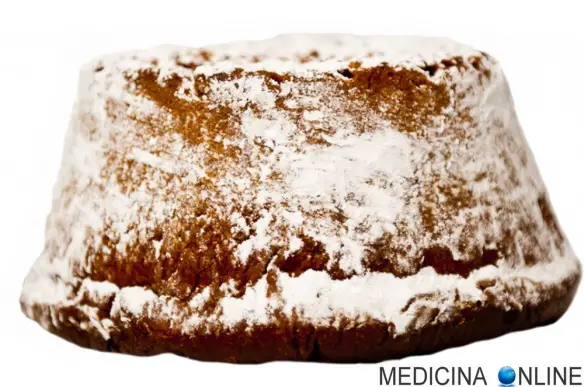
 L’”offella d’oro” è il delizioso dolce natalizio nato dall’intuizione di Giobatta Perbellini, che, nel 1891, modificò la ricetta classica del “nadalìn”, un antico dolce veronese, arricchendola di burro e rendendola molto più soffice. Il “Nadalin”, da cui è stata ricavata “l’offella d’oro”, è una specialità casereccia antica che ricorda la tradizione e la vita in campagna. A forma di stella a cinque punte, è un biscotto molto ricercato e fragrante che, a differenza del pandoro che ha esteso la sua fama a livello nazionale, rimane un prodotto esclusivamente veronese che si trova solo in alcune pasticcerie della provincia o della città di Verona, che producono questo dolce secondo gli antichi e artigianali procedimenti.
L’”offella d’oro” è il delizioso dolce natalizio nato dall’intuizione di Giobatta Perbellini, che, nel 1891, modificò la ricetta classica del “nadalìn”, un antico dolce veronese, arricchendola di burro e rendendola molto più soffice. Il “Nadalin”, da cui è stata ricavata “l’offella d’oro”, è una specialità casereccia antica che ricorda la tradizione e la vita in campagna. A forma di stella a cinque punte, è un biscotto molto ricercato e fragrante che, a differenza del pandoro che ha esteso la sua fama a livello nazionale, rimane un prodotto esclusivamente veronese che si trova solo in alcune pasticcerie della provincia o della città di Verona, che producono questo dolce secondo gli antichi e artigianali procedimenti.
Il termine deriva dal latino “offa”, che presso gli antichi Romani era una focaccia di farro con altri ingredienti, usata anche dagli àuguri come nutrimento dei polli sacri nel corso dei vaticini. Il diminutivo “offella” indicava, secondo una ricetta del XV secolo, una piccola pasta dolce, confezionata con sfoglia di farina e un impasto di chiara d’uovo, uva passa, cannella, zenzero, zafferano, e cotta al forno. Un’offella, simile come nome a quella di Bovolone ma diversa come formato, è l’offella di Parona, il tipico biscotto a base di pasta frolla, di forma ovale. La ricetta di questa specialità dolciaria fu inventata da Pasqualina Colli all’inizio del Novecento; assieme alla sorella Lina cominciò la produzione, inizialmente molto limitata. Il lancio commerciale dell’Offella ebbe inizio nel 1969, con la prima sagra dedicata a questo prodotto.
La produzione dell’ offella d’oro di Bovolone, inizia ad ottobre e si protrae per tutta la primavera successiva. Rispetto al panettone, l’impasto è più soffice e dolce e la forma è più bassa ed appiattita. I dolci sono confezionati con un incarto originale, eseguito a mano, che rende l’offella d’oro un gradevole e simpatico regalo per tutte le occasioni.
Leggi anche:
- Differenza tra pandoro e panettone
- Panettone o pandoro: quale fa ingrassare di più?
- Pandoro, panettone o torrone: quale mangiare per non ingrassare?
- Panettone e pandoro: quale dei due contiene più burro?
- Pandoro o panettone: quale scegliere nella dieta?
- Quante calorie hanno pandoro, panettone e torrone?
- Differenza tra panettone e colomba: forma, ingredienti e calorie
- Ingrassa di più pandoro, panettone, torrone o colomba?
- Consigli per scegliere il panettone più buono e salutare
- Quanti tipi di panettone esistono?
- Differenza tra panettone e veneziana
- Panettone fatto in casa: ingredienti e ricetta facile, veloce e gustosa
- Panettone con lievito di birra: ricetta facile, veloce e gustosa
- Panettone: la ricetta più facile e veloce rispetto a quella tradizionale
- Panettone light: ricetta facile, gustosa e leggera
- Pandoro: ricetta con lievito di birra, facile e gustosa
- Pandoro: ricetta con lievito madre, facile e gustosa
- Pandoro light: ricetta facile, leggera e gustosa
- Torrone al cioccolato e nocciole fatto in casa: ricetta facile e golosa
- Torrone bianco morbido: ricetta facile e deliziosa
- Diabete e dolci di Natale: il diabetico può mangiare il pandoro?
- Pandoro e dieta: calorie, carboidrati e valori nutrizionali
- Diabete e dolci di Natale: il diabetico può mangiare il panettone?
- Panettone e dieta: calorie, carboidrati e valori nutrizionali
- Diabete e dolci di Natale: il diabetico può mangiare il torrone?
- Torrone e dieta: calorie, carboidrati e valori nutrizionali
- Diabete e dolci di Pasqua: il diabetico può mangiare la colomba?
- Colomba e dieta: calorie, carboidrati e valori nutrizionali
- Il pandoro fa bene o fa male al colesterolo? Fa ingrassare?
- Il pandoro fa male ai cani? Ed il panettone o il torrone?
- Differenza tra torrone e torroncino
- Differenza tra torrone morbido e duro
- Torrone, tutti i tipi e la storia del più buono tra i dolci di Natale
- Differenza tra torrone e mandorlato
- Differenza tra cubbaita e torrone
- I 10 cibi che ti aiutano a combattere lo stress del periodo natalizio
- Lo stress da shopping natalizio ci rende aggressivi e scatena istinti primordiali di sopravvivenza
- Christmas Blues: a Natale sei triste perché sei obbligato ad essere felice. I consigli per stare bene durante le feste
- La calorie dei dolci di Natale
- Diabete a Natale: le 10 regole da seguire per tenere sotto controllo la glicemia
- Tutto quello che voglio per Natale, sei tu!
- Troppi dolci a Natale? Dite addio alla memoria
- Il segreto per evitare l’abbuffata natalizia? E’ un colore
- Biscotti allo zenzero e cioccolato: ricetta facile, veloce e gustosa
- Chi ha paura di Babbo Natale?
- Starnuti natalizi? Forse sei allergico all’albero di Natale
- Natale: le dieci regole per non ingrassare durante le feste
- La dieta preventiva per non ingrassare a Natale
- Diabete: il diabetico può mangiare cioccolato? Quale preferire?
- Dieta disintossicante dopo il periodo natalizio: le sei regole per recuperare il peso forma dopo le abbuffate delle feste
- Rotolo alla Nutella fatto in casa: ricetta facile e deliziosa
- Crepes alla Nutella o crema alla nocciola: ricetta di uno dei dolci più buoni
- Crema da spalmare alle nocciole light: ricetta della Nutella fatta in casa
- Yogurt fatto in casa: ricetta gustosa, sana e senza yogurtiera
- Dolci fatti in casa: rotolo light con crema alla nocciola o marmellata
- Marmellata di kiwi: ricetta originale, sana e gustosa
- Crostata con la crema di Nutella: ricetta facile e gustosa
- Marmellata di pesche senza zucchero: ricetta light e gustosa
- Il segreto per evitare l’abbuffata natalizia? E’ un colore
- Le 5 migliori tisane per affrontare freddo e cambio di stagione
- I 6 cibi migliori per combattere la stanchezza autunnale
- Geloni alle mani e ai piedi: sintomi e rimedi naturali
- Perché quando cambia il tempo fanno male ossa, cicatrici e testa
- Quando inizia e finisce l’estate?
- Quando inizia e finisce l’inverno?
- L’alimentazione ideale per sopravvivere al freddo inverno
- Raffreddore: rimedi naturali e farmacologici
- Labbra screpolate e gonfie: cause e rimedi in bambini ed adulti
- Perché il freddo e l’ansia riducono le dimensioni del pene?
- Differenza tra prosciutto di Parma e San Daniele
- Differenza tra prosciutto e culatello
- Differenza tra prosciutto crudo e speck
- Differenza tra prosciutto cotto, crudo ed affumicato
- Differenza tra culatello e coppa
- Differenze tra merluzzo, nasello, baccalà o stoccafisso
- Differenza tra vino rosso, bianco e rosato
- Differenze tra noci ed arachidi: calorie ed idee in cucina
- Differenza tra pepe nero e peperoncino: proprietà, calorie ed idee in cucina
- Differenza tra pizza e piadina: calorie ed idee in cucina
- Differenza tre Parmigiano Reggiano e Pecorino Romano: calorie ed idee in cucina
- Differenze tra parmigiano e grana: colesterolo, valori nutrizionali e dieta
- Differenza tra grassi animali e vegetali
- Differenza tra proteine animali e vegetali: quali sono le migliori?
- Differenza tra grassi ed oli con esempi
- Differenza grassi saturi, monoinsaturi e polinsaturi
- Differenza tra omega 3, omega 6 ed omega 9: quale integratore scegliere?
- Perché ho sempre le mani ed i piedi freddi? Cosa fare e cosa NON fare per scaldarli
- La dieta anti-freddo per rafforzare il tuo sistema immunitario: mai più raffreddore!
- E’ arrivato il freddo: ecco i consigli per difendersi dalle labbra secche
- Perché ci viene la febbre e perché non dobbiamo aver paura di lei
- Proteggi la pelle del viso dal freddo con la maschera alla soia
- Col freddo diminuisce il desiderio sessuale? Non è vero
- Quasi 70 gradi sotto zero: il villaggio più freddo al mondo
- Perché viene la tosse e come faccio a farla passare?
- Avete sempre freddo? Ecco la dieta che vi riscalda!
- Come fare un aerosol spiegato in modo semplice [GUIDA]
- Le regole per proteggere la nostra salute dagli sbalzi di temperatura
- Freddo e mani ruvide: crema emolliente (e non idratante), guanti, saponi non aggressivi ed altri consigli
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 Le feci hanno un odore tipico, generalmente considerato assai sgradevole. Tale odore caratteristico è dovuto principalmente a tre fattori:
Le feci hanno un odore tipico, generalmente considerato assai sgradevole. Tale odore caratteristico è dovuto principalmente a tre fattori: Dal punto di vista medico con l’espressione “cecità notturna”, definita tecnicamente “nictalopia”, s’intende un deficit visivo che si manifesta negli ambienti poco illuminati, mentre la visione è normale durante il giorno.
Dal punto di vista medico con l’espressione “cecità notturna”, definita tecnicamente “nictalopia”, s’intende un deficit visivo che si manifesta negli ambienti poco illuminati, mentre la visione è normale durante il giorno.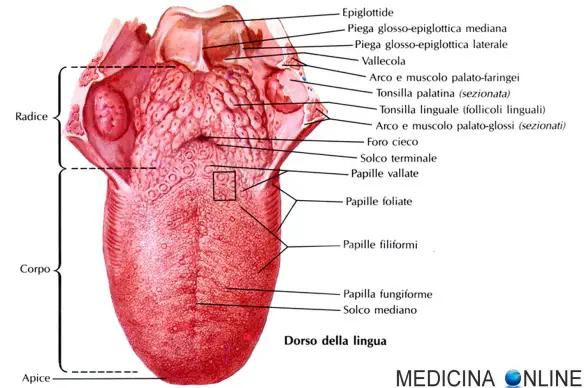 La lingua è un organo del corpo umano che occupa gran parte della cavità orale, essa è composta da varie strutture anatomiche: mucose, papille linguali (anche dette papille gustative) e vari muscoli. L’apparato muscolare della lingua è costituito dalla muscolatura estrinseca e da quella intrinseca:
La lingua è un organo del corpo umano che occupa gran parte della cavità orale, essa è composta da varie strutture anatomiche: mucose, papille linguali (anche dette papille gustative) e vari muscoli. L’apparato muscolare della lingua è costituito dalla muscolatura estrinseca e da quella intrinseca: L’ipocondria (o patofobia) è un disturbo psichico caratterizzato da una preoccupazione eccessiva e infondata di una persona riguardo alla propria salute, con la convinzione che qualsiasi presunto sintomo avvertito dalla persona o una qualsiasi visita medica di routine possa essere segno o rivelare una qualche patologia. Chi soffre di ipocondria viene detto ipocondriaco o, nel linguaggio comune, malato immaginario, anche se in senso psicologico-psichiatrico si tratta a tutti gli effetti di un disturbo o patologia.
L’ipocondria (o patofobia) è un disturbo psichico caratterizzato da una preoccupazione eccessiva e infondata di una persona riguardo alla propria salute, con la convinzione che qualsiasi presunto sintomo avvertito dalla persona o una qualsiasi visita medica di routine possa essere segno o rivelare una qualche patologia. Chi soffre di ipocondria viene detto ipocondriaco o, nel linguaggio comune, malato immaginario, anche se in senso psicologico-psichiatrico si tratta a tutti gli effetti di un disturbo o patologia. Santorini (in italiano anche Santorino; in greco moderno Σαντορίνη, Santoríni, in greco anticoΘήρα, Thera) è la più meridionale isola dell’arcipelago delle Cicladi, nel mare Egeo. La sua superficie è di 79,194 km². Il nome Santorino, per corruzione di Sant’Erini, le fu dato dai Veneziani in onore di Santa Irene, martire del 304, a cui era dedicata la basilica di Perissa, villaggio nella parte sud-orientale dell’isola. Dal punto di vista amministrativo rappresenta parte del comune omonimo, nella periferia dell’Egeo Meridionale.
Santorini (in italiano anche Santorino; in greco moderno Σαντορίνη, Santoríni, in greco anticoΘήρα, Thera) è la più meridionale isola dell’arcipelago delle Cicladi, nel mare Egeo. La sua superficie è di 79,194 km². Il nome Santorino, per corruzione di Sant’Erini, le fu dato dai Veneziani in onore di Santa Irene, martire del 304, a cui era dedicata la basilica di Perissa, villaggio nella parte sud-orientale dell’isola. Dal punto di vista amministrativo rappresenta parte del comune omonimo, nella periferia dell’Egeo Meridionale. I meccanismi delle alterazioni prodotte dagli steroidi anabolizzanti non sono ancora perfettamente conosciuti. In linea generale sembra probabile che diverse modalità possano operare in vari sottogruppi di individui.
I meccanismi delle alterazioni prodotte dagli steroidi anabolizzanti non sono ancora perfettamente conosciuti. In linea generale sembra probabile che diverse modalità possano operare in vari sottogruppi di individui. Meccanismi di secrezione acida
Meccanismi di secrezione acida