 La peritonite è un’infiammazione della sierosa (chiamata appunto “peritoneo”) che riveste i visceri e la cavità addominale, dovuta, in genere, ad una contaminazione batterica.
La peritonite è un’infiammazione della sierosa (chiamata appunto “peritoneo”) che riveste i visceri e la cavità addominale, dovuta, in genere, ad una contaminazione batterica.
Si distingue in:
- peritonite primitiva (quando non c’è evidenza di un focolaio infettivo localizzato);
- peritonite secondaria (per invasione batterica o azione di agenti chimici a partenza da un focolaio infettivo del tubo digerente, del sistema epato-bilio-pancreatico, dell’apparato uro-genitale; per necrosi o perforazione di un viscere cavo; per un trauma chiuso o aperto).
Quali sono le cause della peritonite?
La causa principale della peritonite batterica è la perforazione interna del tratto gastrointestinale, che porta alla contaminazione della cavità addominale con succhi gastrici e/o contenuto intestinale. Il peritoneo reagisce a qualsiasi stimolo e si difende dalle infezioni circoscrivendo qualsiasi processo infiammatorio. La peritonite ha serie ripercussioni generali che si riassumono in ipovolemia (perdita o sequestro di liquidi) e sepsi (stato infettivo generalizzato).
L’ipovolemia insorge a causa di una perdita idro-elettrolitica nell’intestino, che causa un blocco o paresi intestinale (“ileo paretico”); il richiamo di liquidi dal compartimento extracellulare aggrava disidratazione e ipovolemia. Si forma trasudato che talvolta muta e cambia in essudato, formando così ingenti sequestri di liquidi e proteine.
La sepsi (stato infettivo generalizzato) e l’accumulo di sostanze tossiche assorbite dall’organismo, possono così esercitare la loro azione, causando grave instabilità emodinamica (alterazioni della pressione sanguigna e della funzionalità cardiaca) sino ad arrivare ad un quadro conclamato di shock.
Leggi anche:
- Differenza tra appendicite e colite: sintomi comuni e diversi
- Cos’è il peritoneo: dove si trova, anatomia ed organi contenuti
- Differenza tra peritoneo parietale e viscerale
- Differenze tra morbo di Crohn e colite ulcerosa: sintomi comuni e diversi
- Appendicite acuta e cronica: cause, sintomi e terapie
Quali sono i sintomi della peritonite?
I sintomi della peritonite acuta sono:
- dolore (intenso, trafittivo, locale o diffuso), costringe molte volte il paziente a restare in posizione fetale limitando al massimo i movimenti;
- reazione della parete addominale (aumento del tono muscolare o contrattura);
- febbre (> 38°C);
- nausea;
- vomito.
Diagnosi di peritonite
Per fare diagnosi di peritonite è importante un corretto esame obiettivo, associato a esami di laboratorio e diagnostica per immagini (RX, TAC, ecografia). I valori di laboratorio alterati sono:
- aumento dell’ematocrito,
- elevata azotemia,
- iposodiemia,
- leucocitosi neutrofila,
- ridotta clearence della creatinina,
- ipoalbuminemia,
- riduzione dei fattori della coagulazione,
- aumento degli indici di necrosi cellulare (GOT, GTP, LDH),
- iperbilirubinemia,
- aumento di gammaglutamintrasferasi,
- fosfatasi alcalina,
- ipossiemia,
- alcalosi respiratoria,
- acidosi metabolica quando insorge shock ipovolemico o settico.
La terapia è nella maggior parte dei casi chirurgica e si basa sulla risoluzione delle cause specifiche che hanno portato a un quadro di peritonite acuta. Inoltre si procederà a correggere eventuali squilibri idro-elettrolitici. Nei casi più gravi può rendersi necessaria anche una operazione chirurgica.
Leggi anche:
- Feci dalla bocca: il vomito fecaloide
- Infarto intestinale: sopravvivenza, esami, cure, post operatorio
- Ischemia intestinale: sopravvivenza, esami, cure, post operatorio
- Volvolo intestinale in adulti e bambini: post operatorio, alimentazione
- Malrotazione intestinale nel neonato: sintomi e trattamento
- Intussuscezione intestinale (invaginazione): significato, sintomi, terapia
- Aderenze addominali: significato, dolori, meteorismo, come eliminarle
- Perforazioni gastrointestinali in cavità libera o coperte: cause, sintomi, cure
- Perforazione intestinale da colonscopia o altre cause: mortalità e intervento
- Sindrome dell’intestino corto: cause, terapia, dieta integratori
- Diverticolo di Meckel: chirurgia, immagini, dieta, terapia
- Riconoscere i differenti tipi di vomito a seconda del colore
- Vomito: le cause più frequenti
- Vomito: rimedi naturali e cure farmacologiche (farmaci anti-emetici)
- Differenza tra vomito e rigurgito nel neonato
- L’apparato digerente: cos’è, com’è fatto, a che serve e come funziona?
- Sindrome dell’intestino irritabile: cause, sintomi e diagnosi
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Colangiopancreatografia retrograda (ERCP): cos’è, preparazione, è dolorosa o pericolosa?
- Legatura/sclerosi delle varici esofagee: perché si esegue, quali sono i rischi?
- Cirrosi epatica e fegato: sintomi, dieta, diagnosi, terapia e prevenzione
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- Epatiti croniche: cosa sono, sintomi, diagnosi e cura
- Polipi intestinali e polipectomia: come si esegue, biopsia e pericoli
- Differenza tra polipi e diverticoli: sintomi comuni e diversi
- Differenza tra diverticolite e diverticolosi
- Diverticolite e diverticolosi: sintomi, diagnosi e trattamento
- Sangue occulto nelle feci: come interpretare il risultato dell’esame
- Sangue occulto nelle feci: da cosa dipende e come si cura
- Vomitare sangue ed ematemesi: cos’è, cosa fare, cause e terapie
- Da cosa viene causata l’ulcera allo stomaco?
- Acido cloridrico e succo gastrico dello stomaco: di cosa è fatto ed a che serve
- Meccanismi e controllo della secrezione acida dello stomaco
- Dispepsia: cos’è, sintomi, come si fa la diagnosi e terapia
- Gastrite cronica, quando il bruciore di stomaco non dà tregua
- Incontinenza fecale primitiva e secondaria: cos’è e come si cura
- Infezione da Helicobacter Pylori: cosa causa, come si riconosce e cura
- Le 5 cose da fare a stomaco vuoto, secondo la scienza
- Stomaco: come fa a digerire il cibo che mangi ed a dirti che sei “pieno”
- Come vincere l’ansia per evitare di mangiare fuori pasto
- Eliminare la tensione nervosa allo stomaco con i rimedi naturali
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Differenza tra intestino tenue e crasso
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Stomaco: anatomia e funzioni in sintesi
- Cause di pancia gonfia: alimentazione ed emozioni
- Perché viene la diarrea? Quando diventa pericolosa? Cura farmacologica e rimedi casalinghi
- Stitichezza acuta e cronica: tipi, cause, trattamenti medici e rimedi
- Differenza tra stipsi, stitichezza e costipazione
- Stitichezza o stipsi acuta e cronica: terapie farmacologiche
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Feci gialle, giallo oro, giallastre: cause ed interpretazione clinica
- Feci con sangue, muco, cibo: quando preoccuparsi?
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Differenza tra laringe, faringe e trachea
- Si può vivere senza bere acqua? Per quanto tempo?
- Si può vivere senza mangiare cibo? Per quanto tempo?
- Esofago: anatomia e funzioni in sintesi
- Cistifellea: cos’è, a cosa serve e dove si trova
- Duodeno: anatomia e funzioni in sintesi
- Pancreas: anatomia e funzioni in sintesi
- Differenza tra intestino tenue e crasso
- Colonscopia: cos’è, quando si fa, preparazione e rischi
- Colonscopia tradizionale o colonscopia virtuale?
- Qual è la differenza tra risonanza magnetica aperta e chiusa?
- Le 7 fasi della deglutizione (volontarie ed involontarie)
- Acidità di stomaco e bruciore: tutti i farmaci antiacidi
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Stomie: cosa sono, a che servono, quanti tipi esistono?
- Differenze tra ileostomia, colostomia e urostomia
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Reddit, su Tumblr e su Pinterest, grazie!

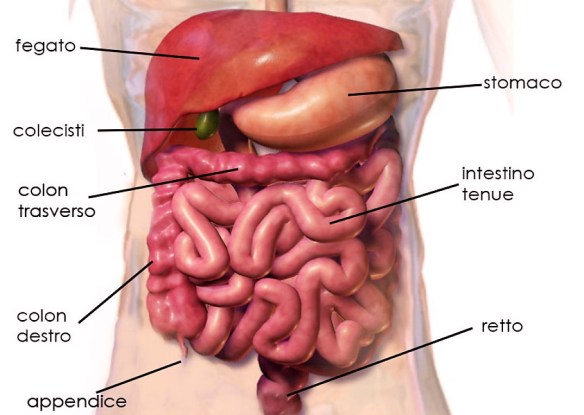 Con il termine “appendicite” (in inglese “appendicitis) ci si riferisce in campo medico all’infiammazione – acuta o cronica – dell’appendice vermiforme (anche chiamata appendice cecale o solo “appendice”) cioè quella formazione tubulare facente parte dell’intestino crasso (più precisamente il suo segmento prossimale, chiamato “cieco“). Con il termine “colite” (in inglese “colitis”), si intende – parimenti all’appendicite – una infiammazione, ma in questo caso ad essere colpito è il colon, ovvero una parte dell’intestino crasso, a tale proposito leggi anche:
Con il termine “appendicite” (in inglese “appendicitis) ci si riferisce in campo medico all’infiammazione – acuta o cronica – dell’appendice vermiforme (anche chiamata appendice cecale o solo “appendice”) cioè quella formazione tubulare facente parte dell’intestino crasso (più precisamente il suo segmento prossimale, chiamato “cieco“). Con il termine “colite” (in inglese “colitis”), si intende – parimenti all’appendicite – una infiammazione, ma in questo caso ad essere colpito è il colon, ovvero una parte dell’intestino crasso, a tale proposito leggi anche: 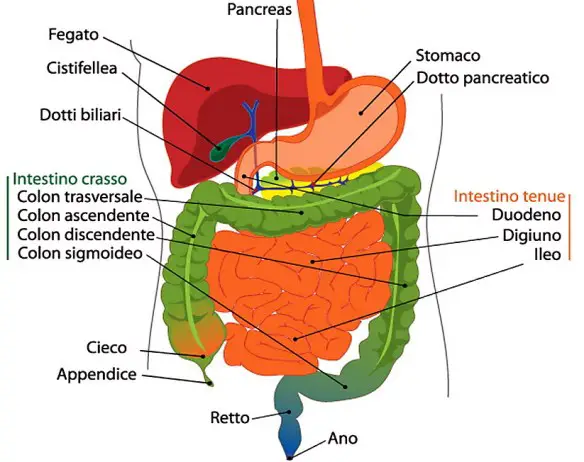 Con il termine “appendicite” (in inglese “appendicitis) ci si riferisce in campo medico all’infiammazione – acuta o cronica – dell’appendice vermiforme (anche chiamata appendice cecale o solo “appendice”, in inglese “appendix“) cioè quella formazione tubulare facente parte dell’intestino crasso (più precisamente il suo segmento prossimale, chiamato “cieco“).
Con il termine “appendicite” (in inglese “appendicitis) ci si riferisce in campo medico all’infiammazione – acuta o cronica – dell’appendice vermiforme (anche chiamata appendice cecale o solo “appendice”, in inglese “appendix“) cioè quella formazione tubulare facente parte dell’intestino crasso (più precisamente il suo segmento prossimale, chiamato “cieco“). In questo precedente articolo:
In questo precedente articolo: 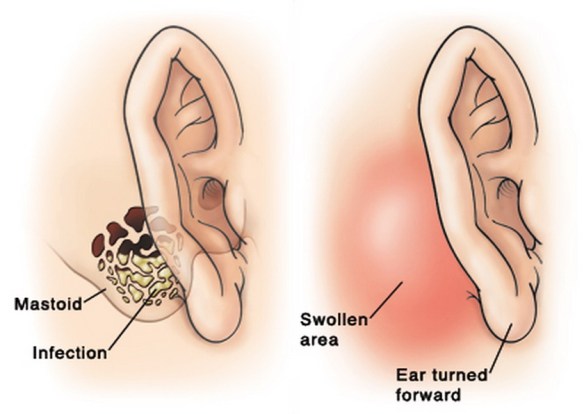 La mastoidite è un’infezione batterica del mastoide, l’osso che si trova dietro il padiglione dell’orecchio costituito da spazi d’aria che aiutano a ventilare l’orecchio medio.
La mastoidite è un’infezione batterica del mastoide, l’osso che si trova dietro il padiglione dell’orecchio costituito da spazi d’aria che aiutano a ventilare l’orecchio medio. L’infiammazione, o flogosi, è un meccanismo di difesa non specifico innato, che costituisce una risposta protettiva, seguente all’azione dannosa di agenti fisici, chimici e biologici, il cui obiettivo finale è l’eliminazione della causa iniziale di danno cellulare o tissutale, nonché l’avvio del processo riparativo. Queste modificazioni si manifestano attraverso cinque sintomi che interessano la zona infiammata: ipertermia, arrossamento, dolore, gonfiore e com
L’infiammazione, o flogosi, è un meccanismo di difesa non specifico innato, che costituisce una risposta protettiva, seguente all’azione dannosa di agenti fisici, chimici e biologici, il cui obiettivo finale è l’eliminazione della causa iniziale di danno cellulare o tissutale, nonché l’avvio del processo riparativo. Queste modificazioni si manifestano attraverso cinque sintomi che interessano la zona infiammata: ipertermia, arrossamento, dolore, gonfiore e com Sia empiema che ascesso sono raccolte di materiale purulento infetto, con polimorfonucleati e cellule in disfacimento, ma mentre nel caso dell’empiema la raccolta si localizza in una cavità preformata dell’organismo (come ad esempio pleura, pericardio e peritoneo), nel caso dell’ascesso il processo infiammatorio produce una neocavità (cioè una cavità di nuova formazione) in cui si raccoglie il materiale purulento (es. ascesso cerebrale, epatico…).
Sia empiema che ascesso sono raccolte di materiale purulento infetto, con polimorfonucleati e cellule in disfacimento, ma mentre nel caso dell’empiema la raccolta si localizza in una cavità preformata dell’organismo (come ad esempio pleura, pericardio e peritoneo), nel caso dell’ascesso il processo infiammatorio produce una neocavità (cioè una cavità di nuova formazione) in cui si raccoglie il materiale purulento (es. ascesso cerebrale, epatico…). Con il termine granuloma si indica generalmente una lesione dovuta ad un’infiammazione cronica, che porta alla formazione di noduli. Bisogna, comunque, specificare che si tratta di formazioni di vario tipo, che rispondono anche a stimoli differenti, in certi casi anche infettivi e neoplastici. La caratteristica principale è costituita da un’intensa proliferazione di cellule. Abbiamo diverse tipologie di granuloma, da quello dentale a quello inguinale, dall’eosinofilo all’anulare, dall’ombelicale al tubercolare. Le cause sono variabili, come anche i sintomi cambiano in base al tipo a cui si far riferimento. Anche le cure differiscono in base al tipo di granuloma.
Con il termine granuloma si indica generalmente una lesione dovuta ad un’infiammazione cronica, che porta alla formazione di noduli. Bisogna, comunque, specificare che si tratta di formazioni di vario tipo, che rispondono anche a stimoli differenti, in certi casi anche infettivi e neoplastici. La caratteristica principale è costituita da un’intensa proliferazione di cellule. Abbiamo diverse tipologie di granuloma, da quello dentale a quello inguinale, dall’eosinofilo all’anulare, dall’ombelicale al tubercolare. Le cause sono variabili, come anche i sintomi cambiano in base al tipo a cui si far riferimento. Anche le cure differiscono in base al tipo di granuloma.