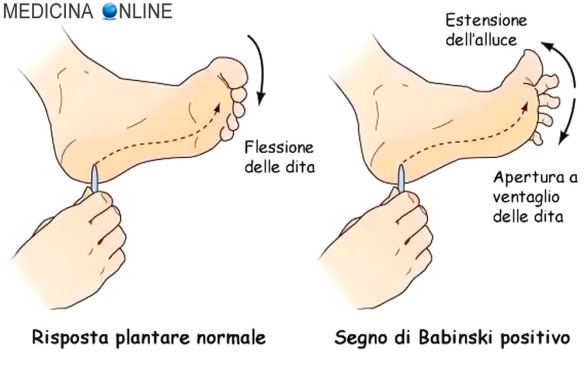
 Con “segno di Babinski” o “riflesso di Babinski” in semeiotica neurologica si intende una risposta anomala al riflesso cutaneo plantare, la quale indica la presenza di una lesione a carico del tratto corticospinale del sistema nervoso (che provvede ai movimenti volontari fini dei muscoli e che, in condizioni fisiologiche, esercita un’inibizione tonica del riflesso). Il riflesso cutaneo plantare si evoca strisciando una punta smussata lungo il margine laterale della pianta del piede, partendo da sopra il tallone, e portandola verso la parte supero-interna fino al primo metatarso. Nell’adulto, in condizioni di normalità, col riflesso plantare si induce la flessione plantare (o estensione dorsale) delle dita del piede, mentre in presenza di lesioni a carico del sistema corticospinale, lo stesso stimolo evoca la flessione dorsale (o estensione plantare) dell’alluce e l’apertura “a ventaglio” delle altre dita (fenomeno di Duprè), determinando quindi l’inversione del riflesso cutaneo plantare, vedi immagine in alto.
Con “segno di Babinski” o “riflesso di Babinski” in semeiotica neurologica si intende una risposta anomala al riflesso cutaneo plantare, la quale indica la presenza di una lesione a carico del tratto corticospinale del sistema nervoso (che provvede ai movimenti volontari fini dei muscoli e che, in condizioni fisiologiche, esercita un’inibizione tonica del riflesso). Il riflesso cutaneo plantare si evoca strisciando una punta smussata lungo il margine laterale della pianta del piede, partendo da sopra il tallone, e portandola verso la parte supero-interna fino al primo metatarso. Nell’adulto, in condizioni di normalità, col riflesso plantare si induce la flessione plantare (o estensione dorsale) delle dita del piede, mentre in presenza di lesioni a carico del sistema corticospinale, lo stesso stimolo evoca la flessione dorsale (o estensione plantare) dell’alluce e l’apertura “a ventaglio” delle altre dita (fenomeno di Duprè), determinando quindi l’inversione del riflesso cutaneo plantare, vedi immagine in alto.
Riflesso di Babinski nei bambini
Il riflesso si verifica in bimbi al di sotto di un anno ed in questo caso NON è indice di patologia. Quando si verifica nei bambini tra 1 e 3 anni il segno positivo non è generalmente indice di patologia, ma potebbero essere necessari ulteriori accertamenti.
Patologie correlate
Il riflesso è bilaterale, quando si verifica sia nel piede destro che nel piede sinistro. Il segno di Babinski bilaterale positivo, al di sopra dei 3 anni di età, può indicare svariate patologie, tra le quali le più frequenti sono:
Paraparesi spastica familiare
Questa patologia può causare positività bilaterale del riflesso di Babinski, associata a iperreflessia e a spasticità progressiva con atassia e debolezza.
Trauma cranico
Si può avere positività unilaterale o bilaterale del riflesso di Babinski, come esito della lesione corticospinale primaria o secondaria all’aumento della pressione intracranica. Iperreflessia e spasticità si verificano frequentemente con la positività del riflesso di Babinski. Il paziente può anche lamentare debolezza e incoordinazione. Altri segni e sintomi variano con il tipo di trauma cranico e includono cefalea, vomito, mutamenti di comportamento, alterazioni dei parametri vitali, riduzione del livello di coscienza con anomala dimensione pupillare e risposta alla luce.
Meningite
In quest’infezione, la positività bilaterale del riflesso di Babinski segue in genere febbre, brividi e malessere ed è associata a nausea e vomito. Quando la meningite progredisce, si manifestano anche riduzione del livello di coscienza, rigidità nucale, positività dei segni di Brudzinski e di Kernig, iperreflessia, spasticità e opistotono. Segni e sintomi associati includono irritabilità, fotofobia, diplopia, delirio e stupor che può progredire fino al coma.
Sclerosi laterale amiotrofica (SLA)
In questa patologia progressiva del motoneurone, si può riportare positività bilaterale del riflesso di Babinski con RTP iperattivi e spasticità. Solitamente la SLA si manifesta con fascicolazioni, associate ad atrofia e debolezza muscolare. La mancanza di coordinazione rende le attività della vita quotidiana difficili per il paziente. Segni e sintomi associati comprendono alterazioni del linguaggio, difficoltà di masticazione, deglutizione e respirazione, pollachiuria e minzione imperiosa, nonché, a volte, soffocamento ed eccessiva scialorrea. Anche se lo stato mentale rimane intatto, la prognosi sfavorevole del paziente può portare a periodi di depressione. La paralisi bulbare progressiva interessa il tronco encefalico e può causare episodi di pianto o di riso inappropriato. Per approfondire leggi: Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
Anemia perniciosa
La positività bilaterale del riflesso di Babinski si manifesta tardivamente in questa patologia, quando il deficit di vitamina Bpinteressa il sistema nervoso centrale. L’anemia può essere successiva al danno neurologico ed essa causa alla fine effetti gastrointestinali neurologici e cardiovascolari diffusi. Segni e sintomi gastrointestinali caratteristici includono nausea, vomito, anoressia, calo ponderale, flatulenza, diarrea e stipsi. L’emorragia gengivale e la lingua ulcerata e infiammata, possono rendere dolorosa l’assunzione di cibo, aggravando l’anoressia. Anche le labbra, le gengive e la lingua, appaiono notevolmente pallide. L’ittero può causare un colorito giallo più o meno intenso della cute. Segni e sintomi neurologici caratteristici includono neurite, debolezza, parestesia periferica, disturbi della propriocezione, incoordinazione, atassia, positività del segno di Romberg, senso di leggerezza, incontinenza fecale e vescicale e alterazione di vista (diplopia, annebbiamento della vista), gusto e udito (tinnito). Questa patologia può anche causare irritabilità, scarsa memoria, cefalea, depressione, impotenza e demenza. Segni cardiovascolari caratteristici comprendono palpitazioni, aumento della pressione differenziale, dispnea, ortopnea e tachicardia.
Atassia di Friedreich
Questa patologia familiare può causare positività bilaterale del riflesso di Babinski. Segni associati sono archi plantari ampi, iporeflessia, ipotonia, atassia, tremori al capo, debolezza e parestesia.
Leggi anche:
- Riflesso di Babinski positivo: sintomi, diagnosi, come evocarlo
- Segno di Babinski positivo nel neonato e nel bambino: che significa?
- Segno di Babinski positivo: quali patologie può indicare?
- Segno di Babinski nella sclerosi multipla e nella SLA
- Segno di Babinski ed alluce muto: cosa significa?
- Segno di Hoffman positivo in SLA e sclerosi multipla
Sclerosi multipla (SM)
Nella maggior parte dei pazienti affetti da questa malattia demielinizzante, la positività del riflesso di Babinski si manifesta alla fine bilateralmente. Questa è di solito successiva a segni e sintomi di SM, quali parestesie, nistagmo e offuscamento della vista o vista doppia. Segni e sintomi associati comprendono parola scandita (parole tagliate con pause tra le sillabe), disfagia, tremore, debolezza, incoordinazione, spasticità, atassia della marcia, convulsioni, paraparesi o paraplegia, incontinenza vescicale e, talvolta, perdita della sensibilità dolorifica, termica e propriocettiva. Anche la labilità emotiva è frequente. Per approfondire leggi: Sclerosi multipla: cause, sintomi, diagnosi e prognosi
Rabbia
La positività bilaterale del riflesso di Babinski, probabilmente provocata soltanto da stimoli non specifici, compare nella fase di eccitazione della rabbia. Questa fase si verifica da 2 a 10 giorni dopo l’insorgenza dei sintomi prodromici, quali febbre, malessere irritabilità (che si verifica 30-40 giorni dopo il morso di un animale infetto). La rabbia è caratterizzata da una marcata agitazione e da spasmi muscolari faringei estremamente dolorosi. La difficoltà nella deglutizione causa eccessiva scialorrea e idrofobia, in circa il 50% dei pazienti affetti. Possono anche comparire convulsioni e iperreflessia.
Lesione del midollo spinale
Nella lesione acuta, lo shock spinale blocca temporaneamente tutti i riflessi. Alla fine dello shock, compare la positività del riflesso di Babinski, che è unilaterale, se la lesione colpisce solo un lato del midollo spinale (Sindrome di Brown-Séquard) e bilaterale se il danno colpisce i due lati. Piuttosto che segnalare il ritorno delle funzioni neurologiche, la comparsa di questo riflesso conferma la lesione corticospinale. È associato a iperreflessia, spasticità e perdita variabile o totale della sensibilità tattile e dolorifica, della propriocezione e del la funzione motoria. Nelle lesioni midollari cervicali più basse, si può verificare la sindrome di Hor-ner, caratterizzata da ptosi unilaterale, miosi pupillare e anidrosi facciale.
Tumori del midollo spinale
In questa patologia, la positività bilaterale del riflesso di Babinski si verifica insieme alla perdita della sensazione dolorifica e termica della propriocezione e della funzione motoria. Sono inoltre presenti spasticità, iperreflessia, assenza di riflessi addominali e incontinenza. Può essere presente dolore diffuso al livello del tumore.
Leggi anche:
- Atrofia muscolare spinale: sintomi, trasmissione, tipi e cure
- Sistema nervoso simpatico: funzioni
- Sistema nervoso parasimpatico: funzioni
- Differenze tra sclerosi laterale amiotrofica e sclerosi multipla
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Differenze tra atrofia muscolare progressiva e sclerosi laterale amiotrofica
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Differenza tra ictus ischemico ed emorragico
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Cosa sente chi è in coma?
- Ragazza muore a 24 anni per un aneurisma cerebrale durante un orgasmo da masturbazione
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Tipi e grandezza degli aneurismi cerebrali
- Cosa si prova e cosa succede quando si rompe un aneurisma cerebrale?
- Emicrania con aura: cause, sintomi, diagnosi e trattamenti
- Emicrania senza aura: cause, sintomi, diagnosi e trattamenti
- Cefalea coitale ed orgasmica: il mal di testa durante il sesso e l’orgasmo
- Diagnostica per immagini nell’aneurisma cerebrale
- Differenza tra emicrania e cefalea
- Differenza tra morte clinica, biologica, legale, apparente, improvvisa ed istantanea
- Differenza tra morte cerebrale, stato vegetativo e coma
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Com’è fatto il cuore, a che serve e come funziona?
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Cervelletto: le lesioni cerebellari più comuni
- Cosa si prova morendo: il racconto di una infermiera
- Stenosi carotidea, placche, ictus cerebrale ed attacco ischemico transitorio (TIA)
- Giugulare interna ed esterna: dove si trova ed a che serve
- Differenze tra carotide e giugulare
- Carotide comune, interna, esterna: dove si trova ed a che serve
- A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
- Perché l’ostruzione della carotide è così pericolosa?
- Qual è la differenza tra arteria e vena?
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- A cosa serve il midollo osseo?
- Differenza tra midollo osseo e cellule staminali
- Differenza tra midollo spinale e allungato
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Come si muove il sangue all’interno del cuore?
- Poligono di Willis: anatomia e varianti anatomiche
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

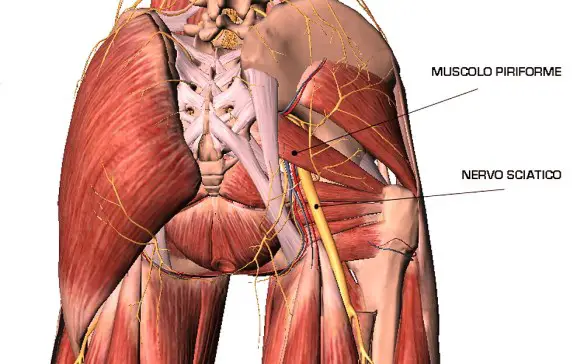 Il nervo sciatico (o ischiatico, in inglese “sciatic nerve“) è un nervo misto che origina dal plesso sacrale. Appartenente alla categoria dei nervi misti, è una derivazione degli ultimi due nervi spinali lombari (L4 ed L5) e dei primi tre nervi spinali sacrali (S1, S2 e S3). Queste strutture nervose si uniscono, a formare il nervo sciatico, circa a livello del muscolo piriforme del gluteo. È il nervo più voluminoso del plesso ed è considerato il suo ramo terminale, nonché è il più lungo di tutti i nervi umani. È formato da due contingenti di fibre che decorrono separate all’interno di esso e alla fine si dividono nei due rami terminali.
Il nervo sciatico (o ischiatico, in inglese “sciatic nerve“) è un nervo misto che origina dal plesso sacrale. Appartenente alla categoria dei nervi misti, è una derivazione degli ultimi due nervi spinali lombari (L4 ed L5) e dei primi tre nervi spinali sacrali (S1, S2 e S3). Queste strutture nervose si uniscono, a formare il nervo sciatico, circa a livello del muscolo piriforme del gluteo. È il nervo più voluminoso del plesso ed è considerato il suo ramo terminale, nonché è il più lungo di tutti i nervi umani. È formato da due contingenti di fibre che decorrono separate all’interno di esso e alla fine si dividono nei due rami terminali. Il sistema immunitario è un insieme di processi notevolmente efficace che incorpora specificità, inducibilità e adattamento. Tuttavia possono verificarsi dei malfunzionamenti ed essi si possono dividere in tre grandi categorie: immunodeficienze, malattie autoimmuni e ipersensibilità.
Il sistema immunitario è un insieme di processi notevolmente efficace che incorpora specificità, inducibilità e adattamento. Tuttavia possono verificarsi dei malfunzionamenti ed essi si possono dividere in tre grandi categorie: immunodeficienze, malattie autoimmuni e ipersensibilità. L’irritazione della pelle può essere causata sia da fattori patologici che non patologici. Alcuni di questi determinano un’irritazione sistemica dell’epidermide, coinvolgono cioè tutta la pelle, mentre altre provocano un’irritazione localizzata in una ben determinata parte del corpo.
L’irritazione della pelle può essere causata sia da fattori patologici che non patologici. Alcuni di questi determinano un’irritazione sistemica dell’epidermide, coinvolgono cioè tutta la pelle, mentre altre provocano un’irritazione localizzata in una ben determinata parte del corpo. L’anguria contrasta alcune patologie ed inestetismi:
L’anguria contrasta alcune patologie ed inestetismi: Il palato è la parete superiore della cavità orale. È costituito nei 2/3 anteriori dal palato duro e nel terzo posteriore dal palato molle. Queste due porzioni normalmente sono scarsamente distinguibili alla vista, anche se il palato molle è più vascolarizzato e quindi può apparire di colore rosso più intenso, sono invece ben distinguibili al tatto.
Il palato è la parete superiore della cavità orale. È costituito nei 2/3 anteriori dal palato duro e nel terzo posteriore dal palato molle. Queste due porzioni normalmente sono scarsamente distinguibili alla vista, anche se il palato molle è più vascolarizzato e quindi può apparire di colore rosso più intenso, sono invece ben distinguibili al tatto.
 I reni possono essere interessati da vari processo morbosi, di interesse sia nefrologico che urologico. Questa distinzione è fondamentale perché in questo modo si distinguono due specialità: il nefrologo e l’urologo. Entrambi sono medici, ma l’urologo è specializzato in urologia mentre il nefrologo può essere specializzato in urologia ma non è raro trovare specialisti in medicina interna o geriatria che si occupano di nefrologia, generalmente grazie a corsi di ultra-specializzazione o master appositi.
I reni possono essere interessati da vari processo morbosi, di interesse sia nefrologico che urologico. Questa distinzione è fondamentale perché in questo modo si distinguono due specialità: il nefrologo e l’urologo. Entrambi sono medici, ma l’urologo è specializzato in urologia mentre il nefrologo può essere specializzato in urologia ma non è raro trovare specialisti in medicina interna o geriatria che si occupano di nefrologia, generalmente grazie a corsi di ultra-specializzazione o master appositi.