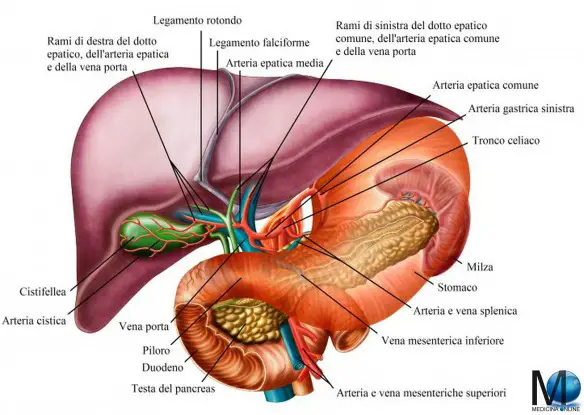
 Il termine “ulcera peptica” indica una erosione più o meno estesa/profonda della parete interna (mucosa) dello stomaco o del duodeno ed in base al sito di comparsa, può essere di due tipi:
Il termine “ulcera peptica” indica una erosione più o meno estesa/profonda della parete interna (mucosa) dello stomaco o del duodeno ed in base al sito di comparsa, può essere di due tipi:
- se l’ulcera peptica è localizzata nel duodeno, prende il nome di ulcera duodenale la quale è molto più frequente e compare in età più giovane rispetto all’ulcera gastrica;
- se l’ulcera peptica è localizzata nello stomaco, prende il nome di ulcera gastrica o ulcera allo stomaco che è meno frequente e compare in età più avanzata rispetto all’ulcera peptica. Di solito l’ulcera gastrica si associa a un quadro di gastrite cronica atrofica.
Esiste anche l’ulcera esofagea, che colpisce l’esofago (più frequentemente la parte inferiore dell’esofago). Spesso è associata al reflusso gastroesofageo cronico.
Se fino a qualche decennio fa si pensava che le cause di ulcera peptica fossero stress, cibi troppo speziati o uno stile di vita errato, adesso si è concordi nel considerare le infezioni batteriche da Helicobacter Pylori o l’impiego continuativo di determinati tipi di farmaci come le cause più frequenti dell’ulcera peptica. In base alla zona in cui si manifesta, l’ulcera peptica può essere denominata in maniera differente: si tratta di ulcera gastrica quando va a colpire lo stomaco; l’ulcera duodenale è quella che va a colpire la parte superiore dell’intestino tenue; infine, l’ulcera esofagea, che va a colpire la porzione inferiore dell’esofago. In numerose occasioni, quest’ultima condizione è correlato con il reflusso gastroesofageo cronico. L’ulcera peptica, però, non va mai confusa con la gastrite, che invece è un’infiammazione che va a colpire le pareti dello stomaco, ma che con il passare del tempo è in grado di provocare un’ulcerazione.
Quali sono le possibili cause dell’ulcera peptica
Come già prima accennato, diversi anni fa si pensava che l’ulcera peptica fosse causata da stress e da cibi troppo speziati. Al giorno d’oggi, invece, la medicina ha scoperto che il vero motivo che porta all’insorgenza di tale patologia è l’Helicobacter Pylori, ovvero un batterio flagellato. Questo microrganismo ha la particolarità di svilupparsi e riprodursi nella mucosa che funge da copertura e protezione dei vari tessuti che formano le pareti dello stomaco, nonché dell’intestino tenue. Normalmente questo batterio non causa alcun tipo di malattia, ma in certe occasioni, come le carenze immunitarie, può danneggiare la mucosa e causare uno stato di infiammazione delle pareti del duodeno o dello stomaco. Tra le altre possibili cause troviamo anche una rara condizione chiamata sindrome di Zollinger-Ellison. Altra causa frequente è l’impiego frequente e costante di farmaci analgesici, come ad esempio i farmaci antinfiammatori non steroidei (FANS) che possono provocare un’irritazione, così come uno stato di infiammazione della mucosa all’interno dello stomaco e dell’intestino tenue. Si tratta di farmaci come l’aspirina, l’ibuprofene, il naprossene e il ketoprofene. Per tale ragione, si suggerisce sempre di assumerli con moderazione e nel corso del pasto, in maniera tale da ridurre il rischio di ulcera. Tra le altre cause troviamo indubbiamente il fumo, visto che la nicotina che si trova nel tabacco può comportare un aumento del volume e della quantità di acidi gastrici. Anche un consumo eccessivo di bevande alcoliche può portare all’ulcera peptica, così come lo stress, anche se non direttamente. Infatti, lo stress può favorire un peggioramento dei vari sintomi connessi a tale patologia e, tra l’altro, anche rendere decisamente più lenta la guarigione.
Antinfiammatori
Per capire come i gli antinfiammatori (FANS) siano in grado di causare la formazione di un’ulcera nello stomaco è importante capire il loro meccanismo; si tratta di molecole usate per ridurre e trattare dolore, febbre e l’infiammazione. Nell’organismo umano i meccanismi biochimici alla base di questi sintomi passano attraverso due specifici enzimi che sono l’obiettivo di questi farmaci: bloccando o riducendo l’attività enzimatica si riducono i sintomi. Il problema nasce dal fatto che gli stessi enzimi sono coinvolti anche nella produzione di una sostanza che protegge le pareti dello stomaco dagli acidi gastrici e l’assunzione di antinfiammatori ne riduce fortemente la quantità prodotta, aumentando quindi la probabilità di sviluppo di ulcera peptica. In aggiunta, molti antinfiammatori sono di per sé acidi, l’assunzione per bocca è quindi responsabile anche di un’azione gastrolesiva diretta. Sono soggetti a questo rischio persone di tutte le età che si trovano a dover assumere FANS per lunghi periodi (settimane), ma in generale le sono a maggior rischio pazienti:
- con 70 anni o più,
- donne,
- che assumono due antinfiammatori contemporaneamente,
- che assumono FANS per lungo tempo senza pause,
- con precedenti di ulcera,
- in terapia con cortisone o farmaci per l’osteoporosi,
- che fumano e/o consumano alcolici.
Helicobacter pylori
L’H. pylori è un batterio a forma di spirale in grado di causare la comparsa di ulcera peptica danneggiando il rivestimento mucoso che protegge la mucosa dello stomaco e del duodeno dall’azione degli acidi gastrici. Si tratta di un’infezione molto diffusa, che si stima colpisca circa un terzo della popolazione; nella maggior parte dei casi tuttavia l’infezione rimane asintomatica (senza sintomi né complicazioni) per anni o per sempre. Raramente i bambini infetti manifestano ulcera, mentre è più comune la comparsa negli adulti.
Leggi anche:
Sindrome di Zollinger-Ellison
La sindrome di Zollinger-Ellison è una rara condizione che si verifica quando uno o più tumori si formano nel pancreas e nel duodeno e rilascian grandi quantità di gastrina, un ormone che stimola la produzione gastrica di acidi; questa eccessiva presenza di acidi gastrici alla lunga diventa causa di ulcere peptiche e intestinali. La sindrome colpisce circa un soggetto ogni milione di persone, tendenzialmente tra i 30 e i 50 anni.
Quali sono i principali sintomi dell’ulcera peptica
Il sintomo che compare più di frequente e con la maggiore facilità è sicuramente il bruciore di stomaco. Infatti, il dolore che viene causato dall’ulcera può peggiorare rapidamente quando gli acidi gastrici urtano sempre più spesso contro la zona che ha subito l’ulcera. Si tratta di un dolore che, nella maggior parte dei casi, il paziente può sentire in una parte del corpo compresa tra l’ombelico e lo sterno, mentre la sua durata può variare (si va da pochi minuti fino a qualche ora). Inoltre, tale dolore diventa più intenso a stomaco vuoto, così come insorge spesso nel bel mezzo della notte. Si può rendere un po’ più sopportabile tale dolore consumando dei cibi che possano quantomeno contrastare l’acidità di stomaco o dei farmaci adatti.
Il fastidio tipicamente:
- aumenta a stomaco vuoto (tra un pasto e l’altro e/o di notte),
- diminuisce o passa a stomaco pieno (dopo un pasto),
- diminuisce o passa a seguito di assunzione di antiacidi,
- ha durata variabile da alcuni minuti a diverse ore,
- può andare e venire anche per diversi mesi.
Tra i sintomi meno comuni ricordiamo:
- gonfiore,
- eruttazione,
- nausea e vomito,
- riduzione di appetito e diminuzione di peso
Senza un adeguato trattamento l’ulcera peptica può peggiorare, è quindi indispensabile non trascurare alcun sintomo dubbio, prima che compaiano eventualmente:
- vomito con tracce di sangue, di colore rosso o nerastro;
- tracce di sangue di colore scuro nelle feci, oppure feci nere o catramose.
L’ulcera peptica può durare anche solo per pochi giorni, così come può affliggere il paziente per diverse settimane. Nei casi più gravi, tale disturbo può dar luogo anche ad altri sintomi, come ad esempio sensazione di nausea, vomito con sangue, modifica dell’appetito, presenza di sangue più scuro nelle feci, feci di colore nero, perdita di peso senza apparenti motivazioni.
Quali sono le principali complicazioni
Nel caso in cui non venga curata a dovere, l’ulcera peptica potrebbe anche svilupparsi in un’emorragia interna, un’infezione piuttosto che in cicatrici. L’emorragia può insorgere dopo una progressiva, ma lenta perdita di sangue che è in grado di causare l’anemia. L’infezione, invece, può insorgere nel momento in cui l’ulcera peptica va a bucare le pareti che costituiscono lo stomaco oppure quelle dell’intestino tenue, provocando un serio pericolo di infezione della cavità dell’addome. Questo tipo di ulcere, inoltre, sono in grado anche di diventare del vero e proprio tessuto cicatrizzato che va a bloccare il normale percorso dei cibi all’interno del canale digerente. Le cicatrici, quindi, tolgono al paziente l’appetito anche dopo pochissimi bocconi e causano spesso vomito, così come una notevole perdita di peso.
Quando chiamare il medico
L’ulcera non è un disturbo che sia possibile gestire con rimedi da automedicazione ed è quindi necessario rivolgersi al medico in caso di dubbi sulla sua presenza. Contattare urgentemente il medico o il Pronto Soccorso nel caso in cui comparissero:
- vomito con sangue,
- feci scure e catramose (potrebbe essere sangue),
- forte dolore allo stomaco che peggiora continuamente,
- stanchezza inspiegabile,
- difficoltà di respirazione,
- dolore acuto e improvviso allo stomaco che non accenna a migliorare.
Pericoli
Le complicazioni gravi sono relativamente rare, ma potenzialmente molto gravi se il disturbo viene trascurato.
- Emorragia interna. L’emorragia può verificarsi come lenta perdita di sangue che provoca l’anemia (e sintomi correlati, come stanchezza, palpitazioni, affanno), oppure come intensa perdita di sangue per cui può rivelarsi necessario il ricovero in ospedale o una trasfusione. È la complicazione più comune.
- Perforazione. Si tratta di un’evenienza fortunatamente rara, che tuttavia può causare peritonite e sepsi a causa del contenuto dello stomaco che viene riversato all’interno dell’addome.
- Cicatrici. Le ulcere peptiche possono anche trasformarsi in tessuto cicatrizzato in grado di ostruire il passaggio degli alimenti nel canale digerente: le cicatrici vi faranno sentire sazi anche dopo aver mangiato pochi bocconi e provocheranno il vomito e la perdita di peso. I sintomi possono essere ripetuti episodi di vomito, un persistente senso di pienezza, perdita di peso inspiegabile. Viene diagnosticata attraverso la gastroscopia.
Leggi anche:
Diagnosi
Per scoprire se i sintomi del paziente sono causati da un’ulcera il primo passo è sempre la visita medica, che permette di ricostruire un’accurata anamnesi (sintomi, fattori di rischi, storia clinica, …) ed evidenziare eventuali segni caratteristici (gonfiore, suoni all’auscultazione, dolore e/o tensione alla pressione).
- Esame del sangue. Mira a scoprire la presenza degli anticorpi dell’Helicobacter pylori. Uno svantaggio di questo esame è che non consente la distinzione tra l’esposizione al batterio avvenuta in passato e un’infezione in corso.
- Test del respiro. In quest’esame viene usato un isotopo radioattivo del carbonio per evidenziare la presenza dell’Helicobacter pylori nello stomaco. Prima dell’esame è necessario bere una soluzione trasparente e insapore che contiene una sostanza radioattiva che verrà metabolizzata dal batterio. Dopo meno di un’ora il paziente viene invitato a soffiare in uno uno speciale contenitore che poi verrà sigillato. Se è in corso un’infezione il campione di aria respirata conterrà l’isotopo radioattivo del carbonio sotto forma di anidride carbonica. Il test del respiro presenta il grande vantaggio di permettere in tempo reale di rilevare la presenza dell’infezione, distinguendo quindi tra infezione in corso e passata. L’isotopo NON è pericoloso.
- Esame delle feci. Questo esame evidenzia la presenza del batterio in un campione di feci. È utile sia per diagnosticare l’infezione da H. pylori, sia per controllare l’efficacia della terapia.
- Radiografia del tratto gastrointestinale superiore. Questo esame visualizza l’esofago, lo stomaco e il duodeno. Durante la radiografia verrà somministrato un liquido bianco dal sapore metallico (contenente bario), che rivestirà le mucose interne dell’apparato digerente, rendendo visibile un’eventuale ulcera. Le radiografie del tratto gastrointestinale superiore sono in grado di scoprire solo alcune ulcere.
- Gastroscopia. Questo esame può seguire la radiografia del tratto gastrointestinale superiore, se questa evidenzia che probabilmente è presente un’ulcera. In alternativa il medico può decidere di eseguire per prima l’endoscopia. Si tratta di un esame abbastanza delicato, in cui viene inserito nella gola un tubicino lungo e sottile con una videocamera fissata a un’estremità: il tubicino, poi, viene fatto scendere nell’esofago, nello stomaco e infine nel duodeno. Con questo strumento, il medico è in grado di vedere dall’interno la parte superiore del vostro apparato digerente e di identificare un’eventuale ulcera. Vi dovrete sottoporre a quest’esame se presentate sintomi come difficoltà nella deglutizione, perdita di peso, vomito (soprattutto se vomitate materiale rossastro o nerastro, che assomiglia ai fondi di caffè), feci di colore nerastro o anemia.
- Biopsia. Se il medico diagnostica un’ulcera, può rimuovere piccoli campioni di tessuto (biopsia) durante la gastroscopia: i campioni, in seguito, vengono esaminati al microscopio per escludere che si tratti di un tumore. La biopsia è anche in grado di identificare la presenza di Helicobacter pylori all’interno della mucosa gastrica. A seconda della posizione dell’ulcera, il medico può consigliare di ripetere l’endoscopia dopo due o tre mesi per confermare che l’ulcera stia effettivamente guarendo.
- La tomografia computerizzata utilizza una combinazione di raggi X e tecnologie digitali per creare immagini dell’interno dell’organismo, talvolta previa somministrazione di un liquido di contrasto che consente di aumentare il dettaglio della scansione. Non è necessaria alcuna anestesia e l’esame consente la diagnosi di ulcera peptica sia a livello di stomaco che di intestino.
Leggi anche:
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Colangiopancreatografia retrograda (ERCP): cos’è, preparazione, è dolorosa o pericolosa?
- Legatura/sclerosi delle varici esofagee: perché si esegue, quali sono i rischi?
- Cirrosi epatica e fegato: sintomi, dieta, diagnosi, terapia e prevenzione
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- Epatiti croniche: cosa sono, sintomi, diagnosi e cura
- Polipi intestinali e polipectomia: come si esegue, biopsia e pericoli
- Differenza tra polipi e diverticoli: sintomi comuni e diversi
- Differenza tra diverticolite e diverticolosi
- Diverticolite e diverticolosi: sintomi, diagnosi e trattamento
- Sangue occulto nelle feci: come interpretare il risultato dell’esame
- Sangue occulto nelle feci: da cosa dipende e come si cura
- Vomitare sangue ed ematemesi: cos’è, cosa fare, cause e terapie
- Da cosa viene causata l’ulcera allo stomaco?
- Acido cloridrico e succo gastrico dello stomaco: di cosa è fatto ed a che serve
- Meccanismi e controllo della secrezione acida dello stomaco
- Dispepsia: com’è, sintomi, come si fa la diagnosi e terapia
- Gastrite cronica, quando il bruciore di stomaco non dà tregua
- Incontinenza fecale primitiva e secondaria: cos’è e come si cura
- Infezione da Helicobacter Pylori: cosa causa, come si riconosce e cura
- Le 5 cose da fare a stomaco vuoto, secondo la scienza
- Stomaco: come fa a digerire il cibo che mangi ed a dirti che sei “pieno”
- Come vincere l’ansia per evitare di mangiare fuori pasto
- Eliminare la tensione nervosa allo stomaco con i rimedi naturali
Cura e terapia
Il trattamento dell’ulcera peptica è strettamente legato alla causa della sua formazione e in alcuni casi le opzioni terapeutiche sono numerose; vediamo le principali.
Ulcera da antinfiammatori
Nel caso in cui siano i farmaci antinfiammatori ad aver provocato la comparsa di ulcera in genere si procede:
- riducendo, modificando o sospendendo la cura antinfiammatoria,
- prescrivendo farmaci in grado di ridurre l’acidità gastrica e/o aumentare la protezione delle pareti dello stomaco.
Inibitori della pompa protonica
I farmaci di elezione in caso di problemi di stomaco sono i cosiddetti PPI, inibitori di pompa protonica. Il modo migliore per ridurre l’acidità di stomaco è quello di spegnere le “pompe” che si trovano all’interno delle cellule che secernono gli acidi. Gli inibitori della pompa protonica riducono l’acidità bloccando l’azione di queste minuscole pompe. Tra i farmaci di questa categoria, disponibili in farmacia con o senza ricetta, ricordiamo: l’omeprazolo (Mepral®, Omeprazen®), il lansoprazolo (Lansox®, Limpidex®), il rabeprazolo (Pariet®), l’esomeprazolo (Nexium®) e il pantoprazolo (Peptazol®). I medici spesso prescrivono questi farmaci per accelerare il processo di guarigione dell’ulcera peptica. Si ritiene che gli inibitori della pompa protonica inibiscano anche la proliferazione dell’H. pylori, tuttavia l’uso protratto di questi farmaci, soprattutto ad alti dosaggi, può aumentare il rischio di fratture del femore e altri disturbi a causa di un ridotto assorbimento di calcio, ferro, magnesio e altre sostanze.
Anti H-2
I farmaci antistaminici anti-H2 erano la migliore scelta terapeutica prima della scoperta degli inibitori di pompa, ma ancora oggi rappresentano un’interessante opzione terapeutica alla luce dei possibili effetti collaterali dei PPI. Questi farmaci impediscono all’istamina di raggiungere i recettori preposti e aumentare così la produzione di succhi gastrici; diminuiscono quindi la quantità di acido cloridrico presente nell’apparato digerente, alleviando così il dolore provocato dall’ulcera e accelerandone il processo di guarigione. Gli antiulcera sono disponibili in farmacia, con o senza ricetta medica a seconda del dosaggio; tra di essi ricordiamo: la ranitidina (Zantac®, Ranidil®), la famotidina (Gastridin®) e la cimetidina (Tagamet®).
Agenti citoprotettivi
In alcuni casi si ricorre a farmaci in grado di proteggere le mucose interne dello stomaco e dell’intestino tenue. Tra di essi ricordiamo il sucralfato (Sucralfin®) e il misoprostol (Cytotec®), entrambi disponibili in farmacia con obbligo di ricetta; possono essere associati alle molecole viste in precedenza.
Ulcera da Helicobacter
Per quanto riguarda le ulcere provocate dal batterio Helicobacter Pylori si ricorre a un approccio combinato:
- uccidere il batterio attraverso la somministrazione di antibiotici,
- diminuire il livello di acidi nell’apparato digerente per alleviare il dolore e facilitare la guarigione.
Per realizzare questi due obiettivi è necessario usare almeno due (a volte tre o quattro) dei farmaci seguenti:
- Antibiotici. Per aggirare il problema della resistenza batterica è necessario somministrare una combinazione di antibiotici per debellare l’H. pylori, perché un antibiotico solo non è sempre sufficiente per eliminare il microrganismo. Affinché la terapia sia efficace è necessario seguire attentamente le istruzioni del medico. Tra gli antibiotici usati per eliminare il batterio ricordiamo: l’amoxicillina (Zimox®), la claritromicina (Klacid®, Macladin®, Veclam®) e il metronidazolo (Flagyl®). A seconda dell’approccio scelto può cambiare leggermente la durata della terapia, da 7 a 14 giorni.
- Antiacidi. Viene in genere associata alla terapia antibiotica una protezione dello stomaco, tipicamente un inibitore di pompa (vedere paragrafo precedente), per creare un ambiente non favorevole alla proliferazione del batterio, ridurre i sintomi da subito e favorire la cicatrizzazione dell’ulcera.
Ulcere che non guariscono e recidive
Le ulcere peptiche che non guariscono dopo la terapia sono dette ulcere refrattarie. Un’ulcera può non guarire o recidivare (cioè guarire e poi comparire nuovamente) per diversi motivi, tra cui ricordiamo:
- assunzione dei farmaci senza rispettare le indicazioni del medico,
- presenza di un ceppo di Helicobacter pylori resistente agli antibiotici,
- utilizzo di farmaci antinfiammatori,
- stile di vita (fumo, alcolici, alimentazione, …).
In casi più rari, le ulcere refrattarie possono essere provocate da una sovrapproduzione di acidi gastrici, come avviene nelle persone affette dalla sindrome di Zollinger-Ellison. La terapia per l’ulcera refrattaria di solito consiste nell’eliminazione dei fattori che possono interferire con la guarigione e nell’assunzione di farmaci antiulcera a dosaggi maggiori. In alcuni casi, possono essere aggiunti altri farmaci. L’intervento chirurgico è necessario solo se l’ulcera non risponde a una terapia farmacologica aggressiva.
Stile di vita e rimedi fai da te
Prima della comprensione delle reali cause di ulcera peptica si riteneva che una dieta scrupolosa fosse un passo indispensabile alla guarigione, così come la riduzione dello stress; negli ultimi anni tuttavia questi aspetti sono stati rivalutati e, benché ancora importanti, non sembrano essere determinanti nel processo di guarigione. In passato si usava il latte per il trattamento dell’ulcera ma, dopo un iniziale sollievo dai sintomi (il latte è basico e tampona quindi l’acidità gastrica), questi vanno a peggiorare a causa del contenuto in grassi della bevanda. È comunque consigliabile:
- evitare stress eccessivi,
- evitare alimenti acidi o speziati che possono essere causa di peggioramento dei sintomi,
- non fumare (il fumo interferisce con l’azione della mucosa protettiva dello stomaco e aumenta l’acidità di stomaco),
- limitare l’uso di alcool, o evitarlo completamente. L’alcool, se assunto in quantità eccessive, è in grado di irritare e corrodere la mucosa gastrica, provocando infiammazione e sanguinamento,
- evitare gli antinfiammatori non steroidei, valutando con il medico alternative adeguate.
Leggi anche:
- Apparato digerente: cos’è, com’è fatto, a che serve e come funziona?
- Stomaco: anatomia e funzioni in sintesi
- Acidità di stomaco in gravidanza: farmaci, cibi e rimedi naturali
- Reflusso gastroesofageo: sintomi, diagnosi e cura
- Reflusso gastroesofageo: terapia farmacologica e chirurgica
- La dieta per prevenire l’ernia iatale ed evitare il reflusso gastroesofageo
- Cosa succede al tuo corpo quando smetti di mangiare pasta e pane
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Dieta e reflusso gastroesofageo
- Acidità di stomaco e bruciore: tutti i farmaci antiacidi
- Bruciore di stomaco: cosa mangiare, come dormire e rimedi naturali
- Quanto peso perdiamo ogni volta che andiamo in bagno?
- Ritirato in tutta Italia il famoso farmaco anti reflusso: ecco i lotti interessati
- Ma perché non riesco a dimagrire? I nove errori tipici di chi è a dieta
- Dimagrire riducendo le dimensioni dello stomaco senza chirurgia e bendaggio gastrico
- Zucchero: il killer del terzo millennio. Ecco i cibi insospettabili dove si nasconde
- Glucomannano per dimagrire: nel tuo stomaco aumenta di 100 volte il proprio volume, ti sazia e ti impedisce di mangiare troppo
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Esofago: anatomia e funzioni in sintesi
- Esofago e trachea: zona, anatomia, rapporti e differenze
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Esofago di Barrett: sintomi iniziali, diagnosi, terapia, dieta e chirurgia
- Perché viene la diarrea in gravidanza? Fa male al bambino? Cure e rimedi
- Differenza tra metaplasia, displasia e neoplasia con esempi
- Differenza tra disfagia ed odinofagia: cause comuni e diverse
- Differenza tra disfagia orofaringea ed esofagea: sintomi comuni e diversi
- Differenza tra disfagia di tipo ostruttivo e di tipo motorio
- Differenza tra disfagia ostruttiva ed occlusione intestinale
- Differenze tra ileo meccanico ed ileo paralitico
- Differenza tra disfagia ai liquidi e ai solidi
- Cistifellea: cos’è, a cosa serve e dove si trova
- Bile: dove si trova, a che serve e da cosa è composta?
- Dotto epatico comune, cistico e coledoco: anatomia del sistema biliare
- Duodeno: anatomia e funzioni in sintesi
- Pancreas: anatomia e funzioni in sintesi
- Differenza tra intestino tenue e crasso
- Differenza tra laringe, faringe e trachea
- Trachea: anatomia e funzioni in sintesi
- Quanto è lungo l’intestino in adulto e neonato (tenue e crasso)
- Stitichezza acuta e cronica: tipi, cause, trattamenti medici e rimedi
- Differenza tra stipsi, stitichezza e costipazione
- Stitichezza o stipsi acuta e cronica: terapie farmacologiche
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra occlusione e subocclusione
- Si può vivere senza bere acqua? Per quanto tempo?
- Si può vivere senza mangiare cibo? Per quanto tempo?
- Si può vivere senza respirare aria? Quanto può durare una apnea?
- Differenza tra emorroidi e ragadi
- Differenza tra emorroidi interne ed esterne
- Differenza tra emorroidi e fistole
- Differenza tra emorroidi e tumore
- Gli alimenti più lassativi: addio stitichezza!
- Feci dalla bocca: il vomito fecaloide
- Riconoscere i differenti tipi di vomito a seconda del colore
- Vomito: le cause più frequenti
- Vomito: rimedi naturali e cure farmacologiche (farmaci anti-emetici)
- Differenza tra vomito e rigurgito nel neonato
- Cibi che macchiano i denti: quali evitare ed i consigli per mantenerli bianchi
- Feci nere e melena: cause e cure in adulti e neonati
- Differenze tra morbo di Crohn e colite ulcerosa: sintomi comuni e diversi
- Sindrome dell’intestino irritabile: sintomi, dieta e cibi da evitare
- Mal di pancia e di stomaco: da cosa può dipendere e quali sono le cure
- Mal di pancia forte: quando chiamare il medico?
- Feci del neonato verdi, gialle, con muco, schiumose: cosa fare?
- Meconio, transizione e svezzamento: feci diverse nel neonato
- Differenza tra feci del neonato allattato al seno o con latte artificiale
- È normale che il mio bambino non emetta feci ogni giorno?
- Quante volte al giorno va cambiato il pannolino in neonati e bimbi?
- Feci galleggianti e maleodoranti: cause e quando chiamare il medico
- Colore delle feci: normale e patologico
- Feci pastose e maleodoranti: malassorbimento e cattiva digestione
- Carboidrati, proteine e grassi: come vengono assorbiti nell’intestino?
- Differenza tra colite ulcerosa, muco-membranosa, da fermentazione e da putrefazione
- Alimentazione e disfagia nel paziente con morbo di Parkinson
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Differenza tra metaplasia, displasia e neoplasia con esempi
- Differenza tra adenocarcinoma e carcinoma con esempi
- Differenza tra cancro e carcinoma con esempi
- Stomie: cosa sono, a che servono, quanti tipi esistono?
- Acalasia esofagea: cause, sintomi, cure e prevenzione
- Tumore del colon retto: sintomi iniziali, tardivi e ritardo nella diagnosi
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Condividi questo articolo:
 Prima di iniziare la lettura, per meglio comprendere l’argomento trattato, vi consiglio di leggere questo articolo: Cosa può e non può mangiare il diabetico: cibi per controllare la glicemia
Prima di iniziare la lettura, per meglio comprendere l’argomento trattato, vi consiglio di leggere questo articolo: Cosa può e non può mangiare il diabetico: cibi per controllare la glicemia
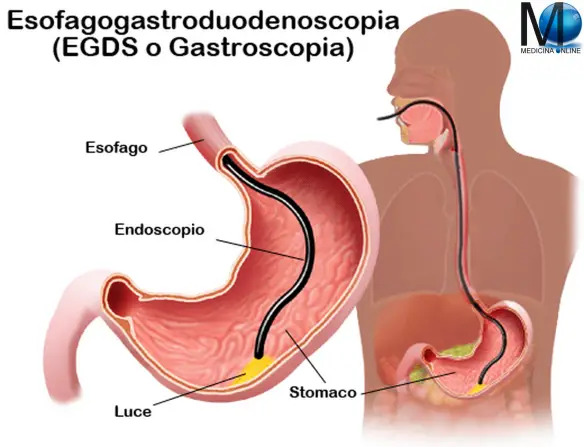 L’esofagogastroduodenoscopia è una procedura che consente al medico che effettua l’esame di guardare direttamente all’interno di esofago, stomaco e duodeno, rilevando eventuali patologie.
L’esofagogastroduodenoscopia è una procedura che consente al medico che effettua l’esame di guardare direttamente all’interno di esofago, stomaco e duodeno, rilevando eventuali patologie.










 Il termine “ulcera peptica” indica una erosione più o meno estesa/profonda della parete interna (mucosa) dello stomaco o del duodeno ed in base al sito di comparsa, può essere di due tipi:
Il termine “ulcera peptica” indica una erosione più o meno estesa/profonda della parete interna (mucosa) dello stomaco o del duodeno ed in base al sito di comparsa, può essere di due tipi: La “pressione venosa centrale” (PVC) il valore pressorio sanguigno rilevato nel tratto terminale della vena cava superiore e corrispondente alla pressione nell’atrio destro del cuore. La rilevazione della PVC avviene grazie alla posa di un catetere venoso centrale attraverso una vena profonda di grosso calibro (vena succlavia, o giugulare, o basilica o più raramente safena).
La “pressione venosa centrale” (PVC) il valore pressorio sanguigno rilevato nel tratto terminale della vena cava superiore e corrispondente alla pressione nell’atrio destro del cuore. La rilevazione della PVC avviene grazie alla posa di un catetere venoso centrale attraverso una vena profonda di grosso calibro (vena succlavia, o giugulare, o basilica o più raramente safena).
 Le formule di inizio (latte 2)
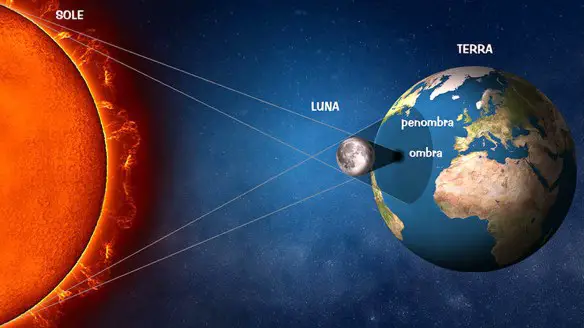
Le formule di inizio (latte 2) Per secoli le eclissi sono state il nutrimento di miti e leggende; gli antichi popoli consideravano l’oscuramento del sole o della luna un avvertimento divino, la profezia di un’imminente catastrofe o di una tragica morte annunciata. Oggi invece sappiamo che l’eclissi è lo spettacolare evento visibile in alcune parti del mondo, quando un satellite o un pianeta si frappongono tra altri due corpi celesti, oscurando totalmente o parzialmente la visione di quello luminoso retrostante, entrato nel cono d’ombra del suo dirimpettaio.
Per secoli le eclissi sono state il nutrimento di miti e leggende; gli antichi popoli consideravano l’oscuramento del sole o della luna un avvertimento divino, la profezia di un’imminente catastrofe o di una tragica morte annunciata. Oggi invece sappiamo che l’eclissi è lo spettacolare evento visibile in alcune parti del mondo, quando un satellite o un pianeta si frappongono tra altri due corpi celesti, oscurando totalmente o parzialmente la visione di quello luminoso retrostante, entrato nel cono d’ombra del suo dirimpettaio.