 La “dieta del guerriero” è un regime alimentare ideato dallo statunitense Ori Hofmekler, con il testo di riferimento “The Warrior Diet”, scritto in collaborazione con Diane Holtzberg. Il principio nutrizionale si basa sull’assecondare i ritmi che caratterizzavano gli uomini primitivi, sottoposti durante il giorno a lavoro, caccia, combattimenti e digiuno(quindi lunghi periodi di stress), per poi fare sorta di energie durante le ore serali/notturne. Infatti per l’autore le nostre esigenze e i nostri ritmi sarebbero rimasti uguali rispetto a quelli dei nostri avi, considerando l’uomo un mangiatore notturno programmato per effettuare un pasto principale e che i regimi alimentari/dietetici della società moderna, con il consumo di troppi pasti fatti nel momento sbagliato, hanno portato alle crescenti epidemie di obesità, diabete
La “dieta del guerriero” è un regime alimentare ideato dallo statunitense Ori Hofmekler, con il testo di riferimento “The Warrior Diet”, scritto in collaborazione con Diane Holtzberg. Il principio nutrizionale si basa sull’assecondare i ritmi che caratterizzavano gli uomini primitivi, sottoposti durante il giorno a lavoro, caccia, combattimenti e digiuno(quindi lunghi periodi di stress), per poi fare sorta di energie durante le ore serali/notturne. Infatti per l’autore le nostre esigenze e i nostri ritmi sarebbero rimasti uguali rispetto a quelli dei nostri avi, considerando l’uomo un mangiatore notturno programmato per effettuare un pasto principale e che i regimi alimentari/dietetici della società moderna, con il consumo di troppi pasti fatti nel momento sbagliato, hanno portato alle crescenti epidemie di obesità, diabete
e sindrome metabolica. Il ciclo giornaliero su cui si basa comprende due fasi:
1) digiuno durante il giorno, saltando colazione e pranzo,
2) pasto principale durante la sera/notte.
La prima fase corrisponde al periodo lavorativo, rispettando le regole del digiuno intermittente (cioè un digiuno di 10-16 ore) in modo da incidere sia sul bilancio calorico giornaliero che sul metabolismo ormonale: in questa fase infatti il corpo attinge alle proprie riserve lipidiche per produrre l’energia necessaria a compiere le attività quotidiane e inoltre si consente agli organi di purificarsi dalle scorie accumulate.
Nel secondo periodo si cerca di introdurre tutte le calorie necessarie, mangiando fino a sazietà ma rispettando comunque alcuni schemi nutrizionali raccomandati dall’autore. Questo stile entra in contrasto con le affermazioni della maggioranza dei nutrizionisti che condividono l’importanza della colazione e che dovrebbe garantire almeno il 20% delle calorie giornaliere; per Hofmekler invece tenendo il corpo a digiuno sin dal mattino, lo si renderebbe più efficiente e vigile, grazie soprattutto alla sintesi di GH, Adrenalina e altri ormoni da stress.
Leggi anche:
- Dieta senza glutine: cos’è e quali sono i suoi benefici
- I 4 cereali integrali senza glutine che devi conoscere
- Digiuno intermittente e terapeutico: fa dimagrire? Fa bene o fa male alla salute?
- Differenza tra dieta ipocalorica, normocalorica ed ipercalorica
- Dieta ipoglucidica: cos’è e cosa mangiare?
Com’è strutturata?
Vediamo ora come è strutturata una giornata tipo del nostro “Guerriero” per poi analizzare i pro e i contro:
FASE DI SOTTOALIMENTAZIONE
18/20 ore circa, comprende le ore di riposo notturno e la parte lavorativa della giornata; in questa fase è concessa l’introduzione di piccoli e semplici spuntini spezzafame, leggeri e perlopiù di origine vegetalee una buona quantità di acqua: frutta, centrifugati di verdura, yogurt, kefir e piccole quantità di proteine a rapido assorbimento (whey protein) evitando carni, cereali, cibi lavorati bevande zuccherate ed edulcorate. Quindi prediligere alimenti che non impegnino eccessivamente il nostro apparato digerente e che non spostino una quota eccessiva di sangue dai muscoli verso l’intestino, contribuendo anche a “disintossicare” l’organismo. Questo stato di sottoalimentazione dovrebbe produrre un’ulteriore serie di effetti benefici come l’aumento della sensibilità insulinica e una maggior produzione di ormoni (adrenalina e cortisolo) per contrastare lo stato di “carenza di risorse” e sfruttare meglio quelle presenti nel nostro organismo. Lo stato di lucidità mentale e aggressività è aumentato dall’attivazione del sistema simpatico e dalla presenza in circolo (di mattina e soprattutto a digiuno) di testosterone, catecolamine e cortisolo, fondamentali nell’uomo primitivo (così come anche nei gladiatori a cui spesso si fa riferimento nel libro) per cacciare ed uccidere le prede.
FASE DI SOVRALIMENTAZIONE
4/6 ore circa: arrivati a questo punto della giornata il corpo è in una condizione di massima sensibilità ai nutrienti, diminuendone la quota che verrà stoccata nelle riserve lipidiche. Il consumo del pasto va a stimolare il sistema parasimpatico (stimolazione principale del nervo vago), rendendoci più docili e calmi, condizione adatta proprio al periodo di riposo. In questa fase non ci sono vincoli alla qualità e alla quantità di alimenti, bisogna piuttosto seguire 3 principali regole: cominciare il pasto assumendo alimenti dal sapore leggero per poi passare a quelli più saporiti, iniziando con verdure, ortaggi e proteine per poi passare a carboidrati (leguminacee frutta e cereali integrali preferenzialmente) e grassi (semi oleosi, arachidi e mandorle); variare sia nei colori che nei sapori e consistenze durante il pasto; mangiare fino a sazietà o fino a quando si arriva al punto che lo stimolo della sete sia maggiore di quello della fame. Anche in questa fase però è sempre sconsigliata l’assunzione di zuccheri semplici, polialcoli, prodotti raffinati, OGM e vitamine sintetiche attenendosi come base nutrizionale, in via generale, alle linee guida della paleodieta.
Il mio giudizio
Nel dare un giudizio sulla Dieta del Guerriero bisognerebbe avere alla mano dati supportati da qualche studio su un numero sufficiente di individui. Le assunzioni fatte da Hofmekler sono basate sulla esperienza personale e quindi non “universali”; molti sono i dubbi anche di carattere scientifico, come anche affermazioni del tipo “mangiare fino a sazietà” che non ci garantiscono di rientrare nella quota calorica necessaria, con il rischio di mangiare molto di più avendo la mera illusione che sia “tutto stoccato nei muscoli e non nel grasso”; se parliamo poi di un atleta o di uno sportivo, tenerlo a digiuno prima e dopo un allenamento porta a più danni che benefici; il cervello per funzionare ha bisogno di zuccheri quindi la lucidità mentale è tutt’altro che scontata. Le restrizioni si applicano in particolar modo a tutti quei soggetti con problemi metabolici (diabetici, soggetti con patologie biliari) dove il parere del medico è fondamentale.
Una lancia va spezzata a favore del protocollo di digiuno intermittente(su cui la dieta del guerriero si basa): studi pubblicati su Pubmed ne elogiano gli innumerevoli effetti positivi confermando l’efficacia nella perdita di peso, normalizzazione dei lipidi ematici, miglioramento della composizione corporea (rapporto massa magra-massa grassa), diminuzione dei livelli ematici di glucosio, aumento della sensibilità all’insulina, diminuzione dell’infiammazione sistemica cronica indotta dal cibo e diminuzione della Noradrenalina Ipotalamica e del NPY controllando positivamente il senso di sazietà.
In definitiva non mi sento di approvare o cestinare del tutto la Warrior Diet, bisogna sperimentare, capire se il metodo si adatta al proprio stile di vita, alle proprie esigenze e ai risultati che si vogliono ottenere tenendo bene a mente i pro e i contro.
Leggi anche:
- Dieta zero grano senza pane né pasta: cosa mangiare?
- Differenza tra dietista, dietologo e nutrizionista: quali titoli servono?
- Differenza tra dieta vegana e vegetariana con esempi
- Differenza tra dieta, regime alimentare, consigli ed educazione alimentare
- Differenza tra dietologia, alimentazione e nutrizione
- Differenza tra dieta e dieta di mantenimento
- Differenza tra dieta mediterranea, vegetariana e vegana
- Differenza tra obesità e sovrappeso
- Differenza tra obesità di primo, secondo e terzo grado
- Dieta mima digiuno: cosa mangiare, esempio e menu
- Dieta chetogenica: cosa mangiare, controindicazioni e rischi
- Alga bruna o fucus per dimagrire: proprietà e controindicazioni
- Indice glicemico: cos’è, a che serve, perché è così importante?
- Differenza tra indice glicemico e carico glicemico
- Differenza tra indice glicemico e insulinico
- Differenza tra calorie e indice glicemico
- Differenza tra glicemia e indice glicemico
- Differenza tra glicemia e insulina
- Differenza calorie, kilocalorie e Joule: 1 Kcal quante calorie sono?
- Fabbisogno calorico: quante calorie “mangiare” ogni giorno?
- Emoglobina glicata alta, valori normali, IFCC e diabete
- Quante calorie ha il pane? Bianco o integrale: per dimagrire quale scegliere?
- Insulina alta: cause, diabete, prediabete, valori normali e cure
- Glicemia alta o bassa: valori normali, che patologie indica e come si controlla nei diabetici
- Differenze tra diabete mellito ed insipido: glicemia, vasopressina, poliuria e polidipsia
- Diabete gestazionale: cos’è e quali sono i rischi per il feto e la madre
- Fa più ingrassare la pasta o il riso? Quale scegliere per dimagrire?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 Almeno una volta nella nostra vita tutti noi ci siamo confrontati con questo problema. Vediamo di capire e comprendere quali siano i colori del vomito e quale sia il loro significato spiegato in modo semplice e dettagliato. Questa guida è ovviamente esemplificativa: in caso di vomito contattate il vostro medico di fiducia evitando pericolose auto-diagnosi.
Almeno una volta nella nostra vita tutti noi ci siamo confrontati con questo problema. Vediamo di capire e comprendere quali siano i colori del vomito e quale sia il loro significato spiegato in modo semplice e dettagliato. Questa guida è ovviamente esemplificativa: in caso di vomito contattate il vostro medico di fiducia evitando pericolose auto-diagnosi. Membri della famiglia delle Cucurbitaceae (la stessa famiglia cui appartengono anche il melone ed i cetrioli), le zucchine sono particolarmente apprezzate per la loro alta digeribilità e per le loro proprietà diuretiche, depurative e blandamente lassative.
Membri della famiglia delle Cucurbitaceae (la stessa famiglia cui appartengono anche il melone ed i cetrioli), le zucchine sono particolarmente apprezzate per la loro alta digeribilità e per le loro proprietà diuretiche, depurative e blandamente lassative. Il diabete insipido (DIN) è una malattia rara che – a causa del nome – viene spesso confusa con il diabete “più famoso”, cioè il diabete mellito. Il diabete mellito (di tipo 1 e 2) ed il diabete insipido, hanno effettivamente dei tratti in comune; entrambi sono caratterizzati da:
Il diabete insipido (DIN) è una malattia rara che – a causa del nome – viene spesso confusa con il diabete “più famoso”, cioè il diabete mellito. Il diabete mellito (di tipo 1 e 2) ed il diabete insipido, hanno effettivamente dei tratti in comune; entrambi sono caratterizzati da: Per diabete gestazionale si intende un aumento dei livelli di glucosio che si manifesta o viene rilevato per la prima volta nel periodo della gravidanza.
Per diabete gestazionale si intende un aumento dei livelli di glucosio che si manifesta o viene rilevato per la prima volta nel periodo della gravidanza.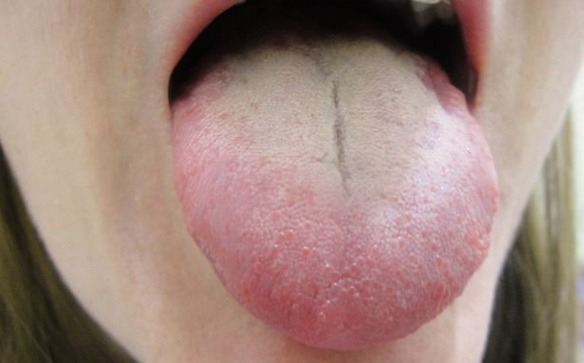 La lingua (in inglese “tongue”) è un organo in prevalenza muscolare che occupa gran parte della cavità orale.
La lingua (in inglese “tongue”) è un organo in prevalenza muscolare che occupa gran parte della cavità orale. E’ difficile dare una risposta univoca a questa domanda dal punto di vista fisiologico ed ormonale, questo perché ognuno di noi reagisce in maniera fortemente soggettiva allo stress. Alcuni ad esempio, in periodi stressanti, tendono a perdere appetito, mentre altri sono colti da fame nervosa. Alcune persone sotto stress diventano iperattive, mentre altre si “lasciano andare”. Ovvio che poi molto dipende dal tipo di agente che ha determinato lo stress: un surplus di lavoro, un lutto o un divorzio sono ad esempio tre situazioni che tipicamente determinano stress, ma sono eventi totalmente diversi uno dall’altro ed anche le reazioni possono essere diametralmente opposte.
E’ difficile dare una risposta univoca a questa domanda dal punto di vista fisiologico ed ormonale, questo perché ognuno di noi reagisce in maniera fortemente soggettiva allo stress. Alcuni ad esempio, in periodi stressanti, tendono a perdere appetito, mentre altri sono colti da fame nervosa. Alcune persone sotto stress diventano iperattive, mentre altre si “lasciano andare”. Ovvio che poi molto dipende dal tipo di agente che ha determinato lo stress: un surplus di lavoro, un lutto o un divorzio sono ad esempio tre situazioni che tipicamente determinano stress, ma sono eventi totalmente diversi uno dall’altro ed anche le reazioni possono essere diametralmente opposte. La marmellata di pesche senza zucchero è una ricetta più dietetica rispetto alla ricetta classica della confettura di pesche in quanto non prevede l’aggiunta di zuccheri. Ideale quindi per chi sta a dieta e non vuole rinunciare alla colazione o alla merenda con una sana marmellata light.
La marmellata di pesche senza zucchero è una ricetta più dietetica rispetto alla ricetta classica della confettura di pesche in quanto non prevede l’aggiunta di zuccheri. Ideale quindi per chi sta a dieta e non vuole rinunciare alla colazione o alla merenda con una sana marmellata light.