 Il modo migliore per ottenere un fisico muscoloso è quello di tornare alle semplici soluzioni che funzionano davvero. Quando si tratta di costruzione muscolare, ci sono numerose teorie, metodi e preferenze. Se l’obiettivo è migliorare la salute, estetica, prestazioni, o una combinazione di tutte e tre, si può proprio dire che non c’è carenza di consigli che aiutino a raggiungerli. Questo però a volte possono diventare eccessivi e complicati e far dimenticare i principi di base, ma per fortuna, è più semplice di quanto sembri.
Il modo migliore per ottenere un fisico muscoloso è quello di tornare alle semplici soluzioni che funzionano davvero. Quando si tratta di costruzione muscolare, ci sono numerose teorie, metodi e preferenze. Se l’obiettivo è migliorare la salute, estetica, prestazioni, o una combinazione di tutte e tre, si può proprio dire che non c’è carenza di consigli che aiutino a raggiungerli. Questo però a volte possono diventare eccessivi e complicati e far dimenticare i principi di base, ma per fortuna, è più semplice di quanto sembri.
Cercare di diventare sempre più forti e preoccuparsi solo di quello che avviene in palestra, anche se è un elemento chiave, non deve essere la sola cosa di cui preoccuparsi. Ad esempio come affrontare il resto della vostra giornata e la notte ed il sonno che ha un ruolo importante nel determinare come e se avviene la costruzione del muscolo. Continuate a leggere questi 14 fattori basilari inerenti la costruzione del muscolo dal come mangiare, allenarsi, vivere e altro ancora.
1 – PROTEINE
Le proteine sono fondamentali da ottenere con ogni pasto, perché costruiscono e mantengono la massa muscolare. L’obiettivo sarebbe quello di 1/1,5 grammi di proteine per chilo di peso corporeo al giorno – le persone meno attive ne hanno bisogno di meno – e dovrebbero essere distribuite su cinque o sei piccoli pasti.
2 – OCCORRONO ANCHE I CARBOIDRATI
Le proteine saranno usate per costruire il muscolo se si consumano abbastanza carboidrati che forniranno al vostro corpo l’energia di cui necessita. In caso contrario, il corpo sfrutterà le proteine come combustibile. I carboidrati forniscono energia per le funzioni muscolari e agiscono anche da carburante per il cervello. Scegliete i carboidrati giusti, affidandovi maggiormente a verdura, avena, quinoa, riso e pasta integrale.
3 – FARE PASTI FREQUENTI
Mangiare cinque o sei piccoli pasti al giorno mantiene il metabolismo più attivo e quindi permette anche di bruciare di più. Se non si mangia spesso, la sostanza più prontamente disponibile per il corpo da consumare potrebbe essere il muscolo e non il grasso. Il corpo è resistente alla perdita di grasso e proverà ad attaccare prima la massa muscolare magra. Mantenete il giusto carburante nel serbatoio per fare in modo che il muscolo non venga consumato.
Leggi anche:
- Il tapis roulant magnetico fa dimagrire?
- Fa dimagrire di più il tapis roulant magnetico o quello elettrico?
- Vogatore: benefici, rischi, vantaggi, come e per quanto tempo usarlo
- Fitness al mare o in piscina: i vantaggi dell’allenamento in acqua per la tua salute
- Corsa, frequenza cardiaca, formula di Tanaka e cardiofrequenzimetro
4 – DORMIRE BENE, LA CHIAVE PER LA CRESCITA MUSCOLARE
E’ difficile costruire il muscolo senza un adeguato riposo – sette ore a notte, preferibilmente otto. Il sonno è utile perché la maggior parte dei vostri ormoni, come l’ormone della crescita e testosterone, vengono rilasciati, permettendo al corpo di recuperare e crescere. Senza un sonno adeguato, verranno sabotati i vostri sforzi per costruire il muscolo.
5 – L’IMPORTANZA DI UN ADDOME FORTE
I tanti piccoli muscoli stabilizzatori intorno alle vostre spalle, fianchi e sezioni addominali – collettivamente l’addome – forniscono un tronco solido. Allenate la stabilità e la mobilità di questi muscoli chiave con palle mediche, swiss ball, bande elastiche e con movimenti di rotazione che pagano dividendi enormi.
Leggi anche:
- Anllela Sagra: la splendida fitness model colombiana [FOTO]
- Jen Selter: la bellissima fitness model americana [FOTO]
- Michelle Lewin: la bellissima fitness model venezuelana [FOTO]
- L’uomo perfetto esiste davvero: ecco Rohit Khandelwal, Mister Mondo [FOTO]
6 – CAMBIARE LA ROUTINE DI ALLENAMENTO
Allenarsi costantemente è una grande cosa, ma non cambiare la rouutine di allenamento non lo è dal momento che il corpo si adatta rapidamente. Sfidate costantemente voi stesso con l’aggiunta di diversi movimenti. Quando eseguite un esercizio per voi familiare, puntate a fare un record personale.
7 – LE DONNE NON DIVENTERANNO ‘TROPPO GROSSE’
Contrariamente alla credenza popolare, le donne non avranno eccessiva massa muscolare, senza prendere steroidi o altri farmaci nocivi. Le donne mancano di testosterone necessario per mettere su una tale quantità di muscolo.
8 – LA TEMPISTICA È IMPORTANTE
Alla fine del vostro allenamento, il vostro corpo richiede le sostanze nutritive. Prima verrà rifornito il serbatoio, più rapidamente il vostro corpo si riprenderà ed i vostri muscoli cresceranno. Una strategia semplice è di mettere nella borsa da palestra uno shaker con un mix di integratori per il recupero post allenamento a cui aggiungere acqua e mescolare subito dopo l’allenamento.
Leggi anche:
- Perdere peso non significa necessariamente dimagrire!
- I tre errori che fanno le donne in palestra
- Drogarsi di corsa: “runner’s high” anche detto “sballo del corridore”
9 – IDRATAZIONE
Quanto ci si allena, bere acqua sufficiente è essenziale per la costruzione del muscolo. Bere abbastanza acqua prima, durante e dopo l’esercizio può aumentare le prestazioni fino al 25 %. Un modo corretto per mantenere l’idratazione, è quello di pesarsi prima dell’allenamento e dopo, quindi poi rifornire il peso perso con acqua.
10 – NON SI TRATTA SOLO DI SOLLEVAMENTO
È possibile rinforzare i muscoli anche trasportando tronchi, lanciando pneumatici, remando e con innumerevoli altri modi. I migliori esercizi di costruzione muscolare sono quelli che imitano i movimenti di tutti i giorni. Sono anche divertenti e vi preparano allo sport specifico con i giusti esercizi.
Leggi anche:
- Differenze tra correre all’aperto e su tapis roulant: vantaggi e svantaggi
- Differenza tra tapis roulant magnetico ed elettrico: qual è il migliore?
- Sudare fa davvero dimagrire? La verità scientifica
- Differenza tra tapis roulant magnetico e meccanico
11 – ESERCIZI MULTIARTICOLARI
Perché spendere il vostro tempo su un esercizio di isolamento come un curl o un esercizio di estensione della gamba quando si può ottenere molto di più beneficio dai movimenti che coinvolgono più di una sola parte del corpo?
12 – CI VUOLE INTENSITA ‘
Gli smartphone producono allenamenti blandi. Non siate una di quelle persone che passano il loro tempo in palestra a giocare con il telefono cellulare. Perderete il vostro obiettivo e l’intensità necessaria per costruire il muscolo.
Leggi anche:
- Come e quanto correre per dimagrire?
- Correre non fa dimagrire
- Correre fa male al cuore?
- Correre fa ingrassare? Gli errori da evitare
13 – IL RECUPERO ATTIVO
Il corpo recupera e i muscoli crescono nei giorni di riposo. Il riposo è una buona strategia, ma il riposo attivo promuove il recupero. Rotolare su un rullo di schiuma fornisce una compressione profonda e distende gli spasmi muscolari che si sviluppano nel corso del tempo. Questo permette ai muscoli di rilassarsi e allentare le tensioni, permettendo al sangue di scorrere meglio e aiutare il corpo a recuperare più rapidamente.
14 – NON È MAI TROPPO TARDI
Noi tendiamo a perdere massa muscolare con l’età, a partire dai trentanni ma in modo più evidente quando ci avviciniamo ai cinquanta. Questo non significa che non possiamo essere in grado di rallentare il processo e mantenere ciò che abbiamo. L’allenamento per la forza è un modo efficace per mantenersi in forma con una buona mobilità e indipendenza anche in età avanzata.
I migliori integratori
I migliori integratori alimentari scelti, selezionati ed usati dal nostro Staff di esperti, sono:
- creatina in polvere micronized: https://amzn.to/3InaMKJ
- proteine WHEY: https://amzn.to/3C5FjdF
- aminoacidi ramificati BCAA 2:1:1 https://amzn.to/3HvRhOK
- aminoacidi ramificati BCAA 4:1:1 https://amzn.to/3pn1VBr
- aminoacidi ramificati BCAA 8:1:1 https://amzn.to/3Hq8skP
- aminoacidi ramificati BCAA 12:1:1 https://amzn.to/36GSJ49
- aminoacidi ramificati BCAA 20:1:1 https://amzn.to/3vkMu0l
Leggi anche:
- 8 errori che fanno crescere i tuoi muscoli MENO di quanto potrebbero
- I muscoli: come sono fatti, come funzionano e cosa rischiano quando ti alleni
- Differenza tra aminoacidi ramificati BCAA, essenziali e gli altri aminoacidi
- Differenza tra aminoacidi ramificati BCAA 2:1:1, 4:1:1 e 8:1:1
- Come riconoscere un atleta “natural” da un dopato in palestra
- Cosa sono e qual è la differenza tra massa magra e massa grassa? Tutte le percentuali di grasso, ossa e muscoli
- Quale aminoacidi ramificati BCAA assumere: 2:1:1, 4:1:1 o 8:1:1?
- Foto prima e dopo gli squat: storie di glutei risorti dalle ceneri
- Qual è la giusta percentuale di grasso che dobbiamo avere nel corpo?
- Before & after gym: come la palestra cambia il corpo della donna
- Glutei sodi: come fare gli squat a casa ed in palestra con e senza pesi
- Glutei alti e sodi con squat ed altri facili esercizi da fare a casa
- Mangiare cioccolato migliora la circolazione (e ti fa correre più veloce)
- Vieni a correre con me?
- Dormire poco ti consuma il cervello ma correre te lo ricostruisce
- Vi spiego perché chi va in palestra ingrassa di più
- Quale dosaggio di aminoacidi ramificati BCAA assumere?
- Fossette di Venere: perché sono sexy e come fare ad averle?
- Sempre stanco dopo la palestra? E’ la Sindrome da sovrallenamento. Ecco gli errori ed i rimedi
- Quante proteine devo assumere ogni giorno? Troppe proteine fanno male?
- I tre errori che fanno le donne in palestra
- I 10 motivi per smettere di fumare se vai in palestra
- Correre non fa dimagrire
- I 5 falsi miti sull’allenamento in palestra
- Ormone della crescita (GH) a che serve e da cosa è prodotto?
- Ormone della crescita (GH): body building e doping in palestra
- Ormone della crescita (GH): effetti avversi nel body building e nello sport
- Mandibola GH, ormone della crescita e doping nello sport
- Io dico NO al doping in palestra, sempre e comunque
- Metabolismo, lipolisi, termogenesi, ormoni, ritenzione… Tu quanto ne sai di nutrizione?
- Differenza tra creatina monoidrato ed alcalina: quale preferire?
- Differenza tra creatina e carnitina: quale delle due preferire?
- Differenze proteine whey concentrate, isolate e idrolizzate: quale scegliere?
- Proteine whey: quando, quante e perché assumerle?
- Creatina e sport: quando, quanta e perché assumerla?
- Creatina e caffè o coca cola: posso assumerli insieme?
- Cosa succede al tuo corpo quando smetti di mangiare pasta e pane
- Differenza tra gigantismo ed acromegalia
- Aumentare l’altezza è possibile? Esercizi e trucchi
- Vuoi bruciare più calorie? Fai esplodere il tuo metabolismo!
- I tre errori che fanno le donne in palestra
- Correre non fa dimagrire
- I dieci motivi per cui non riesci a dimagrire anche se ci provi da anni
- Differenza tra ipertrofia muscolare sarcolplasmatica e miofibrillare
- Ipertrofia muscolare: cosa significa e come si raggiunge
- Differenza tra ipertrofia ed iperplasia con esempi
- Differenza tra iperplasia e neoplasia
- Differenza tra atrofia, distrofia ed aplasia con esempi
- I 6 principi base dell’allenamento in palestra
- Allenamento ad alta intensità e cedimento muscolare per spingerti oltre ogni limite
- Il recupero tra le serie non va fatto a caso: ogni allenamento ha il suo recupero ideale
- Allenamento in palestra: gli errori che fanno spesso gli uomini
- Cosa e come mangiare prima dell’allenamento?
- Phil Heath: allenamento, dieta ed integratori del grande bodybuilder
- Core stability ed allenamento in palestra
- Allenamento con le ripetute (interval training): cos’è ed a che serve?
- Nuoto e triathlon: quanto conta e come allenarsi
- Cause di fatica muscolare: acidificazione del muscolo e deplezione del glicogeno muscolare
- Allenamento: in palestra non fare MAI questi errori
- Intensità, volume, cedimento, cadenza e pause tra gli esercizi: le 5 variabili dell’allenamento coi pesi
- Pre-esaurimento muscolare: cos’è, a che serve e schemi pratici
- Come aumentare la massa dei pettorali senza panca piana
- Recupero breve tra le serie per aumentare la definizione muscolare
- Allungamento muscolare forzato per aumentare la massa muscolare: scheda di allenamento
- Differenza tra contrazione eccentrica e concentrica con esempi
- Differenza tra contrazione isometrica (statica) e isotonica (dinamica) con esempi
- Schemi di allenamento, riposo alimentazione, integrazione: come raggiungere la super compensazione
- Gli integratori alimentari: fanno bene o fanno male?
- Gli integratori migliori per aumentare massa e definizione muscolare
- Integratori alimentari nello sport: guida facile per principianti
- I 7 integratori alimentari necessari per chi segue una dieta vegana
- Bicarbonato di sodio: come influenza la prestazione sportiva?
- Arginina per aumentare il pump muscolare
- Quali sono gli integratori alimentari migliori per il crossfit?
- I 4 integratori più sottovalutati ma che invece sono molto utili nello sport
- I 5 integratori economici che aumentano le vostre prestazioni
- Creatina monoidrato ed acido linoleico coniugato (CLA) per migliorare le tue prestazioni
- Integratori soppressori dell’appetito per perdere peso
- Integratori: quando assumerli per potenziarne gli effetti?
- Carnosina e β-alanina per incrementare la performance sportiva
- Semi di lino e olio di lino: benefici reali e teorici
- Differenza tra ginecomastia vera, falsa, acquisita, congenita e puberale
- Quando prendere le proteine per potenziarne l’effetto?
- Dinitrofenolo (DNP): il ritorno della pillola dietetica mortale
- Synthol per gonfiare i muscoli: cos’è e quali pericoli nasconde
- Synthol nei bicipiti: bodybuilder a rischio amputazione delle braccia
- Differenza tra fibre muscolari bianche e rosse
- Potenziale genetico: come calcolare la massima crescita muscolare possibile
- Scala dello sforzo percepito (RPE) e percentuali di carico nell’allenamento con i pesi
- Il segreto per progredire nel tuo allenamento? La periodizzazione
- Whey o aminoacidi essenziali: quale scegliere per aumentare la massa muscolare?
- Frequenza dei pasti e matabolismo: meglio pasti piccoli e frequenti o pochi ed abbondanti
- Pasto libero: “sgarrare” nella dieta è davvero così deleterio?
- Intolleranza al glutine e sport: gestione dell’atleta celiaco
- I carboidrati fanno davvero ingrassare?
- Quante proteine assumere dopo l’allenamento con i pesi (post-workout)?
- Ricomposizione corporea e rapporto tra massa grassa e magra
- I grassi si bruciano dopo 20 minuti di attività: vero o falso?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!


 Una studentessa 30enne di giurisprudenza è stata brutalmente stuprata e uccisa in India. Il caso è avvenuto cinque giorni fa ed ha scatenato delle proteste di piazza nella città di Ernakulam contro il governo locale. Per adesso la polizia ha fermato per accertamenti due sospetti, vicini di casa della vittima. La studentessa, Jisha, appartenente alla comunità dei ‘dalit’ (gli ex intoccabili), è stata rinvenuta cadavere nella sua abitazione con i segni di circa 30 coltellate e con profonde ferite all’addome.
Una studentessa 30enne di giurisprudenza è stata brutalmente stuprata e uccisa in India. Il caso è avvenuto cinque giorni fa ed ha scatenato delle proteste di piazza nella città di Ernakulam contro il governo locale. Per adesso la polizia ha fermato per accertamenti due sospetti, vicini di casa della vittima. La studentessa, Jisha, appartenente alla comunità dei ‘dalit’ (gli ex intoccabili), è stata rinvenuta cadavere nella sua abitazione con i segni di circa 30 coltellate e con profonde ferite all’addome. AGGIORNAMENTO IMPORTANTE: questo articolo inizialmente trattava di una notizia di cronaca in cui un cane era stato trovato morto in seguito a torture e bruciato vivo. Questa notizia, che io ho trovato originariamente su alcuni siti di news locali apparentemente attendibili, si è poi rivelata una bufala. Mi dispiace di aver contribuito a diffondere – in assoluta buona fede – una notizia falsa che ha gettato un’ombra su una città del sud Italia che ora preferisco non citare.
AGGIORNAMENTO IMPORTANTE: questo articolo inizialmente trattava di una notizia di cronaca in cui un cane era stato trovato morto in seguito a torture e bruciato vivo. Questa notizia, che io ho trovato originariamente su alcuni siti di news locali apparentemente attendibili, si è poi rivelata una bufala. Mi dispiace di aver contribuito a diffondere – in assoluta buona fede – una notizia falsa che ha gettato un’ombra su una città del sud Italia che ora preferisco non citare.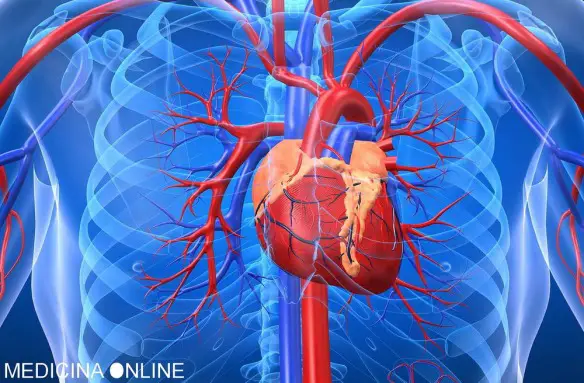 Il cuore è una vera e propria “pompa” che – grazie all’azione del miocardio – spinge il sangue in tutto il corpo, imprimendogli una certa pressione. Quest’ultima dipende quindi dalla forza di eiezione del sangue in uscita dai ventricoli, ma anche dal diametro del vaso attraversato dal sangue e dalla natura della parete che costituisce il vaso.
Il cuore è una vera e propria “pompa” che – grazie all’azione del miocardio – spinge il sangue in tutto il corpo, imprimendogli una certa pressione. Quest’ultima dipende quindi dalla forza di eiezione del sangue in uscita dai ventricoli, ma anche dal diametro del vaso attraversato dal sangue e dalla natura della parete che costituisce il vaso. Diabete mellito e parodontite sono legate a doppio filo, avvertono i medici della Società italiana di parodontologia e implantologia (Sidp) in vista della Giornata mondiale del diabete che si celebra il 14 novembre.
Diabete mellito e parodontite sono legate a doppio filo, avvertono i medici della Società italiana di parodontologia e implantologia (Sidp) in vista della Giornata mondiale del diabete che si celebra il 14 novembre. Una donna manifesta di fronte alla polizia militare di guardia al Pentagono durante una manifestazione contro la guerra in Vietnam.
Una donna manifesta di fronte alla polizia militare di guardia al Pentagono durante una manifestazione contro la guerra in Vietnam. Quante volte, nella nostra vita, in un periodo triste abbiamo detto “sono depresso”? La realtà è che la depressione, nelle sue varie forme, è qualcosa di completamente diverso alla “semplice” tristezza: è il non provare più piacere, il sentirsi inutili, la fine di ogni speranza, il non vedere vie di uscita se non – a volte – addirittura il suicidio. Nel depresso non c’è bisogno che arrivi la sera per sentirsi avvolto dalle tenebre.
Quante volte, nella nostra vita, in un periodo triste abbiamo detto “sono depresso”? La realtà è che la depressione, nelle sue varie forme, è qualcosa di completamente diverso alla “semplice” tristezza: è il non provare più piacere, il sentirsi inutili, la fine di ogni speranza, il non vedere vie di uscita se non – a volte – addirittura il suicidio. Nel depresso non c’è bisogno che arrivi la sera per sentirsi avvolto dalle tenebre.